676株血培养病原菌种类分布及耐药性
2014-03-16陈明慧孙兰菊
陈明慧,房 杰,孙兰菊
676株血培养病原菌种类分布及耐药性
陈明慧,房 杰,孙兰菊
目的:对676株血培养病原菌的种类分布和耐药情况进行分析。方法:采用BecT/Alert3D全自动血培养仪及配套血培养瓶连续监测培养细菌,阳性瓶及时转种。Vitek 2 Compact全自动微生物分析系统对分离的病原菌进行鉴定及药敏。结果:6023例血培养标本中共分离出676株病原菌,居前5位的病原菌依次为大肠埃希菌、凝固酶阴性葡萄球菌、肺炎克雷伯菌、屎肠球菌和金黄色葡萄球菌。大肠埃希菌和肺炎克雷伯菌中产ESBLs株检出率分别为55.0%和37.3%,非发酵菌中的鲍曼不动杆菌和铜绿假单胞菌对亚胺培南的耐药率分别为70.6%和18.8%,凝固酶阴性葡萄球菌和金黄色葡萄球菌耐甲氧西林检出率分别为88.1%和76.9%。结论:血培养分离的病原菌以大肠埃希菌和凝固酶阴性葡萄球菌为主,且耐药性差异较大。
血培养;病原菌;耐药性
近年来,随着广谱抗生素、抗肿瘤、免疫抑制剂等药物以及静脉置管等侵入性操作和各种介入性治疗的应用,菌血症的发生率呈上升趋势[1-2]。我们对天津市南开医院2011年1月—2012年12月血培养病原菌的种类分布及耐药特征进行了回顾性分析。
1 资料与方法
1.1 标本来源 本组共6023例,男3089例,女2934例;年龄3~89岁,平均年龄(46±15)岁。发热38.0~39.3℃,平均38.5℃,发热病程2~8 d,平均4 d。同一患者连续分离出同一菌株不重复计入。
1.2 仪器与试剂 法国生物梅里埃BecT/Alert3D全自动血培养仪及配套血培养瓶,VITEK 2 Compact全自动微生物分析系统。血琼脂培养基、麦康凯琼脂培养基、巧克力琼脂培养基和沙保弱真菌培养基等购自天津市金章生物科技公司。
1.3 质控菌株 大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC29213和阴沟肠杆菌ATCC700323,均由卫生部临床检验中心提供。
1.4 标本采集 在患者寒战发作、抗菌剂治疗前,或下一次抗菌剂使用前,无菌采集静脉血注入血培养瓶中。成人采血5~10mL,儿童采血1~3mL,混匀。
1.5 细菌培养及分离 将血培养瓶置于BecT/ Alert3D全自动血培养仪中。血培养仪连续监测5 d未提示阳性,转种仍无细菌生长视为阴性。仪器提示阳性,及时转种血琼脂和麦康凯培养基,必要时转种巧克力琼脂及沙保弱培养基,置35℃、5%CO2环境培养18~24 h。
1.6 菌株鉴定及药敏试验 菌株采用VITEK 2Compact分析系统进行鉴定及药敏试验,根据临床实验室标准化委员会(CLSI)2010-2011年标准判读药敏结果。所有检测过程严格按照《全国临床检验操作规程》进行。
1.7 统计学处理 数据采用WHONET 5.6软件进行分析。
2 结果
2.1 血培养阳性率及病原菌分布 6023份血标本中共分离出致病菌676株,检出率11.2%。其中革兰阴性菌374株,占55.3%;革兰阳性菌249株,占36.8%;真菌48株,占7.1%。检出厌氧菌5株,占0.7%。居前5位的病原菌依次为大肠埃希菌191株(28.3%),凝固酶阴性葡萄球菌(coagulase negative staphylococci,CNS)151株(22.3%),肺炎克雷伯菌83株(12.3%),屎肠球菌30株(4.4%)和金黄色葡萄球菌26株(3.8%)。见表1。
2.2 主要革兰阴性菌的耐药特征 大肠埃希菌和肺炎克雷伯菌是革兰阴性杆菌中分离率较高的细菌,其产超广谱β-内酰胺酶(ESBLs)的检出率分别为55.0%和37.3%,对氨苄西林的耐药率达80%以上,对头孢唑林和头孢呋辛的耐药率均超过40%。大肠埃希菌对庆大霉素、妥布霉素、环丙沙星及复方新诺明的耐药率均高于肺炎克雷伯菌,但两者均对含酶抑制剂的抗菌药物、丁胺卡那霉素及头孢西丁耐药率较低,未发现对碳氢酶烯类耐药的肠杆菌科细菌。鲍曼不动杆菌对多数抗菌药的耐药率较高,对碳氢酶烯类、环丙沙星及哌拉西林/他唑巴坦耐药率均超过70%,但对米诺环素和丁胺卡那霉素抗菌活性较好,耐药率分别为11.8%和23.5%。血培养中铜绿假单胞菌对抗菌药的耐药率相对较低,对环丙沙星、头孢他啶、头孢吡肟、哌拉西林/他唑巴坦、碳氢酶烯类及氨基糖苷类耐药率均不足20%。见表2。

表1 676株病原菌的分布及构成比(n,%)
2.3 主要革兰阳性菌的耐药特征 从151株CNS中检出耐甲氧西林的凝固酶阴性葡萄球菌133株,检出率为88.1%;从26株金黄色葡萄球菌中检出耐甲氧西林的葡萄球菌20株,检出率为76.9%。常见的葡萄球菌对青霉素、氨苄西林、苯唑西林、复方新诺明、红霉素、克林霉素及头孢西丁耐药率均超过50%,对青霉素和氨苄西林的耐药率更是高达90%以上;对喹努普汀/达福普汀和利福平的耐药率较低,均不足20%;未发现对万古霉素、利奈唑胺和替考拉宁耐药的葡萄球菌。肠球菌对多数抗生素耐药,其中对环丙沙星、四环素、左氧氟沙星及高水平庆大霉素协同耐药率均高达50%以上;检出对利奈唑胺耐药的粪肠球菌1株;未发现对万古霉素和替考拉宁耐药的肠球菌。见表3。
2.4 主要真菌的耐药特征 白假丝酵母菌和近平滑假丝酵母菌是分离率最高的两种真菌,其中近平滑假丝酵母菌尚未发现耐药株,白假丝酵母菌对5-氟胞嘧啶、两性霉素B未发现耐药,而对伏立康唑、氟康唑、伊曲康唑的耐药率均为15.8%。
3 讨论
2011年1月—2012年12月天津市南开医院送检的血培养标本6023例,共检出病原菌676株,阳性率为11.2%,与国内多家医院报道相似[3-4]。但该院的血液感染主要菌群为革兰阴性菌(374株,占55.3%),与文献[5]报道的以CNS为主有所不同,这可能与地区差异、病区差异、时间差异和用药差异有关;检出率居前5位的病原菌依次为大肠埃希菌、CNS、肺炎克雷伯菌、屎肠球菌和金黄色葡萄球菌,与文献[6]报道的大肠埃希菌、金黄色葡萄球菌、肺炎克雷伯菌检出率位列前三亦有差异。革兰阳性球菌中CNS的检出率最高。CNS是寄生于人体皮肤和黏膜及周围环境中的条件致病菌,近年来随着介入性检查及治疗的广泛应用,已成为医院获得性感染的首要致病菌。也有资料显示,血培养分离的CNS中,污染率可达44.76%[7]。因此,CNS是否为致病菌,还应结合多瓶培养结果、患者临床症状及对治疗的反应综合考虑。
本研究分离出厌氧菌5株,占0.7%。这与我院坚持同一患者同时进行需氧及厌氧培养的常规血培养模式密不可分。Salonen等[8]对57例厌氧菌菌血症回顾性研究表明,临床经验治疗仅能覆盖一半的厌氧菌菌血症,而近年厌氧菌耐药性的出现使经验治疗面临挑战。此外,有资料[9]显示,假若仅做需氧或厌氧一种培养,都将造成部分患者的漏检,漏检率可高达16.50%~17.70%。漏检的不单是专性厌氧菌,大多数是兼性厌氧菌。因此,忽视厌氧血培养将导致严重临床后果,厌氧血培养瓶仍有其不可替代的作用。
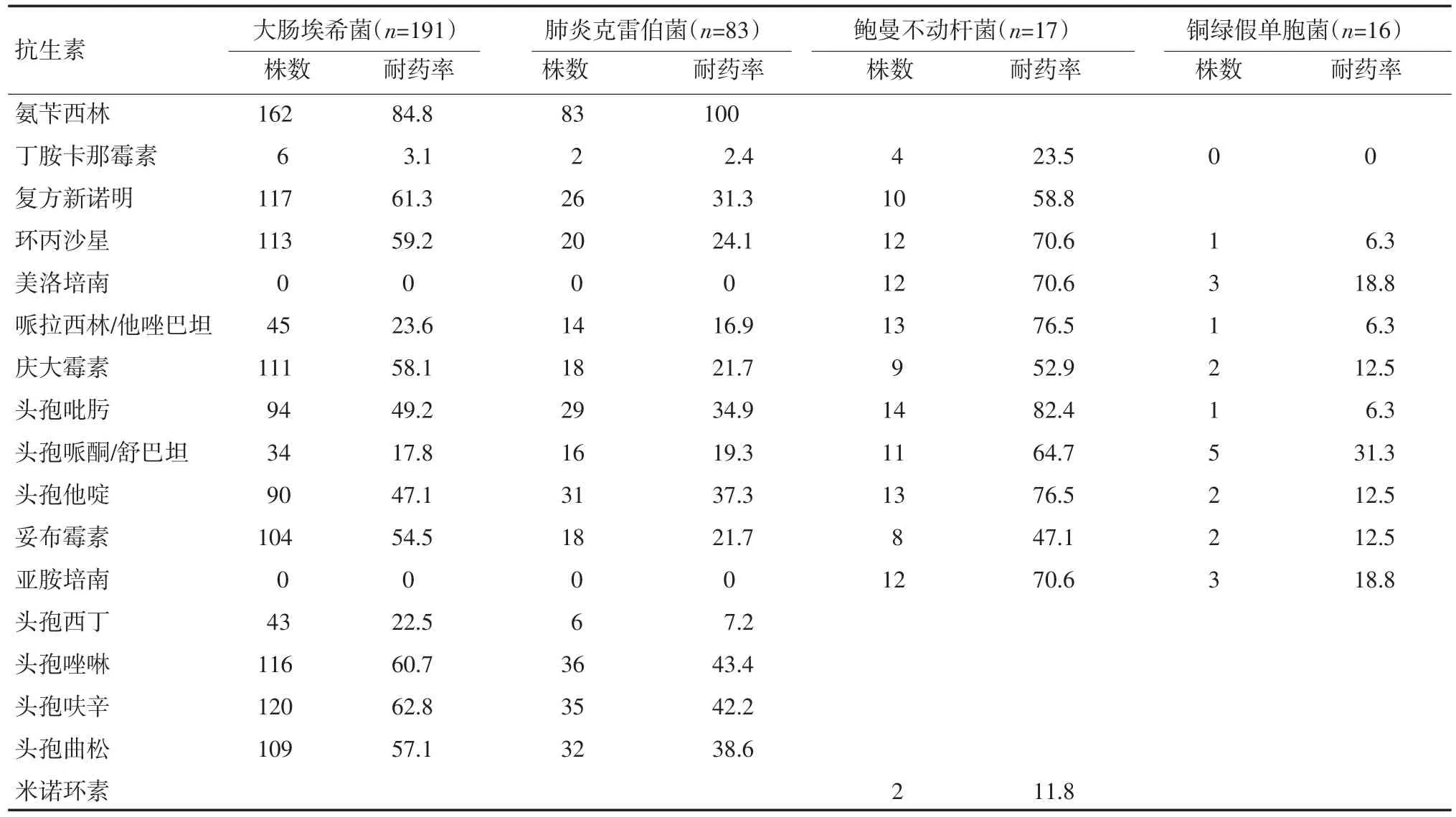
表2 血培养主要革兰阴性菌耐药率(n,%)

表3 血培养主要革兰阳性球菌耐药率(n,%)
血培养病原菌耐药性的监测一直是指导临床合理用药的重要依据。革兰阴性杆菌的耐药监测显示,大肠埃希菌和肺炎克雷伯菌产ESBLs的检出率分别为55.0%和37.3%,对氨苄西林的耐药率达80%以上,对头孢唑林和头孢呋辛的耐药率均超过40%,大肠埃希菌对头孢唑啉、头孢呋辛、头孢曲松、庆大霉素、妥布霉素、环丙沙星及复方新诺明的耐药率均高于肺炎克雷伯菌。与钟桥石等[10]的监测报道一致。但两者均对含酶抑制剂的抗菌药物、丁胺卡那霉素及头孢西丁耐药率较低,且尚未发现对亚胺培南和美洛培南耐药的菌株。提示对于产ESBLs引起的感染,哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、丁胺卡那霉素及头孢西丁可作为经验用药。而碳氢酶烯类药物作为革兰阴性杆菌的最后一道防线,广泛使用该类药物势必导致耐碳氢酶烯类菌株增多甚至泛滥,因此建议临床应慎用此类抗菌剂。鲍曼不动杆菌对多数抗菌药的耐药率较高,对碳氢酶烯类、环丙沙星及哌拉西林/他唑巴坦耐药率均超过70%,给临床用药带来很大困难,但对米诺环素和丁胺卡那霉素抗菌活性较好,耐药率分别为11.8%和23.5%。相比而言,血培养中的铜绿假单胞菌对抗菌药的耐药率较低,对环丙沙星、头孢他啶、头孢吡肟、哌拉西林/他唑巴坦、碳氢酶烯类、氨基糖苷类耐药率均不足20%,因此,这些药物可作为经验治疗的选用药物。
革兰阳性菌的耐药监测显示,MRCNS和MRSA的检出率分别为88.1%和76.9%,其控制尚不理想,这与细菌对抗菌剂耐药率的增加、抗菌剂对细菌的选择性压力和细菌的耐药基因扩散有关[11]。常见的葡萄球菌对青霉素、氨苄西林、苯唑西林、复方新诺明、红霉素、克林霉素及头孢西丁耐药率均超过50%,其中对青霉素和氨苄西林的耐药率更是高达90%以上。而对喹努普汀/达福普汀和利福平的耐药率较低,均不足20%。未发现对万古霉素、利奈唑胺和替考拉宁耐药的葡萄球菌。肠球菌对多数抗生素耐药,其中对环丙沙星、四环素、左氧氟沙星及高水平庆大霉素协同耐药率均高达50%以上。检出对利奈唑胺耐药的粪肠球菌1株,未发现对万古霉素和替考拉宁耐药的肠球菌。因此,糖肽类药物仍然是治疗严重革兰阳性球菌血流感染的首选药物,但应用时应严格控制适应证,以减少耐药菌株的产生。
随着广谱抗菌药物的大量使用,真菌感染呈上升趋势,本次监测分离真菌菌株占一定的比例,以白假丝酵母菌和近平滑假丝酵母菌为主。虽然真菌耐药现象不是非常严重,但部分药物的耐药性已有所凸现,因此在临床感染监控中不容忽视,并且在抗感染治疗过程中应注意提高患者免疫力,预防真菌感染[12]。
[1]Ortega M,Almela M,Soriano A,et al.Bloodstream infections among human immunodeficiency virus-infected adult patients:epidemiology and risk factors for mortality[J].Eur J Clin Microbiol Infect Dis, 2008,27(10):969-976.
[2]Martin GS,Mannino DM,Eaton S,et al.The epidemiology of sepsis in the United States from 1979 through 2000[J].N Engl JMed, 2003,348(16):1546-1554.
[3]严伟玲,陈国强.临床2342份血培养标本分析[J].南方医科大学学报,2009,29(7):1509-1511.
[4]汤贝贝,何贵元,卢忠心.血培养常见病原菌菌群分布及耐药性分析[J].检验医学与临床杂志,2010,7(9):827-830.
[5]欧阳金鸣,褚云卓,王倩.医院血培养病原菌的分布情况及耐药性分析[J].中国实验诊断学,2007,11(11):1517-1519.
[6]崔颖鹏,唐蕾,唐冰,等.血培养分离病原菌的菌群分布及耐药性变迁[J].中华医院感染学杂志,2008,18(2):292-294.
[7]徐雅萍,罗燕萍,周光,等.凝固酶阴性葡萄球菌所致血行感染的相关研究[J].中华医院感染学杂志,2006,16(2):224-226.
[8]Salonen JH,Herola E,Meurman O.Clinical significance and outcome of anaerobic bacteremia[J].Clin Infect Dis,1998,26(6):1413-1417.
[9]孔繁林,储从家,管新龙,等.28 292份临床血液标本细菌培养结果[J].中国感染控制杂志,2011,10(3):209-213.
[10]钟桥石,胡龙华,熊建球,等.血流感染病原菌分布及耐药特征分析[J].中国抗生素杂志,2012,37(6):1-5.
[11]李娟,冯锴,李艳,等.血培养病原菌种类分布和耐药性分析[J].国际检验医学杂志,2012,33(1):79-81.
[12]程黎明,简翠,孙自镛.血培养分离病原菌的菌群分布及耐药性变迁[J].内科急危重症杂志,2009,15(4):210-212.
(收稿:2013-11-16 修回:2014-03-12)
(责任编辑 张淑坤)
676 Strains of Blood Culture Pathogen Species Distribution and Drug Resistance
CHEN Ming-hui,FANG Jie,SUN Lan-ju
Department of Microbiology and Immunology,Tianjin Nankai Hospital,Tianjin(300100),China
Objective To investigate the species distribution and resistance characteristics of 676 pathogenic bacteria isolated from blood cultures.MethodsBlood samples were cultivated and continuously monitored by BacT/Alert 3D automated blood culture system with the supporting blood culture bottles,and the positive bottles were transferred timely.The identification of bacteria and susceptibility test were performed by Vitek 2 Compact bacterial automatic analyzer.ResultsOf the 6023 clinical isolates,there were 676 strains with positive culture.The top five species included Escherichia coli,CNS,Klebsiella pneumoniae,Enterococcus faecium and Staphylococcus aureus;55.0%of Escherichia coli and 37.3%of Klebsiella pneumoniae were ESBLs producers. The resistance rates of Acinetobacter baumannii and Pseudomonas aeruginosa to imipenem were 70.6%and 18.8%respectively.Drug susceptibility results showed methicillin resistant strains in CNS and S.aureus accounted for an average of 88.1%and 76.9%respectively.ConclusionEscherichia coli and CNS are predominant organisms in blood cultures.The pathogenic bacteria show a big drug resistance difference.
Blood culture;pathogenic bacteria;drug resistance
R915
A
1007-6948(2014)05-0496-05
10.3969/j.issn.1007-6948.2014.05.010
天津市南开医院微生物免疫室(天津 300100)
孙兰菊,E-mail:tjnkslj@163.com
