原发干燥综合征合并神经系统损害1例报告
2014-03-08王宗立黄雨蒙左晶晶张宏
王宗立,黄雨蒙,左晶晶,张宏
1 病例介绍
患者,女性,56岁,因“四肢麻木2月余,加重伴头晕2 d”于2012年10月8日入院。患者于2个月前无明显诱因出现四肢末梢麻木,伴有胀痛,触摸时呈针扎样疼痛,有手套、袜套样感觉,同时伴有记忆力下降,反应减慢,表现为经常忘记熟悉的人名,忘记早晨吃什么饭等,无肢体乏力,无头痛头晕;无发热,无抽搐,无言语障碍,无二便障碍,发病后5 d曾到外院就诊,考虑末梢神经炎,给予营养神经治疗14 d,病情无明显缓解,2 d前患者四肢麻木较前加重,由末梢上延到双肘、双膝,且疼痛难以忍受,同时出现头晕,无视物旋转,无恶心、呕吐,伴有蹲起困难,走路不稳,曾摔倒1次,为进一步诊治来我院就诊,门诊拟诊为“头晕待查”收入院。
既往史:既往结节性甲状腺肿手术病史20余年,阑尾炎手术史19年,无脑梗死病史,无高血压及糖尿病病史,家族无特殊病史。发病前无感冒、感染病史,平日怕冷,有口、眼干燥症状、无光过敏、关节疼痛。
入院查体:体温36.2℃,脉搏60次/分,呼吸20次/分,左侧血压100/60 mmHg,右侧血压125/70 mmHg,皮肤、黏膜无黄染、皮疹,表浅淋巴结未触及肿大;心、肺、腹检查未见异常;神经系统查体:神志清,言语流利,记忆力减退,反应迟钝,双瞳孔等大同圆,对光反射灵敏,双侧鼻唇沟对称,伸舌居中,四肢肢体肌力5级,肌张力正常,双下肢跟腱反射减退,四肢末梢痛温觉减退,双膝以下轻触觉消失,音叉振动觉减退,双侧病理征未引出。
辅助检查:
实验室检查:甲状腺功能(2012-10-8):促甲状腺激素(thyrotropin,thyroid stimulating hormone,TSH):1.36 μIU/ml(正常值0.27~4.20 μIU/ml),总TT4:103.30 ng/ml(正常值42~135 ng/ml),总TT3:1.39 ng/ml(正常值0.78~2.20 ng/m l),F T4:14.11 p m o l/L(正常值8.07~26.27 pmol/L),FT3:5.36 pmol/L(正常值3.09~9.83 pmol/L),抗甲状腺过氧化酶抗体(antithyroid peroxidase,ATPO):0.4 U/ml(正常值0~9 U/ml),抗甲状腺球蛋白抗体(anti-thyroid globulin,ATG):47%(正常值10%~30%),促甲状腺素受体抗体(thyrotropin receptor antibody,TRAB):37%(正常值10%~20%)。抗干燥综合征(Sj gren syndrome,SS)A抗体阳性(+),抗R0-52阳性(+),抗着丝粒抗体(human centromere protein,CENP B)阳性(+),抗核抗体着丝点型1∶1000(参考值1∶100),肝肾功能、血糖、血脂、血离子未见异常。
心脏彩超(2012-10-10):未见异常。
经颅多普勒超声(transcranial Doppler,TCD)(2012-10-8):左侧大脑中动脉血流减慢,椎动脉血流未见异常。
颅脑磁共振成像(magnetic resonance imaging,MRI)(2012-10-9):双侧放射冠区脑血灶,双侧小脑齿状核对称异常信号影,考虑急性缺血性改变(图1)。
磁共振血管造影(magnetic resonance angiography,MRA)(2012-10-9):左侧大脑中动脉、大脑后动脉管径僵硬,多处节段性狭窄,扩张,呈串珠样改变(图2)。
肌电图(2011-10-8):所检腓总神经、胫神经运动支潜伏期延长,神经传导速度减慢,腓浅神经、腓肠神经感觉支神经传导未引出,余未见特殊改变。
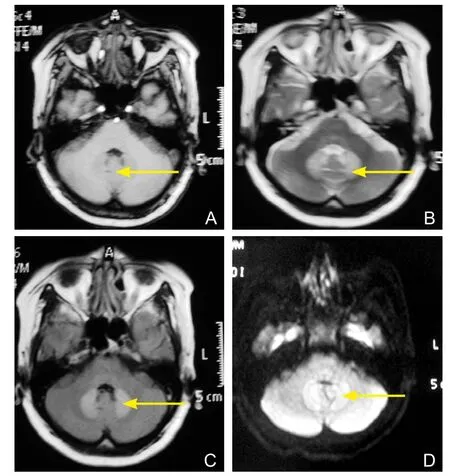
图1 患者颅脑磁共振成像(2012-10-9)
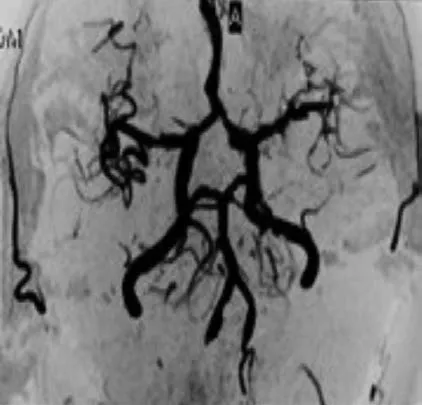
图2 患者颅脑磁共振血管成像(2012-10-9)
体部计算机断层扫描(computed tomography,CT)(2012-10-8):右侧结节性甲状腺肿。
心电图示:窦性心律,ST-T低平。
口腔下唇腺活检病理:送检组织中见片状分布的腺体,小叶结构存在,部分导管扩张,局部灶性腺体萎缩,间质纤维组织增生,血管扩张,并见灶性淋巴细胞及浆细胞聚集(淋巴细胞浸润灶大于2个,4 mm2),考虑:(唇腺)唇腺组织萎缩伴慢性炎症。
入院诊断:小脑梗死
周围神经病诊治经过:入院后给予营养神经等治疗,因患者存在头晕症状,予入院后第2天完善颅脑MRI及MRA检查,结合患者持续头晕症状及DWI提示缺血性改变,故诊断小脑梗死;因患者眼干及口腔干燥,分别请眼科、口腔科会诊,行Schairmar试验(+),诊断“双眼干燥征、口腔干燥综合征”,完善相关免疫系列检查,结合颅脑MRA及免疫系列结果提示血管炎性改变,考虑免疫系统疾病,请风湿科会诊,临床诊断为干燥综合征,符合2002年国际风湿病学会关于原发干燥综合征诊断的修订标准[1],给予甲基强的松龙冲击抗炎、改善微循环等治疗后,患者头晕、四肢麻木及疼痛症状明显缓解。
出院诊断:脑梗死
椎-基底动脉系统
其他明确病因型卒中
慢性炎性自身免疫性疾病
原发干燥综合征
周围神经病
随访3个月患者四肢活动自如,无头晕,无明显肢体麻木,未诉其他不适症状。
2 讨论
干燥综合征为累及全身各脏器及多系统的慢性炎性自身免疫性疾病,其发病机制为血管炎和非血管炎(或)炎性细胞作用于神经或肌肉组织而引起一系列病理改变[2]。国外研究显示,10%~30%的原发干燥综合征(primary Sj gren syndrome,PSS)患者可出现神经系统病变[3],中枢和周围神经系统均可累及,以周围神经受累较常见,中枢神经病变多为个案报告,神经系统病变发生率可达50%以上[4]。
PSS周围神经系统损伤为多水平、多灶性,表现为对称性周围神经病、脑神经麻痹、多发性神经病、感觉性神经病(包括感觉性神经元神经病)和自主神经病等,其中单纯感觉性神经病常被认为是其特征性的表现。临床表现为肢体麻木、乏力、疼痛,末梢感觉障碍,腕管综合征等[5]。PSS合并周围神经病变的早期诊断较为困难,有学者提出感觉神经,尤其是腓肠神经的电生理检查最为敏感[6]。本病例肌电图提示所检神经运动支潜伏期延长,神经传导速度减慢,感觉支神经传导未引出,提示合并周围神经损坏,其治疗主要以皮质醇激素和丙种球蛋白治疗为主,当治疗效果不好时也可以使用免疫抑制剂和血浆置换[7],本例考虑患者经济因素,未给予丙种球蛋白,对激素治疗效果较好。
本例患者同时合并中枢及周围神经损害,但中枢性损害较为特异,表现为双侧小脑齿状核对称性损害,结合患者无高血压、冠状动脉粥样硬化性心脏病、高血糖、高血脂等动脉硬化相关病史,既往有甲状腺肿大病史,表明其免疫系统有异常反应,结合免疫系列及MRA检查结果,考虑血管炎造成的缺血性改变引起的缺血性卒中。既往国内外罕见报道以小脑症状为表现的PSS中枢神经损害,尚未报道PSS损害小脑齿状核部位的影像学资料。
综上所述,PSS神经系统损害是多水平、多灶性的,且该类患者神经系统损害常表现为首发症状。神经科医生对PSS较为陌生,警惕性不够,容易误诊和漏诊。因此详细的病史采集和认真细致的体格检查非常重要,一旦存在口、眼干燥症状需高度警惕PSS的可能,应及早行血抗核抗体、抗SSA抗体、抗SSB抗体、类风湿因子等相关检查,必要时行腮腺造影或唇腺活检,最终明确诊断从而得到及时正确的治疗。
1 董怡. 2002年修订的干燥综合征国际分类(诊断)标准[J]. 中华风湿病杂志, 2002, 6:25-27.
2 王振海, 方永鹏, 梅运丽, 等. 以直立性低血压为主要临床表现的原发性干燥综合征一例报告[J]. 中国现代神经疾病杂志, 2004, 4:126-127.
3 Mellgren SI, Conn DL,Sievens JC, et al. Peripheral neurology in primary Sj☒gren's syndrome[J].Neurology, 1989, 39:390-394.
4 Andonopoulos AP, Lagos G, Drosos AA, et al. The spectrum of neurological involvement in Sj☒gren's syndrome[J]. Br J Rheumatol, 1990, 29:21-23.
5 谢悦胜, 张晓. 原发干燥综合征合并神经系统损害三例报告[J]. 中华临床免疫和变态反应杂志, 2010,4:323-326.
6 Denislic M, Meh D. Neurophysiological assessment of peripheral neuropathy in primary Sj☒gren's syndrome[J]. Clin Investig, 1994, 72:822-829.
7 刘鹏, 汪茜, 姜树军, 等. 原发干燥综合征合并神经系统损害临床及病理分析[J]. 武警后勤学院学报(医学版), 2012, 21:536-538.
