妊娠糖尿病患者经营养门诊治疗后微量元素的变化
2014-03-04潘文松黄洁明
钟 冕,潘文松,黄洁明
(佛山市第一人民医院临床营养中心,广东佛山528000)
妊娠期由于胎儿生长发育的需要,母体血液发生了一系列改变,包括各微量元素的缺乏,而微量元素的缺乏,轻则使孕妇出现贫血、营养不良,导致胎儿生长发育迟缓;重则造成妊高征、早产、畸形甚至死胎[1]。妊娠期糖尿病(gestational diabetes mellitus,GDM)是指在妊娠期首次出现或发生的糖代谢异常。很多研究表明GDM更易出现微量元素代谢紊乱,导致更严重的母婴不良结局。本研究通过观察妊娠糖尿病患者经饮食指导和添加微量营养素后微量元素的变化,了解营养门诊在纠正GDM孕妇微量元素缺乏中所起的作用。
1 资料与方法
1.1 一般资料 2012年6月至2013年1月,选取本院正常孕妇50例(对照组),有6例孕后期无复查微量元素;营养门诊就诊的GDM病患者51例(GDM组),1例无复查结果。对照组平均年龄(28.87±4.40)岁,GDM组平均年龄(29.57±4.80),差异无统计学意义(P>0.05)。两组均做常规产检,产科医生一般建议孕妇早期补充复合维生素,中期开始补充铁剂和钙剂,但非强制性执行。GDM组则需到营养门诊就诊。GDM诊断标准,根据2010年国际妊娠糖尿病研究协会最新制定的GDM的诊断标准:75OGTT,(1)空腹血糖不低于5.1 mmol/L;(2)1 h血糖大于或等于10.0 mmol/L;(3)2 h血糖大于或等于8.5 mmol/L,患者有任意一点达标,就诊断为GDM。
1.2 方法 两组均在孕中期24~28周、孕后期32~36周检测微量元素,并收集两组孕中期和后期添加微量营养素的情况。检测方法,采用原子吸收光谱法。用血红蛋白吸管准确吸取末梢血40μL,加样于装有1.2 mL微量元素稀释剂的塑料离心管中,4℃冰箱保存待测。博晖5100型原子吸收光谱仪经过校准合格后开始按照说明书操作。对GDM患者进行膳食调查,除了让患者适当进食粗粮、少量多餐、结合运动之外,还根据患者饮食习惯、饮食结构、临床症状、微量元素和其他化验结果,制定个体化的饮食治疗方案,并适当补充微量营养素,如多种微量元素,部分单独补充钙剂、铁剂、锌剂,每隔1~2周复诊直至临产前。缺铁饮食指导:多摄入含铁丰富的食物,如动物血、肝脏、瘦肉、牛肉等。同时,还应注意多摄入富含维生素C的蔬菜、水果,或在补充铁剂时补充维生素C,以促进铁的吸收和利用。缺钙饮食指导:多摄入乳类、豆类与豆制品、小虾皮、芝麻酱等。多运动,多晒太阳,促进钙吸收。缺锌饮食指导:多摄入含锌丰富的食物,如肝脏、肉类、粗粮等。药物治疗包括:爱乐维复合维生素片或玛特纳复方多维生素片,复方硫酸亚铁50 mg(元素铁10 mg,维生素C 30 mg),严重缺铁性贫血予多糖铁复合胶囊150 mg(元素铁150 mg),钙剂有钙尔奇(钙600 mg,D3 125国际单位)或凯思立咀嚼片(钙500 mg,维生素D3 200国际单位),葡萄糖酸锌(锌10 mg)。或患者自备的微量营养素。
1.3 统计学处理 采用SPSS13.0统计软件进行统计分析,计量资料以±s表示,采用t检验;计数资料以率表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
未经营养治疗前,孕中期GDM组铁、锌较对照组低(P<0.05);随着孕周增长,对照组后期铁、锌进一步降低(P<0.05),而经营养治疗的GDM组差异并不明显(P>0.05),见表1。对照组孕后期缺铁率较孕中期高(P<0.05),也比GDM组严重(P<0.05),而经营养治疗的GDM组则无明显变化(P>0.05),见表2。对照组孕后期添加多种微量营养素及铁剂均比孕中期和GDM组少(P<0.05),见表3。
表1 两组孕中期和孕后期各微量元素的变化(±s)

表1 两组孕中期和孕后期各微量元素的变化(±s)
a:P<0.05,与GDM组孕中期组比较;b:P<0.05,与对照组孕中期比较。
时间 n 铁(mmol/L) 钙(mmol/L) 锌(μmol/L) 镁(mmol/L) 铜(μmol/L)GDM组孕中期 50 7.70±0.86 1.59±0.11 93.76±12.57 1.40±0.14 33.34±5.45 GDM孕后期 44 7.65±0.98 1.51±0.23 96.24±14.27 1.38±0.17 32.48±4.04对照组孕中期 51 7.99±0.96 a 1.64±0.20 100.89±15.83 a 1.38±0.15 33.02±5.46对照组孕后期 50 7.73±0.90 b 1.58±0.25 96.15±13.56 b 1.36±0.16 32.76±4.78
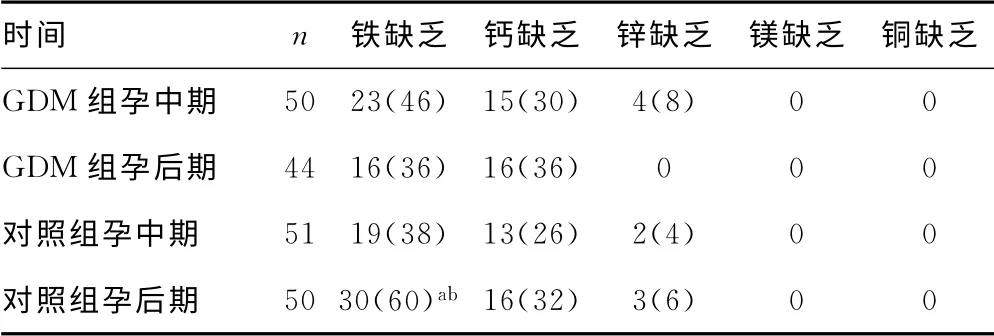
表2 两组微量元素的缺乏状况[n(%)]
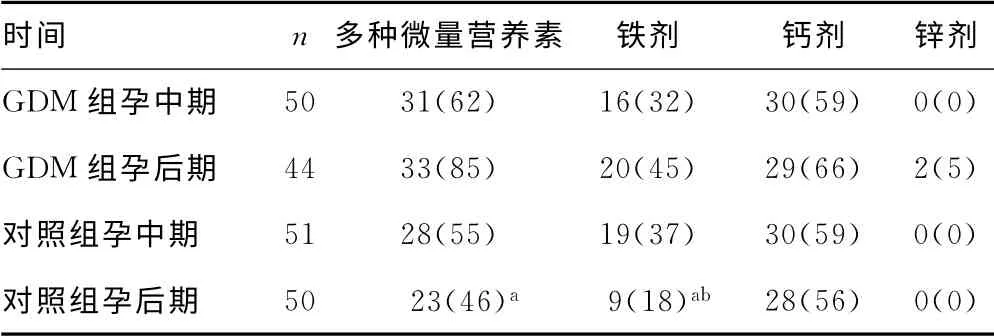
表3 两组添加微量元素的情况[n(%)]
3 讨 论
3.1 孕妇微量元素缺乏情况与危害 本研究发现无论是GDM组还是对照组,孕期微量元素的缺乏明显,以铁、钙、锌为主,尤其是铁和钙。这与我国孕妇普遍存在铁、钙、锌摄入不足有关。刘莉等[2]在成都市孕妇膳食营养状况分析中发现,妊娠早期铁摄入不足者占21.37%,中期占100.00%,晚期占87.40%。杨桂莲等[3]对湖南省长沙市373例孕妇调查显示,孕妇膳食中钙摄入量在推荐摄入量的50%以下。秦钟文[4]对浙江富阳518例孕妇膳食调查及营养评价报告显示,1/4的孕妇锌摄入量不足。这些直接导致微量元素的缺乏。杨辉[5]等研究,孕妇铁和钙缺乏严重,患病率达60.39%和36.93%。本院正常孕妇孕中期铁缺乏为38%,孕后期为60%,中期钙缺乏是26%,后期是32%,锌缺乏中期为4%,后期为6%,缺锌情况有所改善,缺铁和钙与上面数据基本相符。本资料显示两组孕妇都不缺铜和镁,所以正常情况下不需要额外补充。而缺铁、钙仍较明显,应引起足够的重视。本研究暂未发现有微量元素过量的现象,未排除与例数偏少有关。
铁、钙、锌、镁、铜都是人体正常生长发育必需的微量元素,微量元素的缺乏会影响孕妇和胎儿的健康。铁是血红蛋白的重要组成部分,铁缺乏是孕妇贫血的主要原因,缺铁可直接影响胎儿及新生儿红细胞代谢,导致其慢性缺氧、生长发育障碍。孕妇钙缺乏,不但可引起手足抽搐、腰腿酸痛、增加妊娠期高血压疾病的发病率,还影响胎儿的生长发育,甚至产生先天性佝偻病。而缺锌可导致FGR、流产、胎死宫内、中枢神经系统异常、先天性心脏病、尿道下裂等先天畸形。血清中铜含量明显降低可导致孕妇胎盘功能不良、流产、早产及过期妊娠;胎儿缺铜易使多系统受损,尤其是神经缺损等[5-6]。镁含量过低可导致肌肉震颤,心动过速等。所以,及时纠正微量元素的异常,改善母婴不良结局有着重要意义。
3.2 GDM与微量元素的关系 一般认为GDM患者存在胰岛细胞功能缺陷和胰岛素抵抗。微量元素对胰岛素的合成、分泌、贮存、活性以及能量代谢起着重要作用,因此提示微量元素与GDM之间存在密切的关系。每分子胰岛素中含两个锌原子,它能促进胰岛素的结晶化,由胰岛原转变为有活性的胰岛素。锌还可提高胰岛素的稳定性,缺锌后,胰岛素蛋白容易变性而失去生物活性[7]。锌还能调节胰岛素和受体的水平,同时增强胰岛素对肝细胞膜的结合力。锌不但可以维持胰岛素的活性,其本身又具有胰岛素样作用[8]。因此,缺锌成为糖尿病的诱因之一。本实验结果表明,未经营养治疗前GDM组与对照组相比,血清锌水平降低,差异有统计学意义(P<0.05),说明缺锌与GDM的发生相关。铁是机体合成各种含铁蛋白质,如血红蛋白、肌红蛋白细胞色素酶系、过氧化物酶和过氧氢酶等的重要组成部分。铁参与机体氧的运输和储存、DNA合成、ATP的氧化磷酸化、细胞呼吸及一系列生物化学过程[9]。机体铁含量下降,会影响糖的分解,从而导致血糖升高。本实验结果表明,未治疗前GDM患者血清铁水平降低,与正常妊娠期妇女比较,差异有统计学意义(P<0.05)。
综上所述,GDM与体内微量元素的代谢有关。及时监测孕妇血清微量元素的含量变化,适时、适量地补充缺乏的微量元素,不仅可纠正孕妇代谢紊乱状态,对临床GDM的防治也具有重要意义。
3.3 营养门诊的作用 为满足胎儿的生长需求,孕期妇女各种营养素的供给都应增加。但人们往往只注重蛋白质、脂肪和糖类等宏量营养素的摄入,却忽略了一些微量营养素的摄入,以微量营养素缺乏为主的“隐形饥饿”问题日益突出[10]。孕期微量营养素缺乏不仅是一个重要的公共卫生问题[11],而且是导致孕产妇发病率和病死率增长的一个重要原因[12]。微量元素的缺乏与食物摄入量、食物品种、微量营养素的补充及自身吸收代谢等因素有关,是多因素影响的结果。
本院尽管产科医师会建议产妇在孕期补充多种微量营养素,20周后补充铁剂和钙剂,但未做个性化的饮食调查和指导,也未常规检测微量元素(正常孕妇只有1/10不到做此项检测),根据结果来治疗和监督,产妇普遍存在营养素摄入不足或摄入不均衡的现象,添加微量营养素依从性差,尤其是铁剂。本研究可以看出,正常孕妇中后期只有约50%添加多种微量营养素,不到60%添加钙剂,铁剂由中期的37%降至18%,差异有统计学意义(P<0.05),这也是导致对照组铁元素明显下降的原因。但GDM组由于有专业的饮食指导和监督,补充微量营养素依从性相对较好,后期各微量元素并没有进一步下降,这与营养医师的作用息息相关。
目前孕期要不要常规补充多种微量营养素、钙剂和铁剂,什么时候补,补多少剂量国内外尚无统一的定论。有的认为只要营养均衡,没有必要常规补充,甚至补充过多会造成中毒;有的认为应该在早期全部补充多种微量营养素,中期开始补充铁剂和钙剂。作者认为,微量营养素的补充不能一概而论,应根据膳食调查的情况和微量元素的监测作为治疗的依据,做到治疗的个性化。如果饮食合理,血微量元素正常,也无临床症状的不必常规补充;如果结果明显异常,甚至出现临床症状,就要及时补充,无需等到哪个时段。目前很多医院孕期没有做微量元素的监测,建议把微量元素检测作为孕妇保健的常规检测项目,从孕早期就开始测定,对结果异常或饮食不均衡的产妇交给营养医师去指导和治疗,让营养医师在孕期发挥更积极的作用,做到早发现、早指导、早治疗,从而提高孕妇及胎儿的健康水平。
[1]周琮棠,谢英彪.来自微量元素的报告[M].北京:人民军医出版社,2005:207-209.
[2]刘莉,康敏,卿频.成都市孕妇膳食营养状况分析[J].预防医学情报杂志,2007,23(2):177-180.
[3]杨桂莲,刘建建,龚灿辉.373例孕妇膳食调查分析[J].中国妇幼保健,2008,30(5):685-686.
[4]秦钟文.518例孕妇膳食调查及营养评价[J].福建医药杂志,2008,30(3):127-129.
[5]杨晖,魏元姐,李胜德.妊娠期血清微量元素1 200例分析[J].中国妇幼保健,2009,24(31):4371-4372.
[6]徐仙.微量元素与生殖[J].国外医学.妇幼保健分册,1995,6(1):27-30.
[7]Dunn MF.Zinc-ligand interactions modulate assembly andstability of the insulin hexamer-a review[J].Bio Metals,2005,18(4):295-303.
[8]Yoshikawa Y,Kondo M,Sakurai H.A family of insulinomimetic zinc(II)complexes of amino ligands with Zn(Nn)(n=3 and 4)coordination modes[J].J Inorg Biochem,2005,99(7):1497-503.
[9]葛可佑总.中国营养科学全书[M].北京:人民卫生出版社,2004:133-134.
[10]宫相君,郝加虎,陶芳标,等.孕妇增补微量营养素状况及其与妊娠结局关联的队列研究[J].中国妇幼保健,2012,27(22):3395-3401.
[11]García-Guerra A,Neufeld LM,Hernández-Cordero S,etal.Prenatal multiple micronutrient supplementation impact on biochemical indicators during pregnancy and postpartum.[J].Salud Publica Mex,2009,51(4):327-335.
[12]Bhutta ZA,Haider BA.Maternal micronutrient deficiencies in developing countries[J].Lancet,2008,371(968):186-187.
