重庆某综合医院新发结核病及结核防治知晓度调查
2014-03-04祝冰晶周向东胡建林杨和平
罗 虎,祝冰晶,周向东,宫 亮,胡建林,杨和平
(第三军医大学西南医院呼吸内科,重庆400038)
《世界卫生组织全球结核控制报告》2011数据显示,2010年,全球新发结核病患者880万例,其中我国新增结核患者80万至120万,是全球22个结核病高负担国家之一,结核患者数居世界第2位,疫情的严重性仅次于印度,部分地区甚至有蔓延趋势。从1997~2011年,我国结核病患病率降低近50.0%,病死率下降近80.0%,但结核病发病率年均降幅约为3.4%。资料证实,我国通过开展全国结核病患病率调查、使用人口动态登记系统和网络病例报告系统等方法,在结核控制方面取得了较好成绩[1]。尽管如此,目前结核发病率仍处于较高水平,尤其是耐药结核[2]、结核菌和艾滋病病毒双重感染等[3]新问题的出现,使结核在相当一段时间内仍然是我国公共卫生必须重点关注的问题。因此,结核病的预防、早期发现显得尤为重要。本研究对确诊为结核病的患者资料进行整理、分析,总结新发结核病的各种临床特征,调查患者对结核病的了解程度,旨在为进一步制定防控措施、提高防控水平提供科学依据。
1 资料与方法
1.1 一般资料 研究对象为2011年9月至2012年9月就诊于本科结核病患者,包括初诊和复诊的肺结核、结核胸膜炎及部分肺外结核患者。以《中国结核病防治规划实施工作指南》(2008版)(以下简称指南)[4]肺结核病诊断标准为依据。
1.2 调查方法 根据制定的实施方案,统计2011~2012年在本科就诊的结核患者相关的详细信息,其中,本院结核患者发病情况的数据主要来源于保健科数据库;另外设计调查问卷,对结核患者进行面对面调查或电话随访。
1.3 调查内容 通过医师工作站,调阅患者的一般人口学特征(性别、年龄、职业、既往病史等)、具体诊断信息;通过问卷调查,主要记录患者对结核防治知识的知晓度等。
1.4 统计学处理 将问卷调查及门诊工作站收集到的相关资料录入到Excel数据表中建立数据库,数据由调查员进行录入与核对。采用SPSS18.0软件对数据进行处理和统计分析,计数资料以率来表示,率的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 结核病发病基本情况 2011年9月至2012年9月,本院共确诊结核患者1 448例,其中,呼吸科上报883例(61.0%),感染科147例(10.1%),急诊科135例(9.3%),肾科120例(8.3%),骨科104例(7.2%),其余科室共计59例(4.1%)。在呼吸科上报的883例初诊结核患者中,收集资料记录较完整的初诊患者648例,另收集复诊患者434例。结核发病仍以男性居多(60.2%),中青年仍是结核发病的最主要人群(77.8%),发病地区以农村为主(61.6%),职业中以体力劳动者(65.4%)居多。结核类型以继发性肺结核为主(72.8%)。肺结核常累及双肺(43.8%),右肺次之(38.8%)。结核常在尘肺(8.0%)、糖尿病(3.6%)、哮喘(4.3%)基础上发生,约7.9%患者可追问出既往结核病史。见表1。
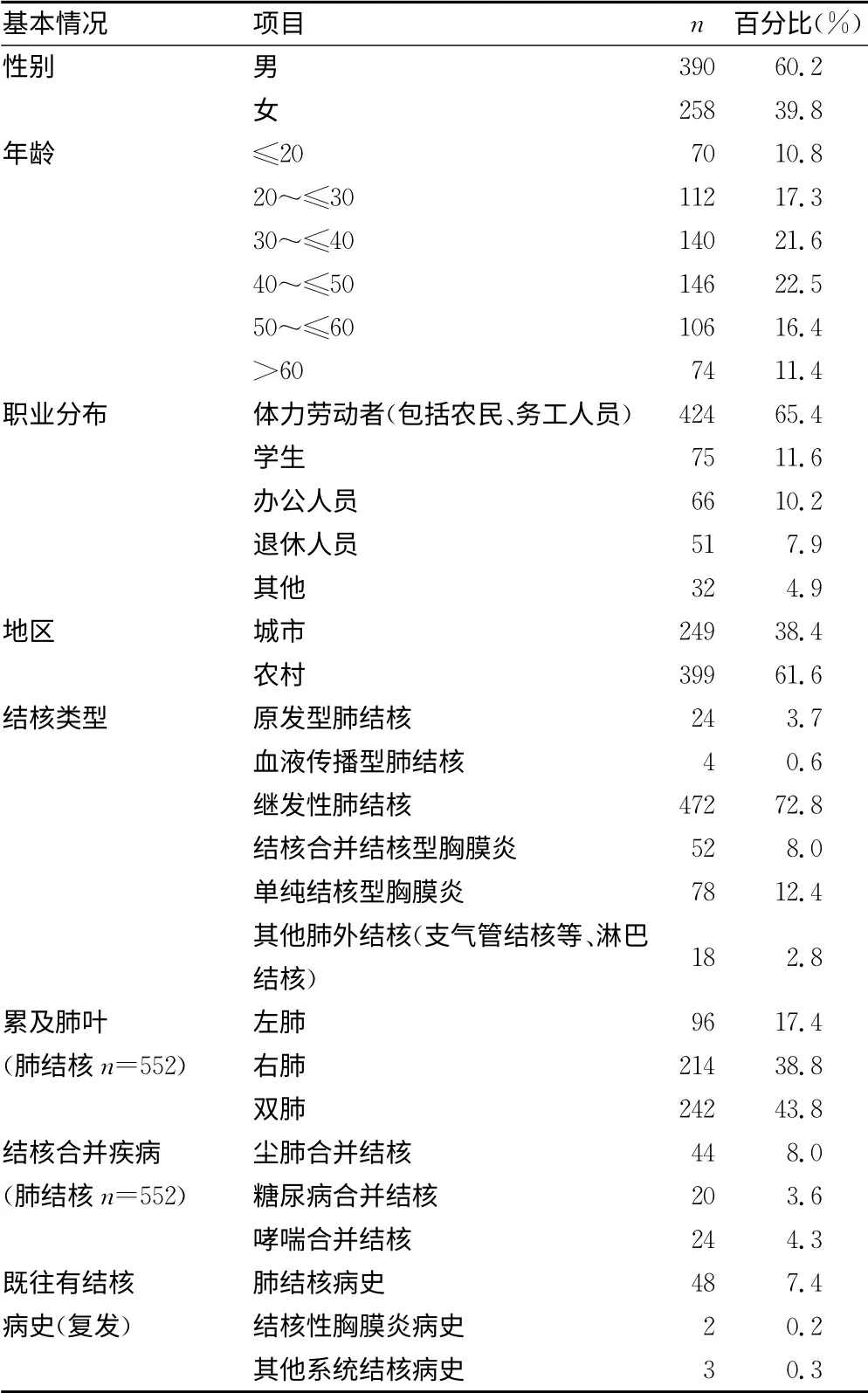
表1 初诊结核患者发病基本情况(n=648)
2.2 结核防治知晓度调查结果
2.2.1 初诊和复诊患者结核防治知识知晓度对比 结核患者对不同问题知晓度差异很大,如83.0%初诊患者知道结核是一种传染病,但只有27.9%患者知道结核的传播方式,27.3%患者知道结核预防措施。而复诊患者结核防治知识与初诊患者比较,差异均有统计学差异(P<0.05)。见表2。
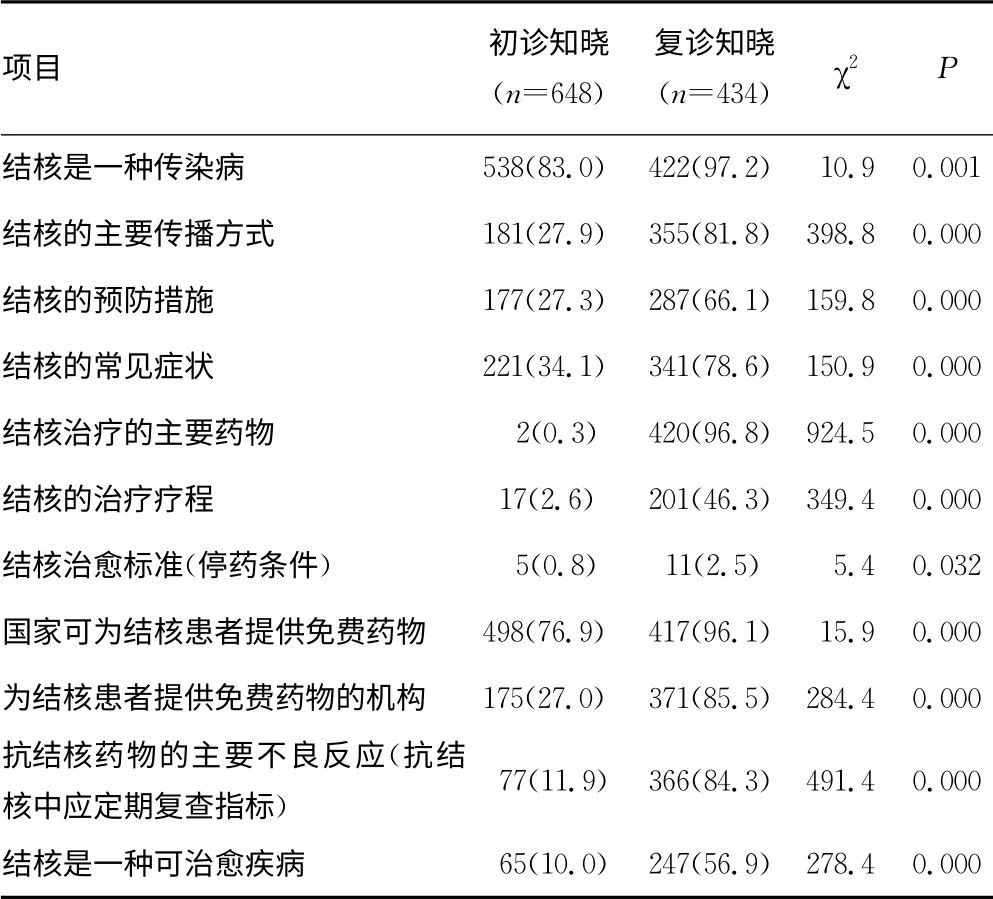
表2 初诊及复诊患者对结核基础知识的掌握情况[n(%)]
2.2.2 初诊和复诊患者结核防治知识来源对比 对结核防治知识主要来源进行调查,统计分析了初诊患者中554例患者(有效率85.5%)及复诊患者中428例患者(有效率98.6%)选项。结果显示,初诊患者结核防治相关知识最主要的来源为亲友告 知(30.3%)、当 地 卫 生 宣 传(22.4%)及 电 视 报 刊(20.2%),而复诊患者结核防治相关知识最主要来源为医护教育(36.9%)、网络(18.0%)及亲友告知(14.3%)。见表3。
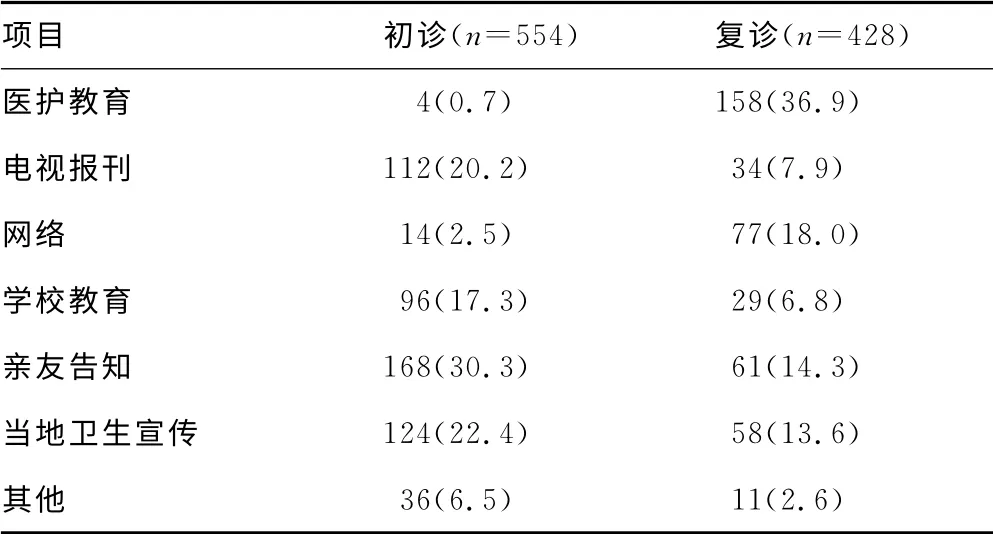
表3 初诊及复诊患者结核相关知识来源调查[n(%)]
2.2.3 规律用药情况 为了解患者规律用药情况,本研究对复诊患者进行了调查,结果发现,317例(73.0%)患者能全程、足量、规律用药,117例(27.0%)患者中途出现停药、减量等情况。对未按要求正规抗结核治疗的117例患者进行原因调查分析,结果发现,53例(45.3%)患者因不清楚疗程停药,36例(30.8%)患者因结核症状消失停药,12例(10.3%)患者因不能承受胃肠道反应停药,5例(4.3%)患者则因过分担心肝损伤停药,另有11例(9.4%)患者因怀疑诊断停药。
3 讨 论
《指南》指出,目前结核发病率和病死率仍位于我国甲乙类传染病之前列,防治任务任重道远。随着生活、行为方式的改变以及临床诊断技术的更新和发展,近年结核病的临床表现、发病规律、患者对结核防治知识的知晓情况均发生了一定变化[5]。
3.1 结核发病特征分析 本院结核病登记系统显示,呼吸科(60.9%)仍然是结核发现和诊断的最主要科室,从侧面反映出目前结核病仍以肺结核为主。而感染科、急诊科、肾科、骨科等科室紧随其后,提示结核性脑膜炎、泌尿生殖系统结核、骨结核发病率依然较高,在临床诊断中应注意多系统结核的可能性。同时,以上数据提示,对呼吸科、感染科等结核发病率高科室的医护人员进行专门培训和要求,可能更有利于结核病知识的传播。
对初诊结核患者进行分析发现,目前结核仍以男性(60.2%)居多,约为女性患者的1.5倍。年龄上以中青年为主(77.8%),地区分布尤以农村为主(61.6%),职业上以体力劳动者(65.4%)为主,提示以体力劳动为主的农村中青年男性是结核发病的高危人群。另有文献报道,家庭经济状况与结核发病率呈负相关,承担家庭主要经济责任的人结核患病风险是其他家庭成员的6.457倍[6-7]。吸烟等不良习惯也是男性结核患病的危险因素,因此,对于经济条件较差的农村地区,尤其是从事高体力劳动的中青年男性,更应该给予格外关注。
另外,呼吸科统计到的结核患者仍以继发性肺结核为主(72.8%)。值得注意的是,结核性胸膜炎患者中,约有40%(52/130)的患者合并有肺部结核,由于两种结核病在用药选择和治疗疗程等方面均有明显差异,临床诊断方面应格外注意,尤其是对于部分大量胸腔积液患者,在抽取胸腔积液后应复查CT观察是否合并肺部结核。结核好发部位仍以双肺为主(43.8%),尤其是上肺。值得注意的是,右肺结核的发生率约为左肺的2.23倍,可能和右肺生理结构不同有关。本调查还发现,结核常合并尘肺、糖尿病和哮喘等基础疾病。尘肺已证实是结核感染的危险因素之一,由于重庆地区糖尿病和哮喘发病率本身较高,其是否为结核感染的危险因素,或是与结核复发、耐药密切相关则需进一步通过更大样本临床流行病学研究证实。
3.2 结核防治知识调查结果分析 《指南》提出,全民结核病特定知识总知晓率在2010年应达到80.0%。但本调查结果显示,初诊患者对结核防治知识总体知晓度普遍偏低。在不同问题上,结核患者知晓情况差异很大。约83.0%的患者知道结核是一种传染病,但只有27.9%和27.3%的患者知道结核的传播方式和预防措施。有76.9%的患者知道国家可为患者提供免费药物,但却只有27.0%的患者知道去何处领取免费药,大部分患者则认为所有医院均可以领取免费药物。这反映出民众对结核防治知识的知晓情况还停留在概念层面,对具体防治措施、治疗细节所知甚少。复诊患者较初诊患者具有更多的结核病防治知识,差异均具有统计学意义(P<0.05),原因可能有:(1)就诊过程中医务人员的宣传教育;(2)患病经历促使患者通过多种途径主动学习、了解相关结核防治知识。另外,初诊患者中只有10.0%知道通过正规治疗结核是可治愈疾病,即使复诊患者该项问题的知晓率也只有56.9%。因此,在患者就诊过程中应积极引导,消除患者的担忧情绪,让患者积极应对。
对初诊和复诊患者结核防治知识的主要来源进行调查分析,结果发现,初诊患者结核防治知识主要来源于亲友告知(30.3%)、当地卫生宣传(22.4%)和电视报刊(20.2%),但复诊患者结核防治知识主要来源为医护教育(36.9%)、网络(18.0%)和亲友告知(14.3%)。由于大部分结核患者初诊一般都不在结核专科医院,因此,综合医院是患者结核防治知识的主要来源,应加强结核防治知识宣传,同时应鼓励患者向周围亲友宣传结核防治知识。不规律用药是结核耐药和复发的主要原因,对117例(27.0%)复诊患者不规律用药的原因进行调查分析发现,不清楚疗程(45.3%)、结核症状消失(30.8%)是患者不规律用药的最主要原因,归根结底还是患者对结核防治知识了解不够、认识不足。
综上所述,重庆地区结核病防治宣传教育有待加强。农村等经济条件较差地区、以体力劳动为主的中青年男性是应重点关注的对象。除当地卫生部门应加强宣传教育外,综合医院是目前结核患者初诊的主要场所,专科医生应积极宣传、发放结核宣传手册,设置结核防治知识专栏,举办结核病宣传义诊活动等。在宣传教育过程中,应就结核的传播方式、预防措施、治疗疗程、不良反应监测、免费药物发放等目前关注不够的知识点进行重点介绍[8-9]。另外,应告知患者结核是可治愈疾病,鼓舞患者积极、健康面对,鼓励患者向亲朋好友宣传结核防治知识。但是,本研究只统计分析了一个综合医院的结核相关数据,某些结果可能存在偏差,期待有更多、更大型的流行病学调查资料,更好地指导以后的结核防治工作。通过有针对性地加强宣传力度,提高宣传覆盖面,不断提高全民的结核防治意识,降低我国结核发病率和复发率。
[1]Jia Z,Cheng S,Wang L.Tuberculosis control in China:striving for sustainability[J].Lancet,2012,379(9832):2149.
[2]Zhao Y,Xu S,Wang L,et al.National survey of drug-resistant tuberculosis in China[J].N Engl J Med,2012,366(23):2161-2170.
[3]Anon.China takes action against tuberculosis and HIVco-infection[J].Lancet,2010,376(9740):488.
[4]卫生部疾病预防控制局.中国结核病防治规划实施工作指南[M].北京:中国协和医科大学出版社,2008.
[5]蔡静,汪求真,韩秀霞,等.肺结核患者就诊临床表现及变化特点调查分析[J].中华疾病控制杂志,2012,16(5):417-420.
[6]何志青,胡贵方,资青兰,等.广州市肺结核发病危险因素的调查研究[J].中国防痨杂志,2012,34(7):425-432.
[7]Bates MN,Khalakdina A,Pai M,et al.Risk of tuberculosis from exposure to tobacco smoke:a systematic reviewand meta-analysis[J].Arch Intern Med,2007,167(4):335-342.
[8]Brunekreef B,Beelen R,Hoek G.Effects of long-term exposure to traffic-related air pollution on respiratory andcardiovascular mortality in the Netherlands:the NLCSAIR study[J].Res Rep Health Eff Inst,2009,139:5-71.
[9]Ramachandran R,Nalini S,Chandrasekar V.Surveillanceof drug-resistant tuberculosis in the state of Gujarat,India[J].Int J Tuberc Lung Dis,2009,13(9):1154-1160.
