经右外侧小切口与正中切口矫治先天性心脏病室间隔缺损的比较
2014-02-16白晓宏牛子民
陈 锋,白晓宏,牛子民
·临床研究·
经右外侧小切口与正中切口矫治先天性心脏病室间隔缺损的比较
陈 锋,白晓宏,牛子民
目的探讨经右外侧小切口矫治先天性心脏病室间隔缺损的优势。方法经右外侧小切口(右外侧小切口手术组)126例与正中切口(正中切口手术组)81例矫治先天性心脏病室间隔缺损,比较手术结果及主要并发症发生率。结果2组患者的体外循环时间、心肌阻断时间、术后机械通气时间均无明显差异,右外侧小切口手术组及正中切口手术组各死亡1例。术后胸腔出血右外侧小切口手术组为(127.0±89.9)(58~723)mL,少于正中切口手术组(341.6±98.3)(87~1 145)m L,差异有统计学意义(P<0.01)。结论右外侧小切口及正中切口矫治先天性心脏病同样安全有效;与正中切口手术组相比创伤小、出血少、瘢痕隐蔽;不破坏胸廓的骨性连接,避免了手术后鸡胸发生,美观效果也好于正中切口手术组。
右外侧小切口;室间隔缺损;体外循环
室间隔缺损是最常见的先天性心脏病,目前仍需在体外循环下开胸手术治疗。传统正中切口因其良好的显露效果仍是主要的手术路径,适合于几乎所有先天性心脏病室间隔缺损治疗。但正中切口损伤大、出血多、易发生胸骨后感染;尤其是破坏了胸廓的骨性支撑,儿童手术后鸡胸发生率较高;而且切口易形成瘢痕严重影响美观,甚至会对患者造成永久的精神创伤[1-2]。为克服正中切口的不足,我院在成功开展了体外循环下右外侧小切口房间隔缺损修补术的基础上,开展右外侧小切口矫治室间隔缺损手术。自2008—2013年经外侧小切口共完成室间隔缺损手术126例,为对其进行评估,与同期进行的正中切口矫治室间隔缺损手术81例进行比较。
1 资料与方法
1.1 临床资料 选择2008—2013年共完成右外侧小切口室间隔缺损手术(右外侧小切口手术组)126例,同期正中切口矫治室间隔缺损手术(正中切口手术组)81例,一般资料见表1。
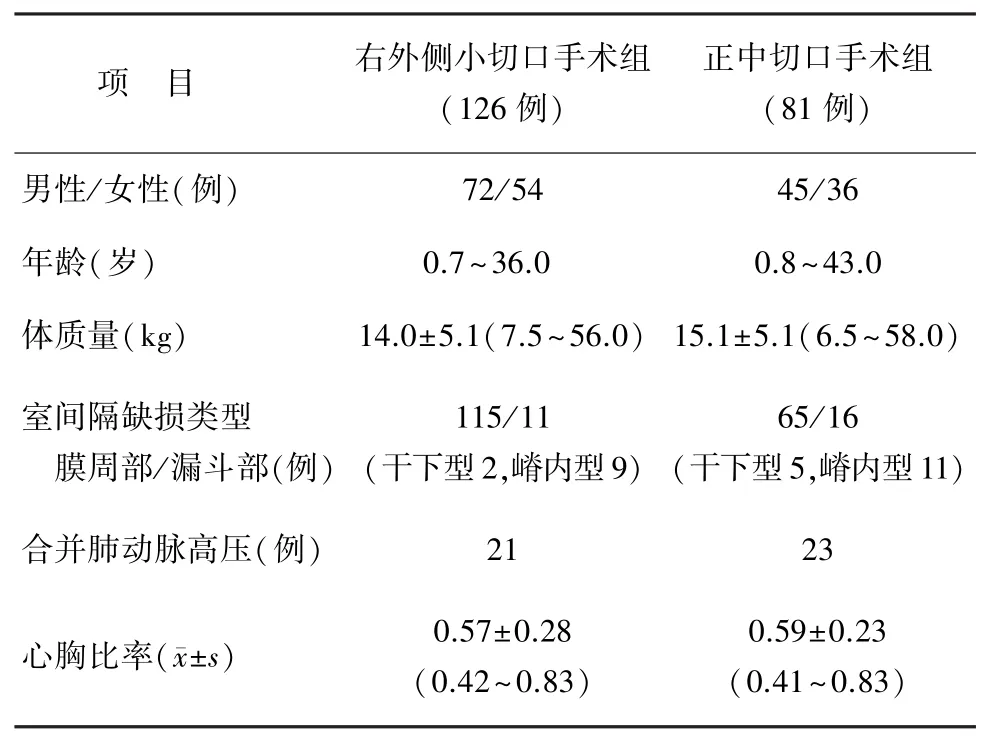
表1 右外侧小切口手术、正中切口手术矫治室间隔缺损患者一般资料
1.2 手术方法 2组患者的术前准备、麻醉、体外循环及室间隔缺损修补方法均相同。其中,右外侧小切口手术组患者取左侧卧位,左腋下按照体型适当垫高后右臂外展并固定于头架。取右侧腋后线与第3肋间的交点及腋前线与第6肋间的交点间做6~8 cm长的弧形切口,经胸大肌下缘于第4肋间进胸,注意保护胸长神经及乳内动脉。沿膈神经前2 cm纵行切开心包,上至主动脉心包反折,下至下腔静脉心包反折。升主动脉及上、下腔静脉插管,建立体外循环。右外侧小切口手术室间隔缺损直接缝合41例,补片85例;正中切口手术室间隔缺损直接缝合24例,补片57例。2组手术均顺利完成,右外侧小切口手术组25例、正中切口手术组32例电击后复跳,余均自动复跳;关胸前右外侧小切口于右侧胸腔及心包放置引流管,正中切口于纵隔和心包放置引流管,逐层关闭胸壁切口。
1.3 统计学处理 应用SPSS 13.0软件,计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 围手术期 右外侧小切口手术组体外循环时间(76.3±28.4)min、主动脉阻断时间(46.1±12.1) min、术后机械通气时间(12.5±5.1)h,正中切口手术组体外循环时间(72.1±25.4)min、主动脉阻断时间(40.1±11.3)min、术后机械通气时间(14.5± 6.2)h,差异均无统计学意义(P>0.05)。右外侧小切口手术组患者术后胸腔出血(127.0±89.9)(57~723)mL,少于正中切口手术组(341.6±98.3)(87~1 145)mL,差异有统计学意义(P<0.01)。右外侧小切口手术组及正中切口手术组各死亡1例;右外侧小切口手术组患者术后并发症发生率3.97%(肺不张及肺部感染3例、残余分流1例、二次开胸止血1例),明显低于正中切口手术组患者术后并发症发生率7.41%(肺不张及肺部感染3例、残余分流1例、二次开胸止血2例),差异有统计学意义(P<0.05)。术后住院时间右外侧小切口手术组(6.5±4.3)(4~16)d,明显少于正中切口手术组(7.2±3.6)(5~53) d,差异有统计学意义(P<0.01)。
2.2 手术后远期及美观效果 2组患者经门诊和电话随访,随访时间14.6(3~45)个月,随访率右外侧小切口手术组91.2%、正中切口手术组87.5%(P>0.05)。2组患者心功能均正常。正中切口手术组瘢痕明显率90.1%,鸡胸发生率9.8%;右外侧小切口手术组瘢痕明显率4.2%,无鸡胸发生,因手术伤口隐蔽基本不影响美观,美观效果明显好于正中切口手术组。
3 讨论
室间隔缺损是常见先天性心脏病,常规治疗为正中切口、锯开胸骨、体外循环下室缺修补。随着手术技术提高和手术器材的改进,众多的微创技术得以开展,经右外侧小切口就是其中一种被广泛应用的手术入路。本研究也证实经右外侧小切口矫治室间隔缺损不仅安全,而且伤口美观。右外侧小切口位于腋前线与腋后线之间(成年女性位于乳房沟处),较为隐蔽。切口基本沿皮纹走行,不易形成瘢痕。沿前锯肌间隙切开,经第3或4肋骨上缘切开进入胸腔,无肌肉、神经损伤,避免了正中切口手术的并发症,术后出血少,输血量明显低于正中切口,术后住院时间缩短,对矫治小儿先天性心脏畸形安全有效[3]。本研究中右外侧小切口手术组患者术后胸腔出血、并发症均少于正中切口手术组(P<0.05)。因可以避免切口对乳腺及胸肌的影响,切口隐蔽,无骨质破坏,不破坏胸廓完整性,几乎不出现鸡胸;无明显瘢痕,伤口美观效果好,对年轻女性效果尤其明显。本组右外侧小切口手术组无鸡胸发生,而正中切口手术组鸡胸发生率9.8%。
目前,国内外采用右外侧小切口多用于简单的心脏病,如房间隔缺损、室间隔缺损的治疗,也有经右外侧小切口行复杂性先天性心脏病如法洛三联症等心脏病的报道[4-6]。我院也曾开展过这类手术,但手术难度较高,仅适合于少数患者。由于近年来介入治疗的开展,大多数房间隔缺损可以通过介入手术治疗。而右外侧小切口则适合于多数室间隔缺损患者,尤其小儿患者,对于可经右心房、三尖瓣显露修补的室间隔缺损右外侧小切口显露效果较好。近年来,有研究表明,对于合并动脉导管未闭、左肺动脉狭窄、右室流出道狭窄等的心脏畸形,甚至对选择性的学龄前儿童法洛四联症,均可行右外侧小切口行矫治术[7]。对于年龄在5岁以内的患儿显露效果右外侧小切口与正中切口基本一致,但随年龄增长、体质量逐渐增大,显露效果逐渐差于正中切口;右腋下小切口在暴露心脏上,位置相对于正中切口深,尤其是年龄越大越明显[8-9]。成人心脏显露效果正中切口明显好于右外侧小切口,尤其是需要处理的心脏左侧病变[10]。
经右外侧小切口手术过程中主动脉插管是手术的难点之一,我们的经验是缝合主动脉荷包时尽量靠上,插管位置较深需要借助止血钳夹住插管进行插管操作。尽管这样做可能增加了手术的难度,如果插管失败,可以直接将荷包线打结,在其下方再做荷包缝合、插管。右外侧小切口显露右室流出道时有一定难度,尤其对于胸廓较宽的成人患者。经第4肋间切口进胸有利于全面显露心脏及大血管。如经第3肋间进胸,则主动脉插管较容易,但阻断下腔静脉会稍显困难。如术中发生出血难以控制可以由术者实施按压,助手剪断第4肋骨,或向前延长切口满足伤口显露。本组患者未发生此类情况。尽管右外侧小切口手术操作较正中切口有一定难度,但关胸却比正中切口方便、快捷[11]。只要选择好病例,熟练掌握手术技巧均能保证手术安全。本组126例未发生因显露及操作困难引起的并发症。
总之,在2种切口的选择上,右外侧小切口具有切口美观、创伤小、手术出血少等优点,对儿童及对美观有要求的患者尤其女性患者尽可能采用右外侧小切口;并且安全可行,在治疗简单性先天性心脏病上值得推广[12]。对于有胸膜炎病史,X线片提示胸膜有粘连的患者,室间隔缺损合并重度肺动脉高压、及合并其他畸形如动脉导管未闭、诊断欠明确,需要经右室流出道修补室间隔缺损的及成人胸廓较宽者,考虑手术困难,为手术安全应采用正中切口[13]。
[1]Lancaster LL,Mavroudis C,Rees AH,et al.Surgical approach to atrial septal defect in the female.Right thoracotomy versus sternotomy[J].Am Surg,1990,56(4):218-221.
[2]Rosengart TK,Stark JF.Repair of atrial septal defect through a right thoracotomy[J].Ann Thorac Surg,1993,55(5):1138-1140.
[3]刘迎龙,张宏家,孙寒松,等.右胸外侧小切口小儿先天性心脏畸形矫治术793例体会[J].中国循环杂志,2000,15(4):201-203.
[4]Hiramatsu T,Okamura Y.Minimally invasive cardiac surgery for congenital heart diseases[J].Kyobu Geka,2006,59(8 Suppl):656-660.
[5]曹彬,王东进,陈宝俊,等.右腋下直小切口微创心脏手术的临床规范探讨[J].江苏医药,2006,32(9):846-848.
[6]陈立军,吕国祯,尹清,等.右腋下小切口手术治疗先天性心脏病512例分析[J].西北国防医学杂志,2006,27 (1):65-66.
[7]苏俊武,凌雁,李晓锋,等.右外侧小切口剖胸矫治小儿先天性心脏病1 972例[J].心肺血管病杂志,2012,31 (4):358-360.
[8]邹本峰,徐路平,张世群,等.应用右腋下小切口心内直视手术298例[J].中国胸心血管外科临床杂志,2007,14(1):77.
[9]张德奎,单清华,樊键,等.右腋下小切口胸骨下段小切口与胸骨正中切口的对比研究[J].中华实验外科杂志,2006,23(2):250-251.
[10]马丽娟,李野,陈厚坤.三种手术入径治疗房间隔缺损的体外循环对比研究[J].中国体外循环杂志,2009,7 (4):215-217.
[11]王东进,吴清玉,杨秀滨,等.右腋下直切口在体外循环心脏直视手术中的应用[J].中国胸心血管外科杂志,2007,14(6):468-470.
[12]Prêtre R,Kadner A,Dave H,et al.Right axillary incision: a cosmetically superior approach to repair a wide range of congenital cardiac defects[J].J Thorac Cardiovasc Surg,2005,130(2):277-281.
[13]乔衍礼,安国营,张洪宇,等.右腋下小切口体外循环心内直视手术270例[J].中国胸心血管外科临床杂志,2012,19(5):565-566.
Comparison of the short rightm inithoracotomy with themedian sternotomy for correction of ventricular septal defect
CHEN Feng,BAIXiaohong,NIU Zimin
(Department of Cardiothoracic Surgery,Datong 3rd People′s Hospital Affliated to ShanxiMedical University,Datong Shanxi037008,China)
ObjectiveTo evaluate the advangtage of the right lateral small incision for correction of ventricular septal defect(VSD).MethodsOne hundred and twenty-six patientswith VSD received rightminithoracotomywere included in the case group,while 81 patientswith VSD received amedian sternotomy were included in the control group.ResultsNo significant differencewas found in themean time of cardiopulmonary bypass,arotic cross-clamping and average mechanical ventilation time between the groups.Themean postoperative bleeding volume of patientswith the right lateral thoracotomy was(127.0±89.9)(58—723)mL,and with themidline sternotomy was(341.6± 98.3)(87—1 145)mL(P<0.01).ConclusionThe right lateral thoracotomy is a safe and effective alternative tomedian sternotomy for correction of VSD.Advantages of this approach include less injury,less bleeding,maintaining the continuity and the integrity of the bony thorax,and preventing postoperative pectus carinatum.The cosmetic result is also superior to that ofmedian sternotomy.
Right lateral small incision;Ventricular septal defect;Extracorporeal circulation
R654.2
B
2095-3097(2014)06-0337-03
10.3969/j.issn.2095-3097.2014.06.05
2014-10-18 本文编辑:徐海琴)
037008山西大同,山西医科大学附属大同市第三人民医院心胸外科(陈 锋,白晓宏,牛子民)
