膀胱水扩张结合视觉反馈排尿训练在治疗脊髓损伤患者神经源性膀胱中的意义
2014-02-14石秀秀原艳丽唐金树侯树勋常德地王晓晶曹晶晶张铁松
石秀秀 原艳丽 唐金树 秦 江 胡 鸢 侯树勋 常德地 王晓晶 曹晶晶 张铁松
. 临床研究与实践 Clinical research and practice .
膀胱水扩张结合视觉反馈排尿训练在治疗脊髓损伤患者神经源性膀胱中的意义
石秀秀 原艳丽 唐金树 秦 江 胡 鸢 侯树勋 常德地 王晓晶 曹晶晶 张铁松
目的观察膀胱水扩张结合视觉反馈排尿训练用于脊髓损伤后神经源性膀胱的疗效。方法2011 年 1 月至 2013 年 1 月,我院收治脊髓损伤的神经源性小容量低顺应性膀胱患者 15 例。其中男 10 例,女 5 例,年龄 32 ( 18~64 ) 岁。初期采用膀胱水扩张方法,在膀胱安全压力 ( <40 cm H2O ) 监测下,逐渐将小膀胱扩张到有效膀胱容量后开始视觉反馈排尿训练。膀胱水扩张前后,视觉反馈排尿训练后,均记录膀胱安全容量、基础和最高膀胱内压、自主排尿量、残余尿量、排尿时程等数据,并行泌尿系 B 超及简易尿流动力学检查。结果经过 2~12 周膀胱水扩张训练后,除 1 例损伤时间较长外,其余患者膀胱均达到有效安全容量 ≥ 300 ml。经过 2~6 周视觉反馈排尿训练,无自主排尿者 ( 12 例 ) 均建立反射排尿,且残余尿<80 ml。平均最大膀胱压力:水扩张前、后变化不明显 ( P>0.05 );视觉反馈训练后有明显改善为 ( 65.24±16.37 ),与水扩张后 ( 43.12±18.64 ) ( cm H2O ) 相比,差异有统计学意义 ( P<0.05 )。所有患者平均日排尿次数治疗后( 9.67±4.25 ) 明显小于治疗前 ( 17.5±5.64 ),且平均单次排尿量治疗后 ( 160.50±25.31 ) ml 明显多于治疗前( 70.25±23.18 ) ml,差异有统计学意义 ( P<0.05 )。所有漏尿频繁者的尿失禁次数,治疗后 ( 5.36±3.21 ) 明显小于治疗前 ( 12.73±3.74 ) 次,差异有统计学意义 ( P<0.05 )。结论膀胱水扩张可以有效将脊髓损伤后该类型膀胱小容量低顺应性膀胱功能改善,达到一定储尿功能;后期视觉反馈排尿训练,可以有效提高膀胱容量,增加顺应性,为膀胱功能的恢复创造良好的条件,为后期患者有效排尿提供基础。
膀胱,神经原性;反馈,感觉;排尿障碍;脊髓损伤;康复;膀胱水扩张
脊髓损伤后神经源性膀胱是骨科和康复科临床常见的情况,且如若受伤早期患者膀胱管理不佳,长期留置开放导尿管、不夹闭导尿管 ( 挛缩型膀胱 ),以及膀胱逼尿肌张力较高、过度活跃 ( 痉挛型膀胱 ) 极容易导致小容量低顺应性膀胱的产生,储尿功能受限,随之排尿基础丧失。如盲目采取不正确的方法,易产生膀胱输尿管反流,可逆向损害肾脏功能。将导致尿路感染、结石、肾盂积水及肾功能衰竭等一系列问题。目前小容量低顺应性膀胱在临床上没有统一有效的治疗方法,如何安全、有效地将丧失的功能尽最大可能的恢复以及为后期膀胱管理作准备是目前医学工作者的一个研究方向。我们在临床实践中采用在膀胱安全压力监测下膀胱水扩张安全容量结合视觉反馈排尿训练进行膀胱功能再训练,取得了较好的疗效,现报告如下。
资料与方法
一、一般资料
2011 年 1 月至 2013 年 1 月,我科收治的脊髓损伤后神经源性膀胱且小容量低顺应性患者共15 例,其中男 10 例、女 5 例,年龄 18~64 岁,平均 32 岁。损伤平面:颈髓 8 例,胸腰髓 5 例,圆锥 1 例,马尾 1 例。损伤程度按照 ( american spinal injury association,ASIA ) 残损分级[1]:A 级 8 例,B 级 4 例,C 级 2 例,D 级 1 例。治疗前病程 8 周~1.5 年,平均 5.3 个月。
二、纳入标准
( 1 ) 能自主排尿但排尿异常、尿流中断、排尿时程延长、漏尿频繁者;( 2 ) 无自主排尿但经 B 超证实无肿瘤、前列腺增生等器质性病变、肾及输尿管没有返流、输尿管没有扩张、无泌尿系统结石者;( 3 ) 尿动力学检查,证实逼尿肌亢进或无力,安全容量<200 ml 者;( 4 ) 1 个月内未使用任何调节逼尿肌药物者;( 5 ) 对本研究知情并同意者。
三、排除标准
( 1 ) 意识不清不能完全配合者;( 2 ) 全身或泌尿系感染者;( 3 ) 尿道内压疮者;( 4 ) 尿道损伤者;( 5 ) 前列腺显著肥大、增生或者肿瘤者;( 6 ) 已证实存在膀胱输尿管返流者;( 7 ) 有器质性尿路梗阻,尿路结石和泌尿系肿瘤,导尿不顺利者。
四、适应证
( 1 ) 逼尿肌痉挛且尿道括约肌松弛者;( 2 ) 逼尿肌挛缩者;( 3 ) 治疗前病程 8 周~1.5 年者。
五、治疗方法
1. 膀胱水扩张装置:在留置导尿管的管口连接一个三通管,一端连接空置输液器作为测压管,固定于测压架上,与大气压相通,另一端连接 0.02%呋喃西林输液瓶 ( 500 ml ),测压架上标有刻度,刻度 0 点与患者耻骨联合。
2. 膀胱水扩张治疗:患者取舒适卧位,导净膀胱内尿液后缓慢注入 0.02% 呋喃西林溶液 ( 40 滴 / min ),并随时监测膀胱内压,膀胱内压达到 40 cm H2O 时,暂停注入溶液,在该处停留 5 min,当膀胱内压下降至 40 cm H2O 后,再缓慢注入 0.02% 呋喃西林溶液至膀胱内压再次达到 40 cm H2O,再次将注入溶液三通处关闭,暂停注入溶液,再停留 5 min,如此反复直至 60 min,每日 1 次,每次 60 min。直至膀胱在安全压力监测下容量达到 300 ml 以上即可停止此操作,开始视觉反馈排尿训练。
3. 根据不同患者存在低顺应性小容量膀胱者设计针对性的水扩张方案:( 1 ) 逼尿肌痉挛 ( 尿道括约肌松弛 ) 者给予 MR 阻滞剂外加膀胱水扩张;( 2 ) 逼尿肌挛缩者,仅采用膀胱水扩张。
4. 视觉反馈排尿训练装置同膀胱水扩张装置,呋喃西林溶液温度为 37 ℃ 左右。
5. 视觉反馈排尿训练:接通导尿管与视觉反馈装置,仅连通导尿管与测压管,叮嘱患者用力排尿,并通过测压管内液柱的变化直视膀胱内压的改变,每日治疗 10~15 次,期间休息,共 20~30 min。
根据不同患者排尿障碍设计针对性的视觉反馈排尿康复目标和训练方案。
( 1 ) 自主排尿者:此类型以提高其感知膀胱充盈至接近安全容量的能力为主,训练时灌注液量设为安全容量的 80%~90%,并在此基础上通过提高膀胱内压 ( 男性 ≥ 80 cm H2O,女性 ≥ 60 cm H2O )的方法 ( 如耻骨上区叩击、寻找敏感点、屏气、刺激肛门等 ) 以协助排尿。
( 2 ) 有自主排尿,漏尿频繁,但尿流中断,排尿时程增长的患者:力求提高其在膀胱不同充盈程度时,保持控制最大膀胱内压的能力,以增强对高膀胱内压的耐力。注液量依次设为安全容量的80%、60%、40% 及 20%。
六、疗效观察
监测指标:膀胱水扩张前后及视觉反馈训练排尿训练前后及整个过程中必须连续记录患者膀胱的安全容量,基础膀胱内压,最高膀胱内压数据;需记录排尿日记,包括:自主排尿量,残余尿量,排尿时程等数据。此外,须坚持每周检查尿常规,尿细菌培养,以防止菌尿逆行引起肾病变。以及定期复查泌尿系 B 超,简易尿流动力学检查,以观察泌尿系器官形态的变化。
七、统计学处理
所取得数据均应用 SPSS 17.0 统计软件 ( SPSS公司,美国 ) 进行处理,对治疗前后指标计量资料采用 (±s ) 表示,采用 t 检验方法进行统计学分析,以 P<0.05 为差异有统计学意义。
结 果
经过 2~6 周视觉反馈排尿训练,无自主排尿者的 12 例均建立反射性排尿,且残余尿量<80 ml;1 例有自主排尿,控制膀胱内压能力有所提高,但排尿时程较伤前缩短;2 例有自主排尿者,膀胱感知排尿能力明显提高,且残余尿量<80 ml。所有患者治疗后平均日排尿次数较治疗前减少,且单次排尿量治疗后较治疗前明显增加,差异有统计学意义 ( P<0.05 )。所有漏尿频繁的患者,尿失禁次数治疗后显著减少,差异有统计学意义 ( P<0.05 ) ( 表 1 )。
表1 治疗前、后排尿日记比较 (±s )Tab.1 Comparison of urination diary pre- and post- treatment (±s )
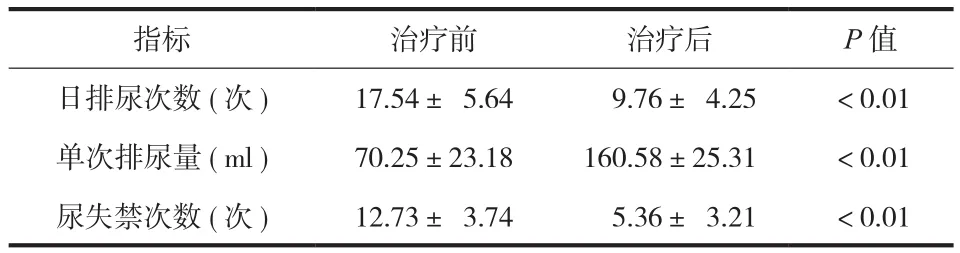
表1 治疗前、后排尿日记比较 (±s )Tab.1 Comparison of urination diary pre- and post- treatment (±s )
指标 治疗前 治疗后 P 值日排尿次数 ( 次 ) 17.54± 5.64 9.76± 4.25 <0.01单次排尿量 ( ml ) 70.25±23.18 160.58±25.31 <0.01尿失禁次数 ( 次 ) 12.73± 3.74 5.36± 3.21 <0.01
经过 2~12 周的膀胱水扩张训练后,痉挛者的2 例均可以将膀胱容量扩张至 300 ml 左右;挛缩者的 13 例中有 12 例膀胱容量扩张至 300 ml 左右,其中 1 例病程较长者直至 12 周未达到有效的膀胱容量,扩张效果不显著。水扩张治疗前后最大膀胱容量比较,治疗后 ( 283.12±42.68 ) ml 明显大于治疗前( 143.27±35.46 ) ml,差异有统计学意义 ( P<0.05 ) ( 表 2 )。
患者平均最大膀胱内压变化:水扩张前后无明显变化,差异无统计学意义 ( P>0.05 );视觉反馈训练后膀胱压力明显增大,与水扩张后比较,差异有统计学意义 ( P<0.05 ) ( 表 2 )。
表2 水扩张治疗前、后,视觉反馈训练后简易尿流动力学检查指标比较 (±s )Tab.2 Comparison of urinary dynamics pre- and post- treatment of hyaluronate irrigation .after visual feedback treatment (±s )

表2 水扩张治疗前、后,视觉反馈训练后简易尿流动力学检查指标比较 (±s )Tab.2 Comparison of urinary dynamics pre- and post- treatment of hyaluronate irrigation .after visual feedback treatment (±s )
注:P 为水扩张治疗前后比较;*P 为视觉反馈训练后和水扩张治疗后比较Notice: P meant the comparison before and after water expansion treatment;*P meant the comarison after wsual feedback training and after water expansion treatment
项目 水扩张治疗前 水扩张治疗后 视觉反馈训练后 P 值 *P 值最大膀胱容量 ( ml ) 143.27±35.46 283.12±42.68 <0.01膀胱压力 ( cm H2O ) 52.68±17.56 43.12±18.64 65.24±16.37 >0.05 <0.01
讨 论
脊髓损伤是一种严重的致残性损伤,有着较高的发病率。全球脊髓损伤的年发生率约为 15~40 / 100 万[2]。脊髓损伤除了造成躯体瘫痪外,还会导致其它神经系统功能障碍,其中神经源性膀胱就是最为常见的并发症之一,发生于绝大多数脊髓损伤患者[3]。
脊髓损伤后患者排尿功能障碍严重影响患者的日常生活,为生活带来极大的不便且易发生尿路感染。如若早期膀胱管理不佳,会为后期生活带来一系列的问题,且处理困难。脊髓损伤后神经源性膀胱有不同分型,我们主要选择漏尿严重,膀胱逼尿肌痉挛,或者患者受伤后长期留置尿管未及时定时夹闭,也或不夹闭致使膀胱没有定时扩张、收缩,顺应性变差,随之出现低顺应性小容量膀胱患者。该类患者自主排尿差,漏尿严重 ( 挛缩性膀胱 ),日常生活严重不便,苦不堪言,给社会、家庭、个人造成较大负担。而目前临床上没有较好的方法治疗。基于此,我们尝试采用膀胱安全压力监测下膀胱水扩张安全容量结合视觉反馈排尿训练进行膀胱功能再训练。
在正常膀胱中,细胞成分主要是平滑肌和纤维母细胞,主要的结构蛋白是胶原蛋白和弹性蛋白。Ewalt 等[4]首次应用免疫组化的方法定量确定了膀胱中胶原蛋白的类型以及弹性蛋白在膀胱中的定位,发现在正常膀胱中,I、III 型胶原蛋白以及弹性蛋白主要位于固有层 ( 移行上皮和肌肉层间的部分 ),亦有部分位于逼尿肌层,在逼尿肌层中主要位于肌束间区域而不是细胞周围区域。长期严重漏尿及留置尿管不夹闭,可以引起膀胱纤维化。膀胱组织纤维化的特点在于膀胱壁不同层面上结缔组织的异常沉积,纤维化使膀胱容量减小、压力升高变为低顺应性膀胱。低顺应性膀胱的主要结构改变是逼尿肌层内结缔组织浸润。在低顺应性膀胱的研究中,对弹性蛋白的研究较少[5]。Ewalt 等[6]的免疫组化显示在低顺应性膀胱中,主要是 III 型胶原蛋白和弹性蛋白浸润平滑肌层。而 Djavan 等[7]则利用 RT2PCR ( reverse transcriptase2polymerase chain reaction ) 定量技术对低顺应性膀胱 ( 其中梗阻性低顺应性膀胱8 例 ) 进行研究,低顺应性膀胱组 ( 顺应性<10 ml / cm H2O ) 的弹性蛋白 mRNA 的量为 ( 37.48±12.06 ) attomole / mg ,正常对照组 ( 顺应性>20 ml / cm H2O )为 ( 119.63±41.01 ) attomole / mg,两组比较,差异有统计学意义 ( P<0.05 ) 。即在低顺应性膀胱中,弹性蛋白 mRNA 的量是明显减少的[8]。因此,须采用一种物理的安全方法,将纤维化的肌肉或部分纤维化的肌肉缓慢延长,使之逐渐恢复弹性,故我们采用在安全压力的监测下行膀胱水扩张。
膀胱水扩张是目前临床上应用较广泛的治疗方法,有一定的理论基础及普及性,但在脊髓损伤后神经源性膀胱患者中应用较少。我们通过在膀胱反流的安全压力监测下进行膀胱容量水扩张应用于小容量低顺应性膀胱上治疗,操作简单,效果明显,普及性强。该方法的有效性源于肌肉输入神经末梢的破坏,最明显的效果发生在扩张后短时间内,但一般能维持 6 个月,目前已报道的单纯膀胱水扩张 60%~79% 患者短期疗效满意,但长期效果欠佳[9]。基于此,我们在早期水扩张初步取得成效后开始视觉反馈训练膀胱排尿功能,使患者在可视生物反馈的条件下学习如何排尿,达到后期逐渐掌握自主或反射排尿方式,使水扩张效果得以延续。
正常情况下,在膀胱充盈期,随着膀胱容量增加,膀胱内压持续保持低压状态,即压力一般在14.7 KPa ( 15 cm H2O ) 以下,这种充盈期的 △V/△P即为膀胱顺应性 C[10]( compliance )。有研究显示,在膀胱流出道梗阻后,膀胱壁由于结缔组织积聚而发生重塑,从而引起膀胱纤维化,使正常膀胱变为一种小容量、高压力的低顺应性膀胱,这种膀胱在贮存尿液时膀胱内压较正常高,升高的膀胱内压可引起上尿路的功能损害。Mcguire 等[11]研究表明,当膀胱的漏尿点压 ≥ 40 cm H2O 可造成上尿路功能损害,这是为了保证在储尿及排尿时尿液不向上尿路返流,上尿路的返流是导致脊髓损伤患者肾损、肾功能衰竭的重要原因之一[12]。那么,怎样才能知道储尿期和排尿期膀胱内压是多少呢?则须引入尿流动力学检查。尿动力学检查系统可以为我们提供膀胱内压、尿流率、膀胱容量、括约肌状况以及排尿期膀胱的影像学资料等数据,是目前准确评定神经源性膀胱及为患者制订最佳膀胱管理方案的金标准[13]。为了方便记录数据、便于临床统计,节约患者经济成本,我们使用简易尿流动力学检查及训练系统[14],这个系统只需导尿管、输液管及标尺等几个简单的设备,自己就可以制作、开展。在我们的临床实践中证实这是简便实用的,spinal cord 杂志主编 Wyndaele 教授也推崇在有限的条件下使用这种简便方法。另外,定期 B 超检查膀胱及上尿路状况也可以早期发现上尿路返流情况。基于以上原因,对于该类患者我们首先给予口服小剂量尿道括约肌松弛药物巴氯酚。由于小容量低顺应性膀胱容量缩小,仅用药物治疗效果不佳。在此基础上,在安全压力监测下,行膀胱水扩张治疗,同时该组患者损伤时间不长,膀胱纤维化程度不高,使后期成功治疗提供可能。
患者膀胱逼尿肌张力较高,即所谓的痉挛型膀胱,可在水扩张之前给予 M 受体阻滞剂相关药物,缓解痉挛,为后期治疗做准备。本组中,1 例损伤后病程为 1.5 年的患者,治疗 12 周未达到有效膀胱容量,扩张效果不显著,考虑患者长期留置开放尿管,膀胱肌肉纤维化严重,使扩张程度加大,我们在安全压力监测下扩张,避免了反流的发生。故本研究较适合治疗前病程在 6 个月以内的患者。
脊髓损伤后患者排尿障碍,初步将膀胱容量达到有效容量后,须开始排尿训练。传统观念中患者训练神经源性膀胱功能较差,没有直观的视觉感受,训练困难,我们在此基础上给予视觉反馈训练膀胱排尿[14],操作简单易行,效果显著。该方法能让患者了解膀胱内压的变化,通过反复尝试膀胱内压的变化,掌握提高排尿的方法,从而尽快恢复自主排尿。对于完全损伤的患者通过该方法训练,形成反射性膀胱,给予适当的容量刺激,使膀胱达到适当的充盈-排空模式,保留有效的膀胱容量,接近正常膀胱的工作模式。本组中 1 例有自主排尿,但排尿时程延长者明显提高了感知膀胱内压变化,训练结束后明显缩短了排尿时程。
脊髓损伤的神经源性小容量低顺应性膀胱患者膀胱容量缩小,仅用药物治疗效果不佳。本研究采用膀胱水扩张结合视觉反馈排尿训练,疗效满意,为该类患者的治疗提供了一种有效的新方法。膀胱水扩张可以有效改善小容量低顺应性膀胱功能,延长储尿期时间,从而保证了后期视觉反馈排尿训练的效果,且疗效维持时间较长,明显缓解了患者的症状,提高了患者的生活质量。该方法近期疗效可,远期疗效尚待观察。
[1]Kirshblum SC, Burns SP, Biering-Sorensen F, et al. International standards for neurological classification of spinal cord injury (revised 2011). J Spinal Cord Med, 2011, 34(6):535-546.
[2]Wyndaele M, Wyndaele JJ. Incidence, prevalence and epidemiology of spinal cord injury: what learns a worldwide literature survey. Spinal Cord, 2006, 44(9):523-529.
[3]Burns AS, Rivas DA, Ditunno JF. The management of neurogenic bladder and sexual dysfunction after spinal cord injury. Spine, 2001, 26 (24):S129-S136.
[4]Ewalt DH, Constantinescn S, Bellon G, et al. Increased collagen type III in the neurogenic non-compliant bladder. J Urol, 1992, 147(4):438a.
[5]Tekgul S, Yashino K, Bagli D, et al. Collagen types I and III localization by in situ hybridization and immunohistochemistry in the partially obstructed young rabbit bladder. J Urol, 1996, 156(2):582-586.
[6]Ewalt DH, Howard PS, Blyth B, et al. Is Iamina propria matrix responsible for normal bladder compliance? J Urol, 1992, 148(2):544-549.
[7]Djavan B, Lin V, Kaplan EP, et al. Decreased elastin gene expression in noncompliant human bladder tissue:a competitive reverse transcriptase-polymerase chain reaction analysis. J Urol, 1998, 160:1658-1662.
[8]McGuire EJ, Woodside JR, Borden TA, et al. Prognostic value of urodynamic testing in myelodysplastic patients. J Urol, 1981, 126(2):205-209.
[9]Yamada T, Murayama T, Ando HM. Adjuvant hydrodistension under epidural ancst-hesis for interstitial cystitis. Int J Urol, 2003, 10:463-468.
[10]刘南. 梗阻性低顺应性膀胱的组织结构改变. 国外医学泌尿系统分册, 2001, (21):97-100.
[11]Mcguire EJ, Woodside JR, Borden TA, et al. Prognostic value of urodynamic testing in myelodysplastic patients. J Urol, 1981, 126(2):205-209.
[12]廖利民. 神经源性膀胱的治疗现状和进展. 中国康复医学杂志, 2011, 26(3):201-205.
[13]Razdan S, Leboeuf L, Meinbach DS. Current practice patterns in the urologic surveillance and management of patients with spinalcord injury. Urology, 2003, 61(5):893-896.
[14]陈亚平, 杨延砚, 周谋望, 等. 视觉反馈排尿训练在脊髓损伤后神经源性膀胱中的应用. 中国康复医学杂志, 2008, 23(2):117-119.
( 本文编辑:马超 )
Signifcance of hyaluronate irrigation combined with visual feedback for neurogenic bladder in the patients with spinal cord injury
SHI Xiu-xiu, YUAN Yan-li, TANG Jin-shu, QIN Jiang, HU Yuan, HOU Shu-xun, CHANG De-di, WANG Xiao-jing, CAO Jing-jing, ZHANG Tie-song. Orthopaedic Institute of CPLA, the frst Affliated Hospital of the General Hospital of CPLA, Beijing, 100048, PRC
ObjectiveTo observe the hyaluronate irrigation combined with visual feed back in the treatment of neurogenic bladder after spinal cord injury ( SCI ).MethodsFifteen patients who suffered from neurogenic bladder following SCI were involved in this study. Early hyaluronate irrigation was used in the bladder under safety pressure ( < 40 cm H2O ). Under supervision, visual feedback urination training began when the small bladder gradually expanded up to effective capacity. Before and after the hyaluronate irrigation, safe bladder capacity, urine output, urine residue, micturition time history, etc were recorded after the visual feedback training.ResultsAfter 2 to 12 week’s hyaluronate irrigation training, except for 1 case of with longer time of damage, all the rest patients’ safe bladder capacity were more than 300 ml. After 2 to 6 weeks’ visual feedback training, urinary refex was established in patients without automatic micturition refex ( 12 cases ). The residual urine was less than 80 ml. The average time of urinating each day was 9.67±4.25 after the treatment, which was obviously lower than 17.5±5.64 before the treatment. The average urination volume each time was ( 160.50±25.31 ) ml after the treatment, which was obviously more than ( 70.25±23.18 ) ml before the treatment, with statistically signifcant differences between them ( P<0.05 ). The average time of urinary incontinence was 5.36±3.21 before the treatment in the patients with frequent urine leakage, which was obviously lower than 12.73±3.74 before the treatment, with statistically significant differences between them ( P<0.05 ).ConclusionsHyaluronate irrigation can effectively improve the bladder functions of small capacity and low compliance, reaching a certain urinary storage function. Combined with later visual feedback bladder training,the bladder after spinal cord injury can effectively increases the capacity and decrease the compliance, creating good conditions for the recovery of bladder functions and providing the basis for patients with late effective micturition.
Urinary bladder, neurogenic; Feedback, sensory; Urination disorders; Spinal cord injuries; Rehabilitation; Bladder water expansion
10.3969/j.issn.2095-252X.2014.09.009
R683.2, R694
100048 北京,解放军总医院第一附属医院骨科、全军骨科研究所
唐金树,Email: drtang304@126.com
2014-06-09 )
