早期系统肠道刺激预防机械通气患者胃肠功能障碍的研究
2014-01-24李丹卉
李丹卉,杨 梅,宋 意,陈 晖
(深圳第二人民医院 重症急救医学部,广东 深圳 518035)
胃肠道是全身炎症反应综合征的触发器和始动器,是脓毒症和多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS)的中心器官。 因此积极地寻求各种方法来预防重症患者发生胃肠功能障碍,保护患者胃肠功能极为重要。目前在治疗领域以外并无预防或减轻胃肠道功能障碍的有效护理措施。我院ICU自2009年开始在常规治疗的基础上,通过对机械通气患者预防性的早期应用系统肠道刺激,使患者3 d内排净肠内宿便,对患者胃肠功能障碍的发生率、发生时间等方面有积极的影响,现报道如下。
1 对象与方法
1.1 研究对象 2009年1月—2012年12月深圳某医院中心ICU、急诊ICU收治的有创机械通气患者,排除具有腹部按摩禁忌证(包括腹泻、胃肠道术后切口未愈合、腹部有其他伤口)、灌肠禁忌证、短肠综合征、肠鸣音亢进、急腹症、妊娠患者,生命体征不平稳需随时抢救的患者,干预前已发生胃肠功能障碍的患者或MODS患者,ICU住院日≤1 d、肠内营养<3 d、自动出院、>1次转入ICU的患者。共纳入病例272例,剔除后余94例。其中骨科疾病7例,神经科疾病19例,肺部感染、呼吸功能不全14例,多发伤2例,重症胰腺炎3例,心肺脑复苏术后2例。将患者按随机数字表法分为干预组和对照组各47例。两组患者在性别、年龄、干预前急性生理与慢性健康评分(Acute Physiology and Chronic Health Evaluation,APACHEⅡ)、便秘史上差异无统计学意义(P>0.05),具有可比性。
1.2 方法 患者在给予肠内营养的第2天纳入本研究。研究前制定《ICU患者实施肠道刺激技术知情同意书》、《ICU患者实施肠道干预护理记录单》、《ICU肠道干预患者基本资料收集表》;进行肠道刺激技术相关内容的培训;两组患者遵照诊疗原则进行治疗,均早期经鼻胃管营养泵持续泵入肠内营养和口服促胃肠动力药(莫沙必利)和微生物(双歧杆菌);使用丙泊酚进行适当镇静,镇静深度维持在Ramsay镇静指数评分2~3分。
1.2.1 干预组 每日早晨交接班后,评估者需判断患者有无出现本试验排除条件,如出现则中止干预,本例病例结束;如未出现,则在早晨首次肠内营养开始后30 min根据患者情况进行相应的干预措施,每天1次。干预流程如下:先予以第1阶段的腹部按摩,具体方法为施行者站在患者腹侧,单手握拳,以指背侧沿结肠走行方向环形按摩患者腹部,按压力度以达到按压深度为3~4 cm为宜,持续15~20 min。患者有排便则记录排便形状及量,大便硬结予以苁蓉通便液口服,大便松软不予额外处理(下列有排便者处理皆同此);患者无排便则给予第2阶段的直肠刺激,方法为施行者带一次性硅胶手套,站在患者腹侧,以清洁石蜡油润滑食指、中指,将2手指缓慢探入肛门约2个指节的长度,顺时针按摩周围肠壁5~6圈,直肠刺激同时持续进行腹部按摩。仍未排便者当日不再给予干预。第2日重复上述干预措施,未排便者仍然不再继续干预。第3日继续重复第1日干预措施,还未排便者予以第3阶段的开塞露深部灌肠,即患者取左侧卧位并尽可能垫高患者臀部,使用一次性50 mL无菌注射器抽取开塞露40 mL,连接一次性无菌12号吸痰管,排气并推出少许开塞露润滑吸痰管头端15 cm左右,将润滑的吸痰管伸入直肠10~15 cm,缓慢推入开塞露后等待10 s左右,再次进行腹部按摩,着重按摩左下腹。如半小时仍未排便或排便量不足,予以第4阶段的第2次开塞露深部灌肠,还未排便者进行第5阶段的手挖排便。
1.2.2 对照组 按常规方法,每日晨评估患者排便情况,如患者3 d及以上未排大便,则给予开塞露40 mL纳肛,如半小时内无大便排出可再给予开塞露40 mL纳肛1次。如当天始终无大便排出,次日予生理盐水500 mL不保留灌肠。
1.2.3 观察指标 (1)胃肠功能障碍:由医生根据患者病情诊断,诊断标准采用1992年美国胸科医师协会(The American College of Chest Physicians,ACCP)和美国危重症医学(Society of Critical Care Medicine,SCCM)制定的,凡符合下列五项之一者即可诊断为胃肠道功能障碍。①急性胃黏膜病变;②应激性溃疡出血;③腹胀、肠蠕动(肠鸣音)减弱;④中毒性肠麻痹;⑤少数患者出现无结石性胆囊炎或坏死性小肠结肠炎[1]。(2)胃肠功能障碍发生时间:由责任护士根据医生下达胃肠功能障碍的诊断日期统计发生时的胃肠营养天数。(3)便秘:由医生根据罗马Ⅱ标准诊断[2]。以上指标观察时间为29 d,ICU住院天数≤29 d的患者观察至患者出科或死亡或出现排除条件,超过29 d且未出现排除条件的患者观察至29 d截止。
1.2.4 统计学方法 将数据录入SPSS 18.0,计量资料描述采用均数±标准差,对数据进行正态性检验和方差齐性检验,符合正态分布、方差齐的数据采用两独立样本t检验,方差不齐的采用校正t检验;非正态分布数据采用秩和检验,计数资料的比较采用卡方检验。
2 结果
2.1 两组患者胃肠功能障碍发生情况比较 干预组发生胃肠功能障碍17例,对照组发生胃肠功能障碍30例,干预组胃肠功能障碍发生时间在肠内营养后第2—第28天,对照组为第1—第13天,经比较,差异均有统计学意义(P<0.05),见表 1。

表1 两组患者胃肠功能障碍发生情况的比较
2.2 便秘病史对胃肠功能障碍发生情况的影响两组各有21例患者有便秘病史,胃肠功能障碍发生率,组间差异无统计学意义;两组各有26例无便秘病史患者,胃肠功能障碍发生率,组间差异有统计学意义(P<0.05);两组内有、无便秘病史患者的胃肠功能障碍发生率比较,干预组和对照组的组内差异均有统计学意义(P<0.05)。 见表 2。
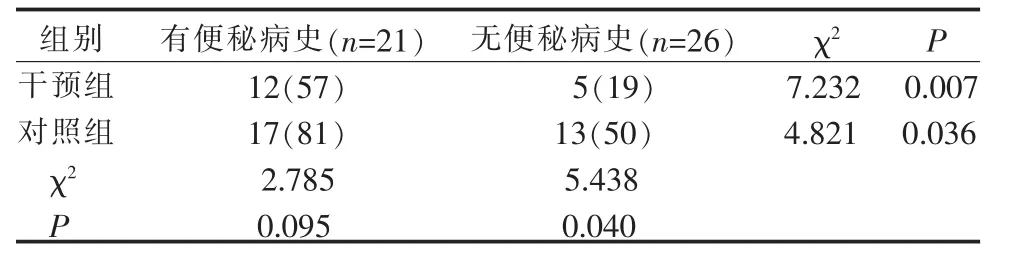
表2 便秘病史对两组患者发生胃肠功能障碍的影响(例,%)
3 讨论
3.1 早期系统肠道刺激干预,可显著降低机械通气患者胃肠功能障碍发生率及延缓胃肠功能障碍发生时间 胃肠道不仅作为一个消化器官,而且是危重病病理生理的参与者。需机械通气的患者一般都存在不同程度的缺氧情况,胃肠黏膜缺血、低氧是导致胃肠功能障碍的主要病理基础[3]。同时机械通气患者更易出现腹胀,加重胃肠道缺血,胃肠黏膜糜烂、水肿,肠道屏障被破坏。如不能及时排出肠道内细菌和毒素,肠道菌群失调,肠内细菌和毒素“易位”到循环系统,成为肠源性感染的始动因素[4]。系统肠道刺激于每日鼻饲30 min后进行,是基于人体进食后的胃结肠反射,如乙状结肠内存有粪便可使粪便进入直肠内,蓄积足够数量时(约300 g左右)对肠壁产生一定压力,产生排便反射,因此,符合生理要求;每日腹外按摩可刺激肠蠕动促进肠内粪便下行,避免粪便长期蓄积滞留在结肠高位;使用直肠刺激,可刺激括约肌的收缩,增强肠蠕动,产生便意[5];使用吸痰管进行开塞露肠道深部给药,可以延长开塞露停留时间,充分软化经腹部按摩、直肠刺激后下行的肠内宿便,使其更易排出,提升开塞露使用效果[6];最后手挖排便是使患者在3 d内排净粪便的保障。经过实施上述一系列序贯措施,从根本上减少了肠源性内毒素的蓄积及移位,避免或延缓肠源性脓毒血症的发生,从而有效推迟胃肠功能障碍发生时间及发生率(P<0.05)。
3.2 便秘病史对危重患者发生胃肠功能障碍有重要影响 本研究分析了便秘患者胃肠功能障碍的发生率。由于有便秘病史患者本身肠道系统功能欠缺,屏障功能薄弱,受到严重疾病打击,有便秘病史的患者可能会存在肠结构及功能的异常:如结肠壁变薄、动力下降、直肠反射容量依赖性和(或)速度依赖性下降[7],如果受到疾病的打击,患者的肠功能更易进一步恶化,易出现胃肠功能障碍。虽然干预组采用了早期预防性干预,但对肠道功能已不能实施真正的预防,只能延缓肠道功能障碍的发生。数据显示:两组中有便秘病史的患者胃肠功能障碍的发生率差异无统计学意义(P>0.05),但发生时间干预组晚于对照组(P<0.05);另外,笔者分别对两组有、无便秘病史患者的胃肠功能障碍发生率也进行了组内对照,显示尽管进行了相同的干预措施,但有、无便秘病史的患者胃肠功能障碍发生率差异也存在统计学意义。无便秘病史的患者胃肠功能障碍发生率干预组显著低于对照组,说明对无便秘病史的患者早期预防性干预更具有意义,干预效果显著。
按护理常规:患者3 d无大便给予开塞露通便处理,仅为被动的等待,排出的大便仅为少量直肠内宿便,而多数粪便仍堆积在结肠以上,久而久之,粪结石形成。本干预措施除了正确予以干预流程外,重点还在于以预防为目的的早期应用。经过上述系列干预措施,从患者病程伊始,即保证患者3 d内排净肠内宿便,避免粪便长期停留在结肠高位,久而久之形成粪结石、甚至中毒性肠麻痹,达到保护患者肠功能,延缓肠功能减退进程的目的。
[1]Members of the American College of Chest Physicians/Society of Crit Care Med Consensus Conference Committee.American College of Chest Physicians/Society of Crit Care Med Consensus Conference:Definitions for Sepsis and Organ Failure and Guidelines for the Use of Innovative Therapies in Sepsis[J].Crit Care Med,1992(20):864-874.
[2]Thompson W G,Longstreth G F,Drossmand A,et al.Functional Bowel Disorders and Functional Abdominal Pain[J].Gut,1999,45(SupplⅡ):43-47.
[3]段宝民,李夏昀.大黄对危重病机械通气患者胃肠道并发症救治作用的研究[J].临床荟萃.2004,19(16):948-949.
[4]陈德昌,景炳文,杨兴易,等.大黄对胃肠功能衰竭的治疗作用[J].解放军医学杂志,1996,21(1):24-26.
[5]刘翠青,陈伟菊.不完全脊髓损伤患者肠道功能康复训练和护理[J].护士进修杂志,2009,24(12):1086.
[6]张书静.开塞露灌肠干预髋关节置换患者胃肠功能紊乱[J].中国实用医学,2011,6(12):136.
[7]李实忠.结肠直肠肛管动力学改变及其临床意义[J].大肠肛门病外科杂志 2002,8(2):118-130.
