西藏自治区318名孕妇妊娠期高血压疾病发病率和影响因素调查分析
2013-12-23郭海燕贾雪梅
李 勇 郭海燕 贾雪梅
1.西藏大学医学院生化教研室,西藏拉萨 850001;2.西藏自治区人民医院妇产科,西藏拉萨 850001;
3.江苏省人民医院妇科,江苏南京 210029
妊娠期高血压疾病是妊娠期常见的严重并发症之一,是孕产妇和围生儿患病和死亡的主要原因, 以高血压、蛋白尿、水肿为主要临床表现,严重甚至出现抽搐、昏迷等,严重威胁母婴生命安全[1-2]。 为此,探寻妊娠期高血压疾病发病影响因素意义重大,能够为合理监护高危人群提供参考依据。 但是,迄今为止,究竟哪些因素影响妊娠期高血压疾病的发生一直未达成共识。 为此,本研究采用自编问卷收集西藏自治区人民医院妇产科2011 年3 月~2012 年3 月的定期产检并分娩的318 例孕妇的临床资料,现将结果总结报道如下:
1 资料与方法
1.1 一般资料
选择西藏自治区人民医院妇产科2011 年3 月~2012年3 月的318 例孕妇为研究对象。纳入标准:①孕妇均在西藏自治区人民医院妇产科定期产检并分娩;②孕妇愿意接受问卷调查,并能够准确回答问卷涉及到内容;③孕妇无言语交流和沟通障碍,能够很好的与医务人员沟通;④孕妇自愿参加本次研究,并签署书面知情同意书;⑤孕妇本研究经过本院医学伦理委员会的批准。 排除标准:①孕妇既往确诊为高血压;②孕妇因各种原因导致无法与医务人员进行有效的交流和沟通; ③孕妇无合并重型精神疾病,无民事行为能力;④患者不愿意参加本次研究。 其中,年龄范围为18~45 岁,平均(26.63±5.48)岁;初产妇205 例,经产妇113 例。
1.2 方法
1.2.1 资料收集方法 采用自编问卷收集本研究纳入标准和排除标准的孕妇的临床资料。 在收集资料前,先对参加本次研究的管床医师进行集中培训。 在培训结束后,参加本次研究的管床医师必须参加笔试和专家面试,两者均考核合格后才允许参加本次研究的管床医师对患者实施问卷调查。 在收集资料时,采用统一指导语开始进行调查,注意说话的方式和方法,尽量统一提法以减少其他因素对研究结果的影响。 每个访问约持续20 min。 标化的血压测量方法:测量前30 min 内避免饮用咖啡、茶和酒,不吸烟,不剧烈运动,至少休息5 min 后进行,用汞柱血压计测量基层农村居民血压,每次使用前均进行校准,孕妇取坐位,取坐位或卧位,注意肢体放松,袖带大小合适。 通常测右上肢血压,袖带应与心脏处同一水平。
1.2.2 自编问卷调查内容 包括:年龄、身高、体重、职业、生源地、婚姻状况、文化程度、经济压力、工作压力、孕次、产次、流产次数、多胎妊娠、基础体重指数、孕20 周体重指数、孕期负性情绪、腰围、营养状态、摄入水果、工作劳动强度、静坐行为时间、每天摄入新鲜蔬菜、每日饮水量、每日食用水果量、每日食用奶制品量、每日食用肉量、高油膳食、高盐膳食、摄入腌制食品、父母高血压病史等。
1.2.3 相关指标定义 ①妊娠期高血压疾病[3]:孕妇妊娠期出现高血压,收缩压≥140 mm Hg(1 mm Hg=0.133 kPa)和(或)舒张压≥90 mm Hg,于产后12 周恢复正常。 尿蛋白(-),产后方可确诊。少数患者可伴有上腹部不适或血小板减少。 ②体重指数[4]:体重指数24~27.9 kg/m2为超重,体重指数>28 kg/m2为肥胖。 ③焦虑自评量表(SAS)[5]:该量表主要评定孕妇焦虑症状的有无或者焦虑症状出现的频率,含20 个条目的4 级评分的自评量表(没有或很少时间=1分;小部分时间=2 分;相当多时间=3 分;绝大部分或全部时间=4 分)。 焦虑自评量表量表标准分(各条目得分累积之和×1.25)≥50 则认为患者有焦虑情绪,量表标准分≥50 则认为患者有焦虑情绪。 ④抑郁自评量表(SDS)[5]:该量表主要评定孕妇抑郁症状的有无或者抑郁症状出现的频率,含20 个条目的4 级评分的自评量表(没有或很少时间=1 分;小部分时间=2 分;相当多时间=3 分;绝大部分或全部时间=4 分)。 抑郁自评量表量表标准分(各条目得分累积之和×1.25)≥53 则认为患者有抑郁情绪。⑤静坐行为[6]:包括看电视、看电影、上网、看书报等静坐活动每天平均>2 h。⑥高油膳食[6]:食用油脂量每日摄入量≥50 g。⑦高盐膳食[6]:日均食盐摄入量≥12 g。 ⑧腰围[6]:女性腰围≥80 cm 为超重。
1.3 统计学方法
采用SPSS 18.0 软件对本研究收集到的孕妇的临床资料进行整理和分析,计量资料以均数±标准差(s)表示,计数资料比较以绝对值或者构成比表示,孕妇妊娠期高血压疾病影响因素则采用二分类Logistic 回归分析方法。
2 结果
2.1 孕妇妊娠期高血压疾病患病率
在本研究调查的318 例孕妇中,23 例孕妇确诊为妊娠期高血压疾病,患病率为7.23%(23/318)。
2.2 孕妇妊娠期高血压疾病发病的单因素Logistic 回归分析
以孕妇有无妊娠期高血压疾病(无=0,有=1)为因变量,以年龄、身高、体重、职业、生源地、婚姻状况、文化程度、经济压力、工作压力、孕次、产次、流产次数、多胎妊娠、基础体重指数、孕20 周体重指数、孕期负性情绪、腰围、营养状态、摄入水果、工作劳动强度、静坐行为时间、每天摄入新鲜蔬菜、每日饮水量、每日食用水果量、每日食用奶制品量、每日食用肉量、高油膳食、高盐膳食、摄入腌制食品、父母高血压病史等为自变量进行赋值后, 进行单因素Logistic 回归分析。 结果发现:年龄、孕次、基础体重指数、焦虑情绪、抑郁情绪、高盐膳食、高油膳食和妊娠期高血压疾病家族史是妊娠期高血压疾病发病的危险因素,每日食用奶制品和每日饮水量是患妊娠期高血压疾病的保护因素,见表1。
2.3 孕妇妊娠期高血压疾病发病的多因素Logistic 回归分析
以孕妇有无妊娠期高血压疾病(无=0,有=1)为因变量, 以进入妊娠期高血压疾病单因素Logistic 回归分析方程的10 个自变量(年龄、孕次、基础体重指数、每日食用奶制品、焦虑情绪、抑郁情绪、每日饮水量、高盐膳食、高油膳食和妊娠期高血压疾病家族史),赋值后进行多因素Logistic 回归分析。 α入=0.05,α出=0.10。 结果发现:年龄、基础体重指数、焦虑情绪、抑郁情绪和高油膳食是妊娠期高血压疾病发病的危险因素,每日饮水量是患妊娠期高血压疾病的保护因素,见表2。
3 讨论
妊娠期高血压疾病是妊娠特有的疾病之一,是产科最重要的并发症,临床表现为高血压、蛋白尿、浮肿,严重时出现抽搐、昏迷,甚至母婴死亡,主要的病理学变化是全身小动脉痉挛,病变可累及多个器官,甚至危及心肝肾等重要脏器[7-8]。 迄今为止,关于孕妇妊娠期高血压疾病发病影响因素的研究报道结果尚未达成共识,为此,探寻妊娠期高血压疾病发病影响因素意义重大,能够为针对性地采用干预措施提供参考依据。
本研究发现:孕妇妊娠期高血压疾病患病率为7.23%。这与既往研究报道的结果类似[9-10]。 可见,孕妇妊娠期高血压疾病患病率较高,需要加强对健康人群的健康宣教,强化定期健康体检的意识。 而本研究采用多因素Logistic 回归分析孕妇妊娠期高血压疾病发病影响因素, 结果发现:年龄(OR=5.934,P=0.000)、基础体重指数(OR=3.241,P =0.000)、焦虑情绪(OR = 7.457,P = 0.000)、抑郁情绪(OR =8.945,P=0.000)和高油膳食(OR=5.596,P=0.000)是妊娠期高血压疾病发病的危险因素,每日饮水量(OR = 0.033,P = 0.000)是患妊娠期高血压疾病的保护因素。 考虑可能与以下因素有关:①随着孕妇年龄的增大,随着年龄的增长,患者各器官功能下降,体内脂肪和糖代谢功能改变,血管弹性下降血脂沉积,患者大动脉顺应性减退,再加上孕期血清胆固醇和三酰甘油浓度本身会持续增高,两者共同作用下明显增加孕妇妊娠期高血压疾病的发生率。 ②孕前基础体重指数较高的孕妇往往存在血脂方面的异常,增加了孕妇的血液黏稠度,提高了孕妇的外周阻力,易血压上升而引起妊娠期高血压病的发生。③孕妇焦虑抑郁情绪的出现与妊娠期高血压病的发生有相关性,在孕妇妊娠过程中,孕妇容易受到外界和生理变化的影响而产生情绪不稳、紧张、焦虑、忧郁等症状,孕妇上述负性情绪作为应激源,由孕妇感觉系统传至孕妇大脑皮层和边缘系统,作用于孕妇下丘脑-垂体-肾上腺轴而激活孕妇交感神经系统,使得孕妇肾上腺髓质分泌的儿茶酚胺类递质明显增加,作用于血管平滑肌上的α 受体,使孕妇血管收缩,血压上升而引起妊娠期高血压病的发生。④每日饮水量>1000 mL是患妊娠期高血压疾病的保护因素。 饮水能够从尿液、皮肤等器官排出患者体内盐类物质,减少发生盐敏感性妊娠期高血压疾病,适量饮水能够降低肾脏交感神经活性,降低患者的血压。⑤高油膳食是妊娠期高血压疾病发病的危险因素,西藏自治区食用油以动物脂肪为主,并且在其饮用酥油茶的过程中也摄入较多的油脂,易造成高血脂,引起血管粥样硬化,血管弹性减低等,从而导致妊娠期高血压疾病的发生。
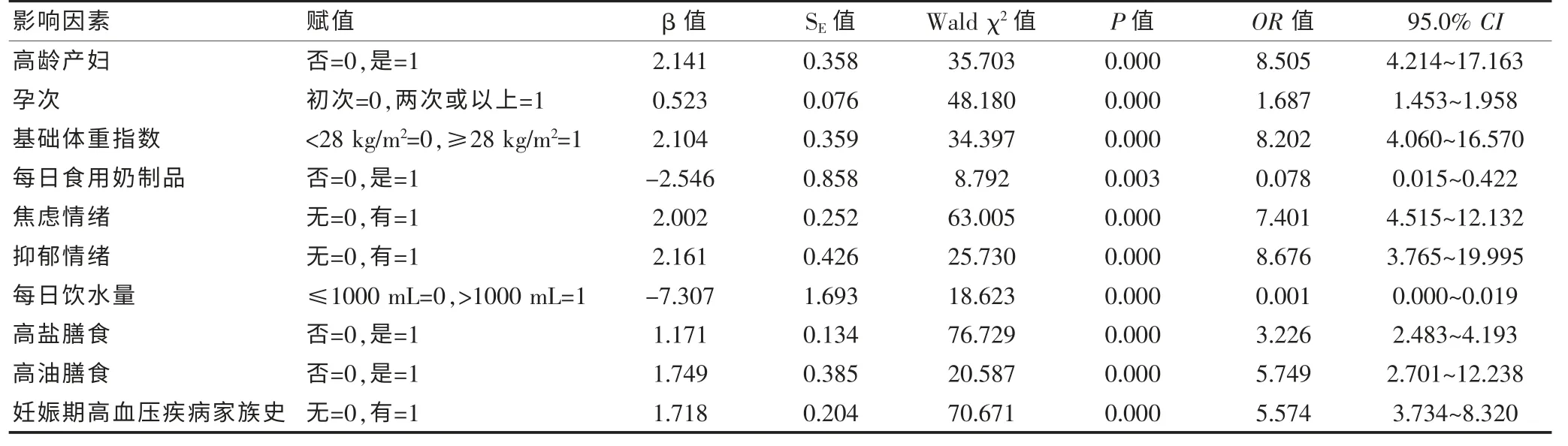
表1 孕妇妊娠期高血压疾病发病的单因素Logistic 回归分析
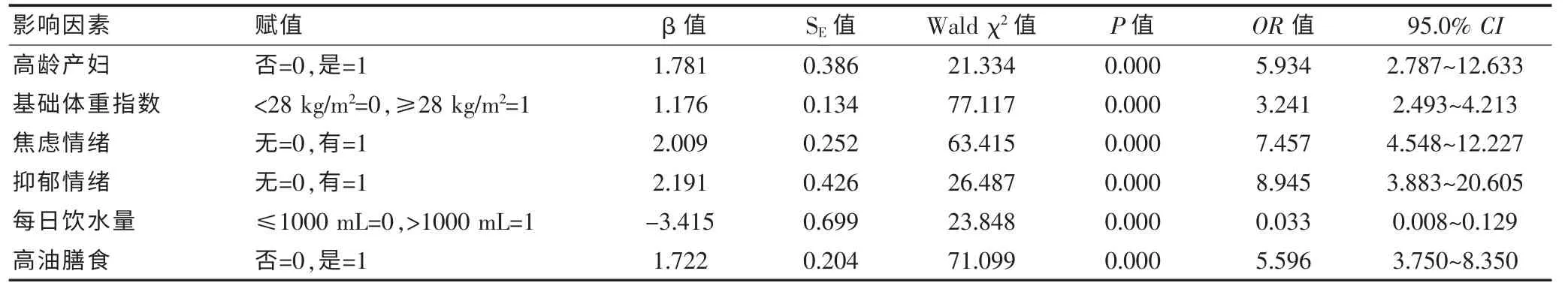
表2 孕妇妊娠期高血压疾病发病的多因素Logistic 回归分析
综上所述,孕妇妊娠期高血压疾病发生率较高,其发生受多方面因素影响,应该采取针对性的预防干预措施减少妊娠期高血压疾病的发生,做好孕前准备,控制体重,教会调节孕妇焦虑情绪的方法,多饮水,调节膳食结构。
[1] Da Silva EF,Cordova FP,Chachamovich JL,et al. How a group of women perceives gestational hypertension disease[J].Rev Gaucha Enferm,2011,32(2):316-322.
[2] Robbins CL,Dietz PM,Bombard J,et al. Gestational hypertension: a neglected cardiovascular disease risk marker[J].Am J Obstet Gynecol,2011,204(4):336.e1-9.
[3] 乐杰.妇产科学[M].7 版.北京:人民卫生出版社,2008:96-98.
[4] 丛云凤,孙爽,管惊雷,等.妊娠期高血压疾病相关因素分析[J].中国妇幼保健,2011,26(17):2573-2576.
[5] 汪向东,王希林,马弘.心理卫生评定量表手册(增订版)[J].中国心理卫生杂志社,1999,12:194-197,235-237.
[6] 郑曦,时荣海,姚道阔,等.拉萨1370 名藏族群众高血压患病情况及影响因素的Logistic 回归分析[J].公共卫生与预防医学,2013,24(1):10-15.
[7] Deng G, Jiang W, Li Y, et al. Epidemiological status and risk factors for hypertensive disorder complicating pregnancy in a district in Changsha[J]. Zhong Nan Da Xue Xue Bao Yi Xue Ban,2011,36(4):335-339.
[8] Szczepaniak-Chiche L,Tykarski A. Treatment of arterial hypertension in pregnancy in relation to current guidelines of the Polish Society of Arterial Hypertension from 2011[J].Ginekol Pol,2012,83(10):778-783.
[9] 陈瑞华,周小红,索朗,等.高原地区妊娠期高血压疾病439 例临床分析[J].山东大学学报:医学版,2010,48(3):163-164.
[10] 陈忠,许建娟.妊娠期高血压疾病危险因素的Logistic 回归分析[J].中国妇幼保健,2011,26(30):4675-4677.
