日间连续性肾脏替代治疗在亲体肾移植术后肾功能延迟恢复患者中的应用及护理
2013-11-15顾蔷怡高春娟蒋蕴琴江苏省中医院人工肾科江苏南京210029
顾蔷怡,高春娟,蒋蕴琴(江苏省中医院人工肾科,江苏 南京 210029)
肾移植术后肾功能延迟恢复(DGF)是肾移植术后最常见的并发症,其发生率在尸体肾移植占20%~50%,活体肾移植占4%~10%[1]。DGF可增加排斥反应的发生率,是慢性排斥反应和晚期移植物丧失的危险因素,采取有针对性的治疗方法是帮助患者安全渡过DGF期,提高肾移植成功率的关键。日间连续肾脏替代治疗(D.CRRT)是在CRRT基础上发展而来的改良方法,指在日间各种治疗和营养液输注时清除过多的水分和炎性反应介质,使患者夜间能够充分的休息,并减少人力财力的消耗[2]。2007年1月~2012年1月对10例亲体肾移植术后发生DGF的患者实施D.CRRT治疗,现报告如下。
1 资料与方法
1.1 一般资料:本组10例,男8例,女2例,年龄22~51岁。均为亲体肾移植术后出现无尿或少尿患者,符合DGF的诊断标准。10例患者出现DGF的时间分别为术后24 h出现者8例,术后7 d出现者1例,术后15 d出现者1例。10例患者均在发生DGF的24 h内早期给予床边D.CRRT治疗。
1.2 治疗方法:采用Prisma床旁血滤机,选择成人M100 Pre Set体外循环管路,AN69膜血滤器,膜面积0.9 m2。血管通路:4例患者采用动静内瘘,6例患者采用中心静脉留置单针双腔导管(广州艾贝尔),其中右侧颈内静脉3例,左侧股静脉3例。选择CVVH治疗模式,置换液采用Port配方碳酸氢盐置换液,前稀释方式4 L/h输入,血流量160 ml/min,因出血采用无肝素治疗,每次治疗时间8 h。
1.3 疗效观察:治疗前后留取血标本检测血肌酐(Scr)、尿素氮(BUN)等肾功能指标,治疗中密切监测生命体征及中心静脉压等血流动力指标,记录24 h出入量。
2 结果
10例患者治疗中生命体征平稳,未出现治疗相关并发症。7例患者肾功能恢复,2例患者摘除移植肾转为维持性透析(均为二次移植患者),1例患者因费用放弃治疗,取得了满意的疗效。10例患者一般情况见表1。
所有患者均在出现少尿或无尿24 h内开始行D.CRRT治疗,除1例患者放弃治疗外,9例患者中7例患者在治疗结束后尿量逐渐上升进入多尿期,最高者超过5000 ml/d;2例患者一直无尿,后转为维持性血液透析治疗,见图1。
所有患者治疗前均发生肾功能损伤,6例患者治疗结束后即进入多尿期,血肌酐、尿素氮水平逐渐下降;1例患者虽进入多尿期,但血肌酐、尿素氮水平居高不下,至治疗结束后10d开始逐步下降,治疗结束后19 d降至正常水平,见图2~3。
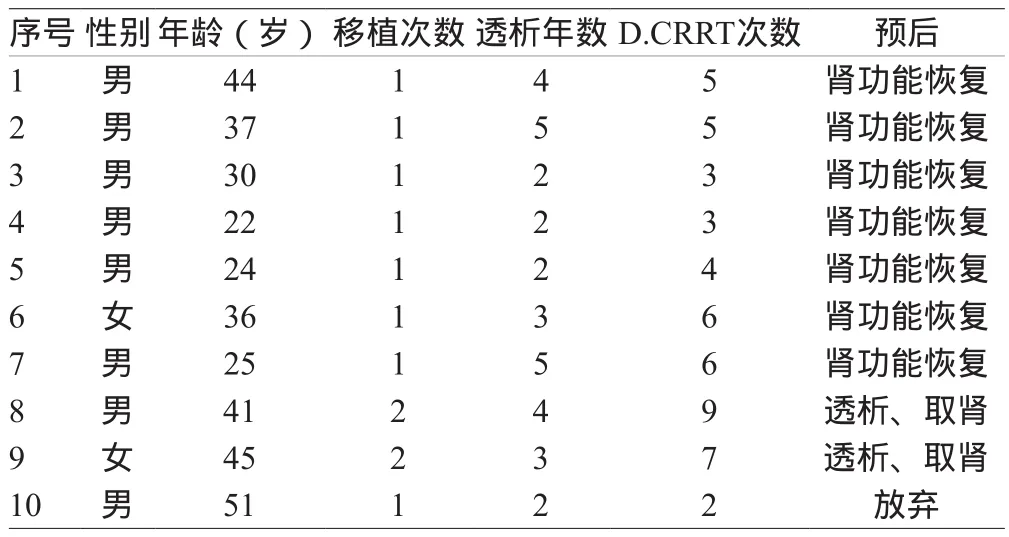
表1 10例患者一般情况

图1 9例患者尿量变化情况
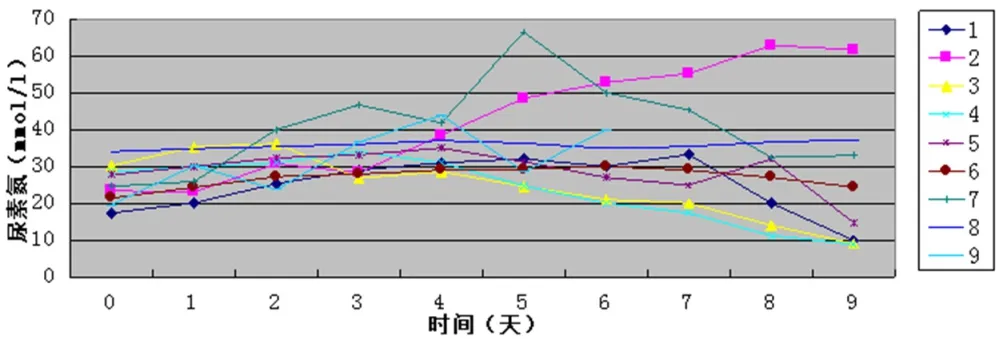
图3 9例患者血尿素氮变化情况
3 专科护理
3.1 心理干预:尿毒症患者对肾移植手术一般都抱有很高的期望,特别是亲体肾移植术承载着患者及家属全家的希望,一旦术后出现少尿甚至无尿易导致患者情绪低落甚至消极对抗治疗,此时心理干预与情感支持尤为重要[3]。应在术前详细解释术中术后可能发生的并发症,增强其心理承受力;术后一旦出现DGF应耐心疏导,消除其紧张情绪,使其心境稳定;在D.CRRT治疗前耐心介绍治疗目的、配合方法和注意事项,使患者了解治疗的重要性及良好的疗效,积极主动配合治疗;在D.CRRT治疗过程中重视患者主诉,给予情感支持,帮助患者树立治愈的信心。
3.2 机器管理:治疗前充分准备用物,按操作规程建立体外循环,应避免或尽量减少人为因素引起的治疗暂停。重视人机对话,正确判断各种报警的原因并及时解除。监测压力的动态变化,动脉压低,提示血流量不畅,需要检查内瘘或中心静脉导管功能;滤器前压、跨膜压较前明显增高,提示滤器凝血的可能,需要观察体外循环凝血状况,提前做好更换配套准备。机器出现报警后,应及时辨别警报性质并根据原因给予相应的护理干预。若反复的报警,血泵停止转动,易导致患者的血液在管道及滤器中凝固,不仅丢失血小板和凝血因子增加出血的风险,而且缩短滤器寿命影响治疗效果。
3.3 液体管理:D.CRRT治疗时需要使用大量置换液,如果液体配制不严格可导致严重的并发症。护士应严格遵守无菌技术,按医嘱现配现用,确保置换液酸碱和电解质水平符合治疗需要。治疗前评估患者的容量状况,治疗中实施二级液体管理模式,每小时计算出入量,准确设置并及时调整超滤速度;给予患者持续心电监护,并密切监测中心动脉压等血流动力学指标,确保患者液体量达到动态平衡。此外,由于置换液快速大量输入易造成患者体温丢失,低温导致血管收缩,肾脏灌注减少,不利于肾功能的恢复。可使用机器配套的加热器,将置换液加热后再输入,需要注意的是加热器显示的温度是机器加热板的温度而非置换液的实际温度,故实际温度会低于设定值。在治疗中应经常询问患者的感受,每4小时测量体温,避免发生低温的不良反应。
3.4 血管通路的护理:维持血管通路的通畅是D.CRRT有效运转的前提。治疗期间要保证中心静脉导管及体外循环管路的妥善固定,避免脱落、打折、贴壁、漏血等不良事件发生。感染与血栓形成是中心静脉导管最常见的并发症[4]。保持置管口局部敷料清洁干燥,每1~2天更换敷料,遇潮湿或污染重新消毒局部皮肤,更换敷料,降低导管感染率。除抢救外,禁止在导管处输液,特别是胶体和营养液;治疗结束后先使用生理盐水脉冲式冲尽导管内残余血液,再给予肝素稀释液正压封管,降低导管内血栓发生率。
3.5 抗凝的护理:本组10例患者均为手术后,存在出血倾向,采用无肝素治疗。治疗前用生理盐水1000 ml加入肝素40 mg预冲体外循环的滤器管路,预冲速度80~100 ml/min,缓慢的预冲速度有利于充分排气以及肝素在滤器管路表面的吸附。上机前使用生理盐水500 ml将肝素预冲液排空,以防止上机过程中肝素进入患者体内增加出血风险。治疗中使用生理盐水100 ml/min定时冲洗体外循环,一方面观察滤器管路的凝血状况,另一方面达到物理抗凝的目的。
综上所述,D.CRRT具有稳定的血液动力学,较高的溶质清除率,可以缩短DGF时肾功能恢复的时间,改善患者预后,是亲体肾移植术后DGF的有效治疗手段。通过心理干预可以帮助患者重拾信心,更好地配合治疗;通过机器管理和液体管理可以及时发现潜在护理问题,确保治疗的安全性和有效性;血管通路的护理和抗凝的护理是应用此项治疗时的护理重点与难点。有针对性的护理措施确保了D.CRRT的顺利进行,大大缩短了DGF时肾功能恢复的时间,提高了亲体肾移植手术的成功率。
[1]Seaclf M,Karakatali H,Moray G,et al.Delayed graft function:Predictive factors and impact on outcome in living-related kidney transplamtations[J].Ren Fail,2006,20(4):589.
[2]黎磊石,季大玺.连续性血液净化[M].南京:东南大学出版社,2004:12.
[3]段秀英,李晓娟,李丽红,等.肾移植患者亲属心理状态分析[J].中华护理杂志,2008,43(3):280.
[4]李 辉.血液透析患者中心静脉导管并发症预防和护理[J].天津护理,2011,19(1):26.
