非贫血孕妇妊娠早期红细胞参数对妊娠期糖尿病的预测价值
2013-10-11谭芸
谭 芸
(广西壮族自治区妇幼保健院妇产科, 广西 南宁 530003)
本文尝试在正常妊娠孕早期妇女中进行红细胞参数测定,监测其妊娠糖尿病的发病情况,以探讨红细胞参数在妊娠期糖尿病中的诊断价值和临床意义。
1 资料与方法
1.1 研究对象:选择2009年3月至2011年3月在我院行孕早期产前检查、并最终在我院待产的健康孕妇86例(观察组),年龄20-34岁,平均年龄28±7.5岁,首次产检时间为孕14周前。本研究纳入标准为:既往健康、无血液病史、无贫血病史、无肝肾疾病或感染,采血时无发热;按照WHO和美国疾病控制与预防中心推荐Hb>110。排除标准:孕前有糖代谢异常者、孕前高脂血症者和孕前高血压者及其他疾病者。另以我院体检科正常未孕妇女90例为对照组,年龄22-34岁,平均年龄28±5.3岁。
1.2 研究方法:对进入研究的我院产检孕早期孕妇(<14周)首诊时建立围产保健手册,并进行血常规检测,其后对孕妇进行定期围产保健监测,并追踪至分娩。以孕期是否发生妊娠糖尿病为结局。
1.2.1 标本采集和检测:研究对象在首次产检(14周以下)时进行血常规检测,要求孕妇清晨、空腹,抽取肘静脉血2mL于EDTA-3K管内,4h内完成检测。若首次产检未作,则在14周前补做1次;超出14周,则剔除观察对象。同时对对照组进行标本采集,方法同上。
1.2.2 仪器和试剂:血常规检测采用518-0型全自动血细胞分析仪(迈瑞公司),使用配套试剂、标准品和质控品,每日3水平室内质控检测在控。检测观察对象红细胞数(RBC)、平均红细胞体积(MCV)、血红蛋白含量(HB)、红细胞压积(HCT)和红细胞体积分布宽度(RDW-SD)、红细胞变形指数(RDI)等;糖化血红蛋白(HBA1c)检测采用全自动糖化血红蛋白分析仪(北京康恩特医学技术公司)。
1.3 统计学处理:应用SPSS19.0软件,计量资料以(±s)表示,两组比较,方差齐选择成组资料t检验进行,方差不齐时进行校正的t检验,以是否发生妊娠糖尿病为因变量,各项红细胞参数为自变量进行二分类Logistic回归分析,以P<0.05为有统计学意义。
2 结果
孕妇于孕中期24-28周行葡萄糖负荷试验(GCT),80例妊娠妇女共出现妊娠糖尿病22例,发病率27.5%。
2.1 各项红细胞参数比较:对孕早期妇女和无妊娠对照各项红细胞参数进行比较,RBC、HB、MCV 和 RDW -SD、EAI、HBA1c差异均有统计学意义(P<0.05),HCT差异无统计学意义(P >0.05),见表 1。
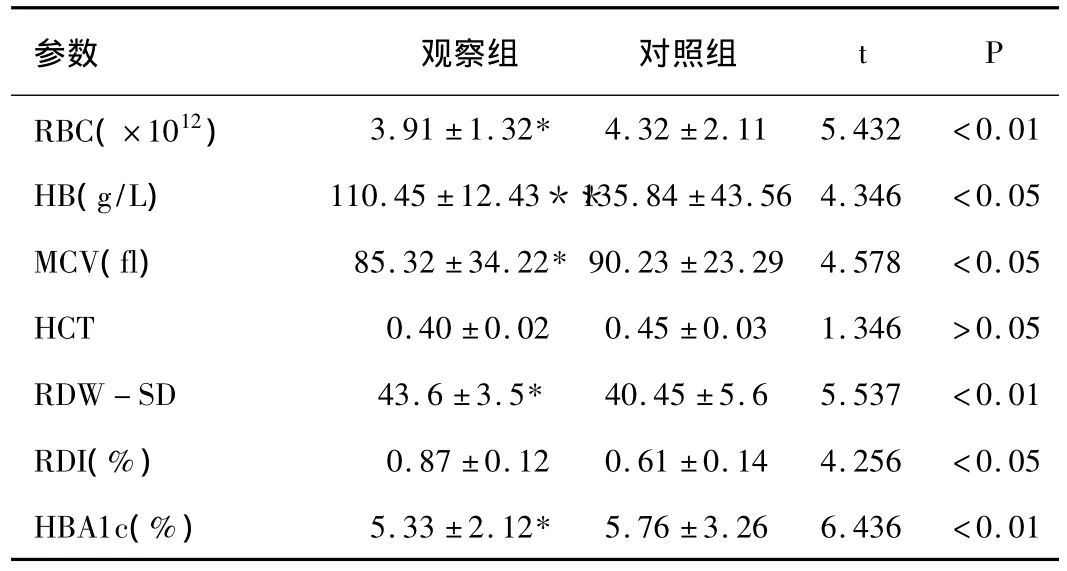
表1 各项红细胞参数比较
2.2 影响妊娠糖尿病发病的多因素Logistic回归分析:对单因素分析有意义的RBC、HB、MCV 和RDW-SD、EAI、HBA1c共6个指标纳入Logistic回归分析模型进行逐步回归,以0.05和0.10分别作为入选和剔除自变量的显著性水平,结果HBA1c、HB、EAI 3个指标被保留在模型中,其优势比OR分别为11.102、5.596、2.987,均为妊娠糖尿病发病的危险因素。见表 2。
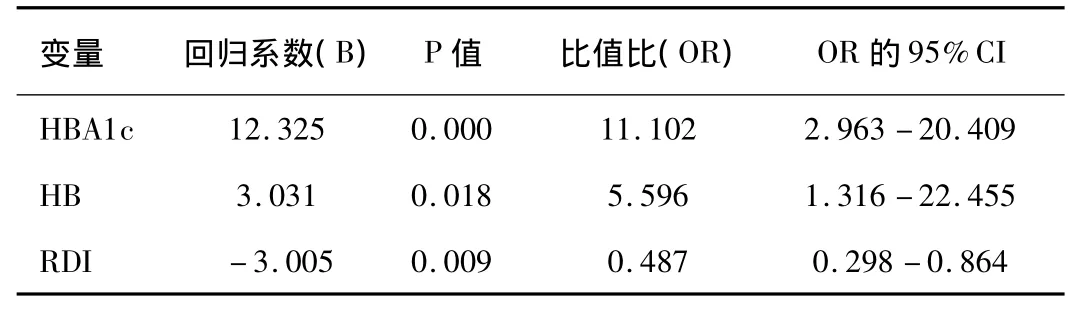
表2 妊娠糖尿病发病多因素Logistic回归分析
3 讨论
本次研究发现妊娠糖尿病发病率为2.75%,与陈立波等[1]研究结果类似。妊娠期糖代谢异常,出现不同程度的胰岛素抵抗和糖耐量下降,出现妊娠糖尿病。妊娠糖尿病为产科常见病,可引起母体及胎儿多种并发症。糖尿病的诊断主要依靠血糖水平,其发病机理尚不清楚。但近年来有研究认为妊娠糖尿病为免疫性疾病,其发病与红细胞免疫系统之间存在一定联系[2]。如能在妊娠早期血糖水平发生改变之前进行检测,将有助于糖尿病的早期诊断、治疗和预防。
红细胞变形能力是红细胞在流经管道时依据管径粗细改变自身形状的能力,是微循环功能的重要指标[3]。目前研究已证实,糖尿病患者存在原发性红细胞免疫功能下降,红细胞变形能力受损。如Tsukoda K[4]等发现糖尿病患者红细胞变形能力低于健康对照,李弘磊[5]等在2010年对101糖尿病患者进行血液流变学检测也发现,不仅糖尿病患者红细胞变形能力有变化,其变化还与病程有关;Diamantopoulos EJ[6]等通过Wister大鼠糖尿病模型研究发现,红细胞变形能力降低出现早于血管病变发生,可以作为糖尿病早期诊断的指标之一。本研究也发现,孕早期妇女红细胞变形能力与健康对照组存在区别,而在多因素Logistic回归分析中发现,红细胞变形能力为妊娠糖尿病的保护性因素,变形能力越高,发病风险越低。这可能是由于糖尿病患者糖代谢障碍,机体ATP生成不足,影响其变形能力;同时高血糖增加红细胞渗透压,尤其是合并酸中毒或微血管病变时,红细胞流动性下降更为明显[7];另有推测认为[8]高血糖使细胞膜骨架糖基化,增加了细胞的刚性,影响其流动性和变形能力。
目前对妊娠糖尿病诊断往往于孕中期行OGTT试验,但对其卫生经济学评价争议颇大[9]。而糖化血红蛋白是由红细胞内葡萄糖游离基与血红蛋白游离氨基结合生成的,能特异性反映体内血糖水平[10,13]。2009 年 ADA[11]将糖化血红蛋白纳入非孕人群诊断标准中,认为HBA1c在6.5%以上为患者,而在妊娠妇女中,缺乏相应的研究和标准。本研究发现,妊娠妇女血红蛋白和糖化血红蛋白明显低于健康未孕者,其量与妊娠糖尿病之间存在相关关系。尤其是糖化血红蛋白,异常者发生妊娠糖尿病的风险为正常的11倍,且检测容易,不受疾病、应激等因素影响,稳定性好[12],可以考虑利用糖化血红蛋白作为妊娠糖尿病早期诊断的指标。
[1]陈立波,郭莉丽,张长宁,等.妊娠糖尿病筛查与妊娠糖尿病母儿结局的临床分析[J].中国妇幼保健,2006,21:1624 -1626.
[2]宋素景,贺信祥.非依赖型糖尿病全血黏度测定的临床意义[J].河北医药,2008,30(1):80 -82.
[3]王婧,杨明晖,马润玫,等.昆明地区正常孕妇红细胞参数的参考值范围及妊娠期贫血诊断标准探讨[J].现代妇产科进展,2010,19(11):806-808.
[4]Tsukada K,Sekizuka E,Oshio C,et al.Direct measurement of erythrocyte deformability in diabetes mellitus with atransparent microchannel capillary model and high - speed video camera system[J].Microvasc Res,2001,61(3):231 -239.
[5]李弘磊,汪平,邵良发,等.糖尿病不同病程与血液流变性的关系[J].中血液流变学杂志,2010,20(2):229 -231.
[6]Diamantopoulos EJ,Kittas C,Charitos D,et al.Impaired erythrocyte deformability precedes vascular changes in experimental diabetes mellitus[J].Horm Metab Res,2008,36(3):142 - 147
[7]付立平,郭秀荣.II型糖尿病患者红细胞聚集指数、变形指数和刚性指数的检测意义[J].中国临床实用医学杂志,2010,4(3):163-165.
[8]王晓华,田红岩,黄芳敏,等.II型糖尿病患者血流变学和血糖的相关性分析[J].检验医学与临床,2009,7:499 -501.
[9]Kocic R,Ciric V.New aspects about the impact of oxidative stress on development of chronic diabetic complications[J].Med Pregl,2009,62(3):70-74.
[10]杨晓菊,刘刚,韩淑娟,等.妊娠糖尿病患者红细胞免疫黏附功能与T细胞亚群的变化及其临床意义[J].中国糖尿病杂志,2008,16(3):139-140.
[11]柳双燕,张静媛,张亚军,等.妊娠早期糖化血红蛋白联合体重指数筛查妊娠期糖尿病的意义[J].中国优生与遗传杂志,2011,19:73-74.
[12]李坚,冯莉,隆维东,等.正常妊娠早期妇女HbA-1c水平调查的研究[J].中国糖尿病杂志,2012,20(12):904 -906.
[13]曾斌,郑会丰,林奕丽,等.早期糖尿病肾病患者血细胞形态变化临床分析[J].中华全科医学,2011,9(2):179-181.
