精阜近端电切标识在前列腺汽化电切中的临床研究
2013-10-04周红华许晓红谭晓良王旭华郑少波
周红华,李 祺,许晓红,谭晓良,王旭华 ,郑少波
(1.湖口县人民医院外一科,江西 湖口 332500;2.南方医科大学附属珠江医院泌尿外科,广州 510000)
随着我国社会老龄化的进程加快,良性前列腺增生(BPH)的发病率随着年龄的增长而增加[1],50岁可有不同程度地前列腺增生并出现下尿路梗阻症状。对BPH的治疗,可选择观察等待,α1受体阻滞剂[2]、5α 还原酶抑制剂[3]等药物治疗,手术治疗以经尿道前列腺电切术(TURP)[4]、经尿道前列腺汽化电切术(TUVP)[5]等微创手术为常见。本课题组研究了精阜近端电切标识行TUVP术的效果,旨在提高老年人的生存质量,减少术中、术后并发症的发生,探讨其方法安全性与有效性。
1 对象与方法
1.1 研究对象
选择2009年1月至2012年6月,在湖口县人民医院住院治疗的BPH患者60例,均符合《2011版中国泌尿外科疾病诊断治疗指南》诊断标准[1]。年龄 54~78(65.1±6.9)岁。 术前均经前列腺特异测定(PSA)、直肠肛门指诊(DRE)、国际前列腺症状评分表(IPSS)、残余尿(PVR)、最大尿流率(Qmax)、生活质量评分(QOL)及B超测定前列腺确诊为BPH。前列腺重量以B超测定计算,前列腺重量=R1(cm)×R2(cm)×R3(cm)×0.52×1.05[6]。 入院后常规膀胱镜观察下尿路情况,判断前列腺增生部位、程度,是否向膀胱内突出、膀胱内是否有小梁与憩室形成、是否合并膀胱肿瘤、结石及膀胱黏膜改变等;合并有心脑血管疾病、急慢性心衰、慢性阻塞性肺疾病者,经内科系统调整后达美国麻醉协会评分Ⅱ级以上能耐受手术者,否则为剔除标准,合并肿瘤为剔除标准。急性尿潴留病史者术前拔除导尿管后行尿流率测定。将60例患者按随机数字表法分为观察组与对照组,每组 30例。 2组年龄、病史、IPSS评分、PVR、Qmax、QOL等方面比较差异无统计学意义(均P>0.05)。见表1。
表1 2组术前一般资料的比较

表1 2组术前一般资料的比较
QOL/分观察组 30 65.1±6.9 15.8±14.5 23.3±5.7 58.0±14.6 2.5±0.8 9.2±4.0 27.6±8.3 3.8±1.2对照组 30 64.2±6.6 20.3±11.2 21.6±5.4 49.0±12.7 2.7±0.6 7.9±3.1 29.5±10.0 3.3±1.0 t 0.459 -1.364 1.230 2.762 -1.02 1.386 -0.796 1.774 P 0.684 0.178 0.224 0.008 0.311 0.171 0.429 0.081组别 n 年龄/岁病史/年IPSS/分PVR V/mL PSA ρ(μg·L-1)Qmax V/(mL·s-1)前列腺重量m/g
1.2 治疗方法
观察组以精阜近端标识法行TUVP术,对照组采用 Nesbit法[7]行 TUVP 术,2 组均采用 STORZ 电切镜系统,Fr26.6外鞘,设置电切功率为120~150 W,汽化功率为 200~230 W,电凝功率为60~80 W,采用5%甘露醇(江中集团)电切液,离手术床60 cm高度,常规直视下导入电切镜,以减少对精阜、全程尿道、尿道外括约肌及膀胱的损伤。观察组精阜近端标识后行TUVP术,先设定电切功率为60~80 W,在精阜近端水平面,以环状电极点切一圈尿道黏膜2~4 mm,并让凝血块形成不清除,以精阜近端水平面的电切痕及形成小凝血块拟汽化电切的远端标志,再设置电切功率为120~150 W,在颈口6点至精阜切除中叶直达包膜,形成冲水通道,再从7点顺时针和5点逆时针方向切除增生前列腺两侧叶,修剪尖部,膀胱排空后再入镜低压灌注观察止血,前列腺切除创面以射芒状电极止血,接Ellik冲洗器冲洗切除的前列腺组织。对照组不作标志,以Nesbit法行TUVP术,切除增生腺体,手术时间超过45 min给予浓氯化钠(3%~5%)及速尿,预防经尿道切除前列腺综合征(TURS)出现,术毕行被动排尿试验,见尿线粗大,无真性尿失禁出现,冬天注意术中、术后冲洗液加温,减少膀胱痉挛发生率,尿道外口纱布牵引6 h。
1.3 统计学方法
2 结果
2.1 2组术中各项参数的比较
观察组手术时间低于对照组,术中Na+下降程度优于对照组,差异有统计学意义(P<0.001);2组切除的前列腺重量比较差异无统计学意义(P>0.05)。见表2。观察组与对照组各发生1例TURS早期症状,均给予浓氯化钠(3%~5%)、利尿、强心后症状缓解。
表2 2组术中各项参数的比较

表2 2组术中各项参数的比较
组别 n 手术时间t/min切除前列腺质量m/g术前Na+c/(mmol·L-1)c/(mmol·L-1)血Na+下降程度c/(mmol·L-1)术中Na+观察组 30 27.0±7.8 21.3±8.0 139.9±2.2 138.5±2.2 1.4±1.0对照组 30 37.0±13.4 24.8±8.6 140.1±1.9 136.4±1.7 3.7±1.7 t-3.499 -1.627 -0.359 3.974 -6.300 P 0.001 0.109 0.721 0.000 0.000
2.2 2组疗效的比较
术后冲洗时间、留置导尿时间、冲洗液的使用、膀胱痉挛次数,术后随访3个月IPSS评分、PVR、Qmax、QOL观察组优均于对照组。见表3。
表3 2组疗效的比较

表3 2组疗效的比较
膀胱痉挛/次观察组 30 2.0±0.3 2.9±0.4 14.0±2.2 0.3±0.6对照组 30 3.0±0.8 4.7±1.0 20.5±3.2 1.0±1.1 t-6.915 -9.531 -9.14 -3.671 P 0.000 0.000 0.000 0.001组别 n 冲洗时间t/d留置导尿时间t/d冲洗液使用/袋IPSS/分5.0±1.66.5±1.3-3.8850.000 QOL/分9.6±2.3 18.2±1.7 0.9±0.711.1±3.0 16.8±1.3 1.6±0.6-2.33 3.692 -4.1990.023 0.000 0.000 V/mLQmaxυ/(mL·s-1)PVR
2.3 2组并发症的发生情况
观察组及对照组发生并发症分别为6例(20.0%)与13例(43.3%),2组比较差异有统计学意义(χ2=5.079,P=0.024),见表 4。
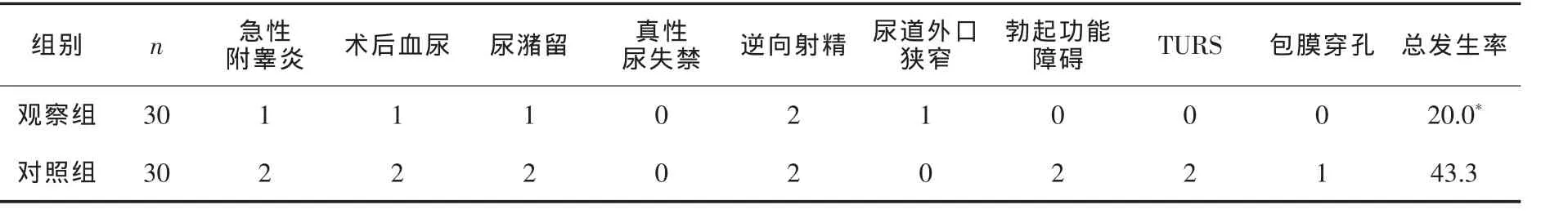
表4 2组术后并发症发生情况的比较
3 讨论
TURP 是治疗 BPH 的“金标准”[4,8-9],1994 年美国顺康公司研制出标准电切袢、1995年Kaplan使用圆柱状带三条沟滚动电极开始了TUVP,也被称为“金标准”法的延续[5,10]。本研究中观察组采用精阜近端电切标识行TUVP术,本法借鉴刘春晓教授在精阜近端以切凝结合,电切袢逆推行剜除术[11],深达包膜。笔者根据自已体会改进TUVP方法,与刘春晓教授方法不同,笔者采用起刀电切精阜近端表浅黏膜2~4 mm作标识,未达到包膜,不逆推,因对初学者无法掌握,逆推后出血较多视野不清。改进后观察组手术时间、冲洗液使用、TURS发生率、包膜穿孔、术后并发症发生率,术后3个月随诊复查IPSS评分、QOL评分、PVR均低于对照组。本方法特点:1)不用操作时每次都退至精阜远端观察是否超过尿道外括约肌,减少进退窥镜对尿道外括约肌、尿道的损伤,术后尿道狭窄的发生减少;2)在精阜水平,降低电切功率为60~80 W作电切标识,可精确判断尿道外括约肌位置,与双极等离子功率大致相同,可减少对尿道外括约肌热透伤[12],降低了真性尿失禁发生率;3)盆丛分支前列腺丛沿精阜尿道下后壁潜行,与尿道前列腺尖部紧密毗邻[13],60~80 W功率可减少损伤,减少勃起功能障碍发生[14];4)TUVP术对手术时间限制,观察组可快速切除,减少包膜穿孔、TURS的发生与冲洗液的使用,短时间内完成手术,平均手术时间为(27.0±7.8)min,并适合于心肺功能减退者;5)IPSS、PVR、Qmax、QOL 明显优于对照组,与术后恢复快有关。精阜远端电切标识行TURP术能提高手术的安全性与有效性,适用于TUVP初学者熟练掌握此项技术,更适用于基层医院[15]。
[1]那彦群,叶章群,孙光.中国泌尿外科疾病诊断治疗指南:2011 版[M].北京:人民卫生出版社,2011:117-123.
[2]Djavan B,Marberger M.A meta-analysis on the efficacy and tolerability of alpha1-adrenoceptor antagonists in patients with lower urinary tract symptoms suggestive of benign prostatic obstruction[J].Eur Urol,1999,36(1):1-13.
[3]Roehrborn C G,Boyle P,Bergner D,et al.Serum prostatespecific antigen and prostate volume predict long-term changes in symptoms and flow rate:results of a fouryear,randomized trial comparing finasteride versus placebo.PLESS study group[J].Urology,1999,54(4):662-669.
[4]Walsh P C,Retik A B,Vaugllan E D,et al.Campbell's urology[M].8th ed.philadelphia:saunders,2002:1379-1422.
[5]Ekengren J,Hahn R G.Complications during transurethral vaporization of the prostate[J].Urology,1996,48(3):424-427.
[6]吴阶平.吴阶平泌尿外科学:下卷[M].济南:山东科学技术出版社,2004:1228.
[7]杨正家,丁海贤,葛启斌,等.改良Nesbit法经尿道前列腺电切术治疗高危良性前列腺增生症疗效分析[J].浙江医学,2009,31(4):435-437.
[8]Zani E L,Netto N R Jr.Is the minimally invasive treatment as good as transurethral resection for benign prostatic hyperplasia[J].Int Urol Nephrol,2007,39(1):161-168.
[9]Samir S,Taneja,M D.Complications of urologic surgery[M].4th.philadelphia:Saunders,2009:294.
[10]Kaplan S A,Te A E.Transurethral electrovaporization of the prostate:a novel method for treating men with benign prostatic hyperplasia[J].Urology,1995,45(4):566-572.
[11]杨帝宽,刘春晓.经尿道前列腺剜除术[J].中华腔镜泌尿外科杂志:电子版,2011,5(6):516-518.
[12]段荣杰,吴思源.经尿道前列腺汽化电切术前列腺尖部的处理体会[J].实用临床医学,2010,11(2):59-60.
[13]袁磊,臧运江,男性盆丛的局部解剖特点及其对膀胱前列腺根治性切除的意义[J].临床泌尿外科杂志,2008,23(3):186-187.
[14]丁毅,周志耀,张世革,等.经尿道前列腺汽化切割术对性功能影响的观察[J].中华男科学,2001,7(6):393-394.
[15]朱德才,贺享军,熊杰.基层医院开展经尿道前列腺汽化电切术 500 例的体会[J].重庆医学,2008,37(13):1422-1423.
