非小细胞肺癌适形调强放疗急性放射肺炎DVH预测与临床结果对照分析
2013-09-21廖刚张国桥刘均陈宏
廖刚,张国桥,刘均,陈宏
(1.武汉军械士官学校门诊部,武汉 430075;2.成都军区昆明总医院,昆明 650032)
肺癌已成为世界范围内癌症死亡的主要原因,非 小 细 胞 肺 癌 (Non-small cell lung cancer,NSCLC)约占全部肺癌的80%,不同临床分期的NSCLC患者均可接受不同方式的放射治疗[1]。目前大分割立体定向放射治疗对I/II期NSCLC患者的5年局控率、生存率分别由30%~50%和10%~30% 提高到65%~85%和30%~55%[2]。放化疗是目前治疗局部进展晚期肺癌的主要方式,使晚期肺癌的中位生存期由20世纪80年代的8~9个月提高到21世纪初的18个月,长期生存率由9%提高到15%左右[3,4]。疗效的提高也导致了严重的放射性肺炎和肺纤维化,目前放化疗引起的肺炎(radiation pneumonitis,RP)发 生 率 为 25% ~35%[5]。DVH的相应体积剂量参数可以较为准确预测RP的发生率,是目前临床应用较多的一种参考数据,本文选取45例NSCLC适形调强放疗患者,利用DVH的相应体积剂量参数预测RP的发生概率,并与实际临床观测结果进行对照分析,来验证DVH预测的准确性。
1 资料和方法
1.1 临床资料
入组患者为2008年9月~2009年9月采用图像引导适形调强放疗的45例NSCLC患者,其中男38例,女7例,年龄42岁~76岁(中位55岁)。病理分别为鳞癌25例,腺癌18例,腺鳞癌2例;临床分期(2002分期)IIb期3例,IIIa期5例,IIIb期26例,IV期11例。放疗前化疗3例,放化疗同步32例,放疗后化疗4例,单纯放疗6例。
1.2 治疗方法
采用热塑膜成形固定患者,螺旋CT自然呼吸扫描,靶区勾画按照ICRU50和62报告确定影像大体靶区 (gross target volume,GTV),临床靶区(clinical target volume,CTV)为相应淋巴引流区并在GTV基础上前后左右外扩5~8mm,上下外扩6~10mm。计划靶区 (planning target volume,PTV)按我院图像引导肺癌适形调强放疗摆位偏差统计结果,并结合 Yan等[9]CTV-PTV外扩边界大小公式计算得到,在前后左右外扩5~8mm,上下外扩6~12mm。处方剂量为60~72Gy,30~35次,GTV分次剂量为2.0~2.8Gy/次,CTV剂量为1.8~2.0Gy/次。治疗计划由Pinnacle38.0(Philips inc.)逆向计划系统完成,经个性化剂量验证,由X线6MV直线加速器(Elekat Inc.)完成治疗,每例治疗前均经机载千伏锥形束CT机扫描,与计划定位CT进行匹配,验证摆位误差,在线校正位置后进行治疗。本组患者摆位验证次数为3~26次/例,化疗分为放疗前、同步和放疗后。药物方案:长春瑞滨或紫杉醇+顺铂一线方案,21~28d为1个周期:长春瑞滨25mg/m2(第1、8天静脉滴注)或紫杉醇135~175mg/m2(第1天静脉滴注),顺铂80~100mg/m2(第2、3天静脉滴注)。
1.3 统计处理及评价标准
用SPSS 10.0统计软件对RP预测发生率和临床观察结果进行χ2检验,P<0.05为差异有统计学意义。RP分级按RTOG/EORTC标准:0级为没有放射性反应,5级为死亡。预测RP标准按Graham等[10]和 Marks等[12]关于 V5、V20、V30[肺受5Gy、20Gy、30Gy照射的肺体积占双肺总体积(除去GTV)的百分比]和平均肺剂量(mean lung dose,MLD)的相应剂量要求执行。本组的预测标准,单纯V20组为:V20<18%为0级,V20<20%为1级,22%<V20<31%为2级,V20>32%为3级或4级;V5、V20、V30组为 V5<55%、V20<18%、V30<15%为0级,V5<60%、V20<20%、V30<18%为1级,V5<66%、22%<V20<31% 、V30<25%为2级,V5>70%、V20>32%、V30>25%为3级或4级;V5、V20、V30、MLD组为V5<55%、V20<18%、V30<15%、MLD<15Gy为0级,V5<60%、V20<20%、V30<18%、MLD<18 Gy为1级,V5<66%、22%<V20<31%、V30<25%、MLD<20Gy为2级,V5>70%、V20>32%、V30>25%、MLD>20Gy为3级或4级。
2 结果
放射治疗后2~12个月随访观察急性RP的发生情况,按影像学和临床指标界定观察RP分级,预测标准按分组标准确定RP分级。45例放疗患者急性肺炎临床观察结果:0级10例、1级18例、2级11例、3级5例、4级1例,≥1级RP为77.8%,≥2级为37.8%。DVH单纯V20预测与观察结果对照,0级和>3级二者对照差异有统计学意义(P=0.03和P=0.01),≥1级为55.5%,≥2级为20%;V5、V20、V30预测,≥1级为68.9%,≥2级为20%;V5、V20、V30、MLD预测,≥1级为71.1%,≥2级为20%;两组分别与观察结果用χ2检验分析,<2级差异无统计学意义,≥3级(χ2=6.43,P=0.001;χ2=3.87,P=0.049)对照分析差异有统计学意义。预测结果与观察结果对照分析见表1。
不同分组预测结果表明,单纯V20预测对RP发生也有较大的准确性,并且是一个独立的指标,在更多的预测参数参与情况下,准确性更高,其中V5与MLD参数有较大的相关性。
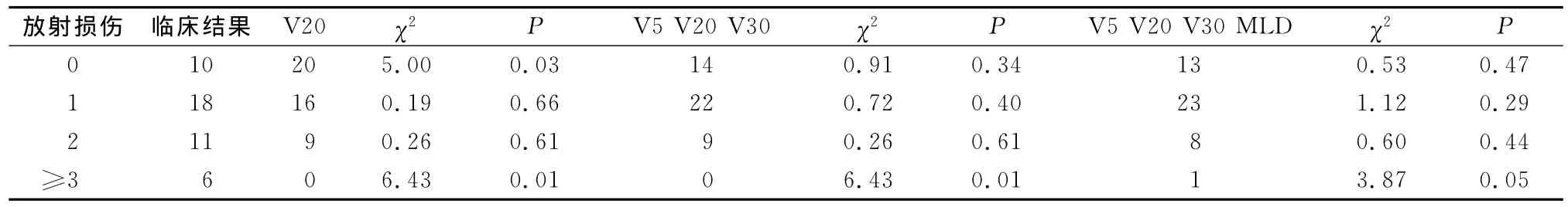
表1 DVH预测RP发生数与临床观察结果对比
3 讨论
RP通常在放疗结束后2个月达到高峰,6~12个月内稳定或消退,肺损伤将转化为肺纤维化及其他慢性肺损伤,可威胁到患者的生命。急性肺炎目前根据RTOG[11]分为5级:轻度(1级)肺炎的特点为胸部影像表现为肺纹理增多的浸润性病变;较严重(2或3级)的肺炎常为咳嗽、发热、呼吸困难等症状,需要接受吸氧或激素等支持治疗;重度(4级)为严重的肺功能受损,需要持续的氧气治疗;5级为死亡。影响肺损伤的主要因素为总的放射剂量、肺的受照射体积、剂量分割大小以及放疗期间接受的化疗情况以及患者的基础条件等,因此预防RP的发生最密切相关是正常肺组织剂量体积,了解肺组织的体积剂量限制可以预防或预测RP的发生。但目前影响RP发生的因素较多,单纯的一个参数难以准确预测,通用在治疗计划设计时产生的DVH数据可以较好地预测一些明确的结果,Yorke等[2]和Liao等[14]报道,单纯依据DVH数据预测与临床准确率可达到60%~70%左右。本组分别依据不同分组情况分析,V5、V20、V30、MLD组预测,≥1级为71.1%,≥2级为20%,与临床结果最为接近,准确率为71.1%,>3级以上的,一般在确定治疗方案时尽量避免,但临床中往往会发生,这与患者的基础状态也密切相关。
利用DVH预测RP的发生已经在临床得到广泛的应用,核心的参数为V20。放射治疗技术从二维技术发展到今天的三维适形放疗、三维调强放疗以及图像引导下的调强放疗和依据四维CT影像建立的肺癌靶区,更加精确的治疗使治疗靶区范围减小。更精确的预测参数,特别是调强放疗技术的引入,可能使低剂量肺照射体积增加,V20或V30参数减小,因此全肺的MLD剂量也是必须考虑的一个参数,在Yorke等[2]和 Marks等[12]均有详细的描述,其中单纯 MLD<20Gy,可能8%的>1级RP发生,MLD>20Gy可能有24%的>1级RP发生;对应V30>35%有46%的患者发生3级RP,5%<V30<35%可能有20%的RP发生。本组在预测RP发生的3组中,V5、V20、V30、MLD组预测与临床观察结果最为相似,但分析V5和肺MLD中,有较大的相近,当控制V5时,肺的MLD量也下降,因此在计划设计时,为控制肺的MLD,只需设置V5的剂量就可达到要求,两个参数有较大的近似性。韩蕾等[15]等研究表明,肿瘤肺V30与RP没有较大相关性,但对于V5、V10及V20与>1级以上RP有显著相关性,总结分析90例非小细胞肺癌III期以上接受三维适形或调强放射治疗的患者中,在V20<31%,V5、V10联合评价RP与单纯评价差异无统计学意义,在V20>31%,V5、V10联合评价差异有统计学意义,提示多参数预测RP发生比单纯更加准确,但核心地位有差别。
综上所述,V20的限制是预测RP的关键参数,但加入V5、V30、MLD参数与临床观察结果更相似,在临床中应尽可能联合多参数评价治疗计划。但患者的基础条件与同步化疗也有较大的相关性,亟待更进一步地总结。
[1]Jemal A,Siegel R,Ward E,etal.Cancer statistics,2008[J].CA:A Cancer Journal for Clinicians,2008,58(2):71-96.
[2]Yorke ED,Jackson A,Rosenzweig KE,etal.Dose-volume factors contributing to the incidence of radiation pneumonitis in non-small-cell lung cancer patientstreated with threedimensional conformal radiation therapy[J].Int J Radiat Oncol Biol Phys,2002,54(2):329-339.
[3]Park YH,Kim JS.Predictors of radiation pneumonitisand pulmonary function changes after concurrent chemoradiotherapy of non-small cell lung cancer[J].Radiation Oncology Journal,2013,31(1):34-40.
[4]Dillman RO,Herndon J,Seagren SL,etal.Improved survival in stage III non-small-cell lung cancer:seven-year follow-up of cancer and leukemia group B(CALGB)8433trial[J].Journal of the National Cancer Institute,1996,88(17):1210-1215.
[5]West HJ.Patients with advanced non-small-cell lung cancer and marginal performance status:walking the tight rope towards improved survival[J].J Clin Oncol,2013,31(23):2841-2843.
[6]Furuse K,Fukuoka M,Kawahara M,etal.Phase III study of concurrent versus sequential thoracic radiotherapy in combination with mitomycin,vindesine,and cisplatin inunrespectable stage III non-small cell lung cancer[J].J clin Oncol,1999,17(9):2692-2699.
[7]Tiwana MS,Lee HN,Saini S,etal.Outcomes of patients with unresected stage III and stage IV non-small cell lung cancer:A single institution experience[J].Lung India,2013,30(3):187-192.
[8]Komaki R,Lee JS,Milas L,etal.Effects of amifostine on acute toxicity from concurrent chemotherapy and radiotherapy for inoperable non-small-cell lungcancer: report of a randomized comparative trial[J].Int J Radidat Oncol Biol Phys,2004,58(5):1369-1377.
[9]Yan D,Lockman D,Martinez A,etal.Computed tomography guided management of interfractional patient variation[J].Semin Radiat Oncol,2005,15(3):168-179.
[10]Graham MV,Purdy JA,Emami B,etal.Clinical dose-volume histogram analysis for pneumonitis after 3Dtreatment for non-small cell lung cancer(NSCLC)[J].International Journal of Radiation Oncol Biol Phys,1999,45(2):323-329.
[11]Bradley JD,Moughan J,Graham MV,etal.A phase I/II radiation dose escalation study with concurrent chemotherapy for patients with inoperable stages I to III non-small-cell lung cancer:phase I results of RTOG 0117[J].International Journal of Radiation Oncol Biol Phys,2010,77(2):367-372.
[12]Marks LB,Spencer DP,Sherouse GW,etal.The role of three dimensional functional lung imaging in radiation treatment planning: the functional dose-volume histogram [J].International Journal of Radiation Oncol Biol Phys,1995,33(1):65-75.
[13]Wang D,Li B,Wang Z,etal.Functional dose-volume histograms for predicting radiationpneumonitis in locally advanced non-small cell lung cancer treated with late-course accelerated hyperfractionated radiotherapy[J].Experimental and Therapeutic Medicine,2011,2(5):1017-1022.
[14]Liao Z,Wang SL,Wei X,etal.Analysis of clinical and dosimetric factors associated with radiation pneumonitis(RP)in patients with non-small cell lung cancer(NSCLC)treated with concurrent chemotherapy (ConChT)and three dimensional conformal radiotherapy (3D-CRT) [J].International Journal of Radiation Oncol Biol Phys,2005,63:S41.
[15]韩蕾,卢冰,付和谊,等.Ⅲ+Ⅳ期非小细胞肺癌三维适形或调强放疗中复合指标预测放射性肺炎前瞻性临床研究[J].中华放射肿瘤学杂志,2010,19(5):420-424.
