综合护理在妊娠高血压综合征患者产后护理中的应用观察
2013-09-14孙婷婷
孟 利 孙婷婷
解放军总医院产科,北京 100853
妊娠高血压综合征(pregnancy-induced hypertensive syndrome)简称妊高征,我国发病率约10%,临床表现为妊娠期出现高血压、蛋白尿、水肿,可合并出现头痛、视力改变、抽搐及昏迷,严重时累及各重要脏器功能。妊高征的发病原因及机制尚未完全阐明,如何采取有效的护理措施,最大限度地降低妊高征对孕产妇和围生儿的生命危险,是妇产科医学防治工作的热点。本研究对100例妊高征患者的产后临床护理进行分析,为妊高征的护理提供新的思路。
1 资料与方法
1.1 一般资料
选择2011年1月~2012年3月我院连续收治妊高征患者 100 例,年龄 21~36 岁,平均(26.0 ±4.5)岁。所有患者均否认妊娠前患有高血压、糖尿病、肝炎、慢性肾病、心脏病以及自身免疫性疾病史。将2011年1~7月收治的46例妊高征患者设为对照组,将2011年8月~2012年3月收治的54例妊高征患者设为观察组,观察组12例测定凝血功能呈高凝状态,占22.2%,对照组10例测定凝血功能呈高凝状态,占21.7%。两组患者的年龄、孕龄、产次、体重、血压等比较差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 方法
对照组46例患者采用产后基础护理,观察组54例患者在对照组的基础上从心理、基础、生命体征、产后出血、产后子痫、急性左心衰竭、凝血指标等方面对患者进行综合的监测与护理。具体方法为:

表1 两组患者的临床资料比较
1.2.1 基础护理 给孕产妇安排整洁、舒适、安静的病房,保持室内空气流通,避免嘈杂和强光等不良刺激。考虑到妊高征的患者可能在受到刺激引起中枢神经系统功能紊乱,交感神经兴奋,小动脉痉挛而加重病情[1],所有的治疗和护理操作尽量轻柔。饮食知识指导:产后当日需要禁食水,术后24 h后可进食适量易消化的流食,禁食牛奶、豆浆和含糖量高的易产生胀气食品;待肠道排气后,可逐渐增加半流食至正常饮食。活动指导:产后6 h后可翻身活动,逐步增加活动量,早期活动可预防下肢深静脉血栓形成和坠积性肺炎,减少肠胀气,促进子宫收缩,有利于恶露排出。
1.2.2 心理护理 孕产妇从妊娠到分娩过程中,体内神经内分泌体液因子波动较大,导致情绪不稳定,再加上新生儿的性别和健康状态的影响,自身缺乏一定的医学知识,容易产生过度兴奋、悲伤和恐惧,表现为心神不宁、头痛和失眠等。对此,护理人员对产妇和家属保持态度温和,细心解释妊高征的发病过程及转归,讲解医生的治疗方案,解答疑问,消除紧张不安的心理。用爱心、同情心去安慰和照顾产妇,通过语言、表情、眼神等与产妇从心交流,安抚她们的情绪。做好新生儿的产后护理,从而使产妇转移担心,缓解焦虑和恐惧,必要时应用适量的地西泮、苯巴比妥钠等镇静药物,可在一定程度上减少了产后子痫的发生。
1.2.3 生命体征监测护理 密切观察孕产妇的生命体征,每30分钟至1小时测体温、脉搏、呼吸和血压1次,待平稳后每6~8小时监测1次。给予持续的心电监测、吸氧,观察患者的意识、膝反射情况。充盈的膀胱不利于子宫收缩,加重出血,产后应尽早排尿。观察导尿管是否通畅,详细记录尿色和尿量。术后血压控制平稳并无自觉症状者,24 h后可拔除尿管,并鼓励产妇饮水并协助排尿,防止粘连感染。病情较重者仍有子痫发作的可能者,可适当延长生命体征的监测。
1.2.4 产后出血护理 较多妊高征产妇产前应用大量解痉、镇静药物,血管扩张,子宫收缩乏力,易发生产后大出血。双胎、羊水过多或者巨大儿也会加大产后出血的可能性,所以在胎儿娩出后快速静脉滴注使子宫收缩,观察伤口敷料是否完整和渗出,子宫收缩及阴道出血量。仔细检查宫颈和外阴有无裂伤,有裂伤者应立即行缝合术,缝合操作务必小心,防止反复缝合所致的血肿和出血。保持会阴部清洁:每天用1∶5 000 高锰酸钾或1∶2 000 新洁尔灭冲洗会阴2~3次,也可用温开水冲洗外阴如有会阴水肿,可用25%硫酸镁溶液外阴湿热敷。产后恶露较多,应勤换会阴垫。
1.2.5 用药护理及观察 解痉:硫酸镁是当前妊高征产妇的首选解痉药[2]。镁离子抑制运动神经轴突末端对乙酰胆碱的释放,神经和肌肉间的兴奋传导减少,骨骼肌松弛,有效控制子痫发作;但是血镁浓度的增加可使全身肌张力减退,重者出现呼吸抑制,心脏骤停。降压:拉贝洛尔、硝苯地平和尼莫地平等,临床较多用到是硝普钠,其可以快速有效地扩张外周血管,因其代谢产物为氰化物,分娩期或产后血压过高,应用其他降压药物效果不佳时方考虑使用,一般用药不超过72 h[3],用药期间监测血压和心率,硝普钠见光分解,遵医嘱12 h 更换药物1次。哺乳期仍禁用血管紧张素转化酶抑制剂(ACEI)和血管紧张素受体阻断剂(ARB)类降压药物,可导致新生儿呼吸窘迫综合征和早发高血压的发生[4]。利尿剂:一般不主张应用,仅用于全身性水肿、急性左心衰竭,血容量过多伴有潜在肺水肿者,常选用呋塞米和甘露醇。
1.2.6 产后子痫的观察和护理 产后子痫多发生于产后24 h~10 d 内,可能原因:产后子宫收缩的加剧,引起血流动力学的改变,加上外界刺激,产妇情绪焦虑恐惧;过度疲劳、手术创伤、伤口疼痛等强烈的刺激可使交感神经兴奋性增高,血中儿茶酚胺类物质骤增,血压升高,应激能力差的产妇突发子痫[5]。文献报道,环境温度和湿度的改变影响平均动脉压,因而当温度、湿度、大气压等气象因素骤变时对子痫的发生有诱发作用[6-7]。护理上应备齐急救设备于药品,重视观察子痫的先兆症状。子痫的急救处理:镇静、解痉、降压、利尿、强心、扩容和纠正酸中毒。护理工作:给氧、禁食水、防止舌咬伤、窒息和吸入性肺炎。缓解期建议孕妇补钙、补充维生素,这样有助于预防先兆子痫的发生。
1.2.7 预防急性左心衰竭 妊高征剖宫产术后发生急性左心衰竭必须引起高度重视。可能原因与患者血管痉挛,外周血管阻力升高,心肌射血阻力增加,心排血量明显下降,处于低排高阻状态;左室功能突然处于高负荷状态,心率代偿性增加,心肌舒张期缩短,心肌有效灌注下降,导致心肌缺血。另外术中输液量过多,速度过快,导致心脏容量负荷增加[8]。纠正病因同时,给予吸氧、强心、利尿,减轻心脏负荷缓解心衰[9]。护理中要严格观察妊高征患者术中、术后输液的速度和输液量,每日不超过1 500 mL,观察生命体征,记录尿量,防止急性左心衰竭。
1.2.8 监测凝血指标 妊娠期血液的高凝状态可保障血管壁的完整性,防止出血;纤维蛋白沉积于子宫壁和胎盘绒毛间是必要的,有助于维持胎盘的完整性。妊娠期高血压存在血液高凝状态,却容易形成血管内微血栓,重症者可出现弥漫性血管内凝血[10]。早发型子痫前期存在明显的凝血功能障碍,抗凝治疗将会成为其治疗的主要措施之一。活化部分凝血酶时间(APTT)检测内源性凝血途径,凝血酶原时间(PT)检测外源性凝血途径,血浆纤维蛋白原定量测定(FIB)反映共同凝血途径中纤维蛋白原转变成纤维蛋白所需的,D-二聚体是纤维蛋白单体交联后再经纤溶酶水解所产生的一种降解产物,是一种特异性很高的纤溶亢进的敏感指标。故通过监测APTT、PT、FIB 和D-二聚体可及时发现产后出血和凝血功能障碍。
1.3 观察指标
观察两组患者的产后血压、并发症发生情况,并对两组患者于护理前后填写焦虑自评量表(SAS)和抑郁自评量表(SDS),比较两组患者的评分情况。SAS 评分标准:评分为50~59分为轻度焦虑,评分为60~69分为中度焦虑,70分以上为重度焦虑。SDS 评分标准:评分为50~59分为轻度抑郁,评分为60~69分为中度抑郁,70分以上为重度抑郁。
1.4 统计学方法
采用SPSS 17.0 软件进行统计学分析,计量资料数据以均数±标准差(±s)表示,采用t检验,计数资料的比较采用 χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 血压情况
产后24 h 内血压监测,观察组54例患者中20例血压≥160/110 mm Hg,占37.04%,血压较产前监测的基线水平增高[收缩压:(19.0±6.7)mm Hg,舒张压(11.0±5.5)mm Hg];>24~48 h 血压监测,12例血压≥160/110 mm Hg,血压较产前基线水平增高[收缩压(11.0±5.7)mm Hg,舒张压(6.0±4.4)mm Hg];48 h后监测所有患者的血压趋于稳定,波动于(135~153)/(85~104)mm Hg 至出院。两组患者产后24 h血压变化无差异(P>0.05),产后>24~48 h 观察组患者的血压明显优于对照组(P<0.05)。见表2。
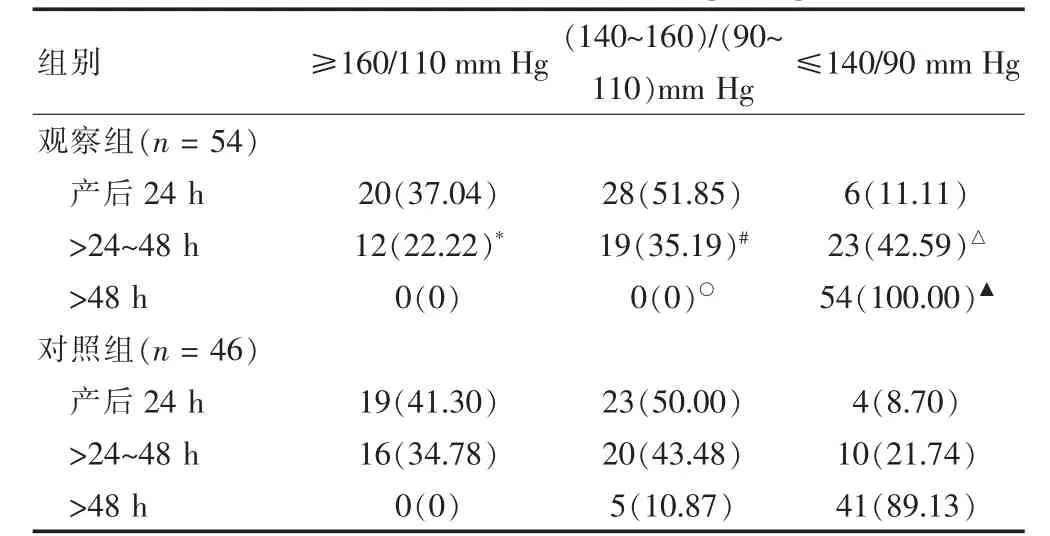
表2 两组患者产后血压的变化[n(%)]
2.2 SAS 和SDS 评分情况
两组患者护理前SAS 和SDS 评分差异无统计学意义(P>0.05),实施护理后,两组评分均有所下降,但观察组SAS 和SDS 评分显著优于对照组(P<0.05)。见表3。
表3 两组患者的SAS和SDS评分比较(分,±s)

表3 两组患者的SAS和SDS评分比较(分,±s)
注:SAS:焦虑自评量表;SDS:抑郁自评量表
组别 例数 SAS评分护理前 护理后SDS 评分护理前 护理后观察组对照组t值P值54 46 62.78 ±4.56 63.28 ±5.11 0.35>0.05 26.33±3.04 51.28±4.82 3.28<0.05 64.55±4.23 63.71±4.85 0.97>0.05 28.26 ±4.64 52.38 ±4.37 2.91<0.05
2.3 产后子痫发生情况
观察组发生先兆子痫4例,占7.41%;子痫2例,占3.70%;对照组发生先兆子痫9例,占19.57%;子痫6例,占13.04%。观察组先兆子痫发生率明显少于对照组(χ2=4.78,P<0.05);子痫发生率比较,观察组患者亦优于对照组(χ2=6.23,P<0.05)。两组患者产后子痫最短发生在产后12 s 左右,最长发生在产后22.5 h,平均发生时间在产后10.3 h。
2.4 其他
观察组产后1 h 发生急性左心衰竭1例(1.85%),对照组发生急性左心衰竭6例(13.04%)。观察组无产后出血患者,对照组发生产后出血5例(10.87%)。观察组急性左心衰竭和产后出血发生率少于对照组,差异有统计学意义(χ2=6.04、4.11,P<0.05)
2.5 预后
两组患者均无孕产妇死亡,治愈率均为100%。住院最长14 d,最短7d,出院后进行门诊及电话随访半年,母婴均健康。
3 讨论
妊高征的发病机制至今不明,多数学者认为原因有:异常滋养层细胞侵入子宫肌层,免疫机制,血管内皮细胞受损,遗传因素和营养缺乏等。流行病学调查研究发现存在以下高位因素者发病风险明显增高,如初产妇、孕妇年龄过小或大于35岁,多胎妊娠、妊高征的家族史等。本病基本的病理生理变化为全身小血管痉挛,全身各系统组织器官血流灌注减少,对母儿造成严重危害。目前,随着妇女保健学的不断深入,建立健全妇女保健三级网取得显著成效,科学合理的产后护理工作对降低妊高征患者产后发生子痫等恶性事件的风险,具有不可或缺的重要作用。
本组研究发现,观察组患者产后采用综合护理措施,在24~48 h 血压明显回落,48 h后54例患者血压全部达标;4例先兆子痫、2例子痫和1例急性左心衰竭患者在积极的抢救治疗后,临床症状趋于平稳,无孕产妇的死亡,随访恢复良好。产后血压恢复优于只采取基础护理的对照组,先兆子痫和子痫的发生率亦低于对照组,护理后观察组患者的SAS 和SDS 评分显著优于对照组,差异均有统计学意义(P<0.05)。研究表明,积极有效的综合护理对于妊高征患者产后血压平稳控制于达标水平起到良好作用,并能够降低产后子痫的发生率,缓解患者的焦虑、抑郁情绪,有利于患者的预后。
总之,严格的产前检查和细致的产后护理工作,对于已经发生妊高征的患者,可以减少和避免严重并发症的发生,提高治愈率,改善预后。
[1]曹苏玲.妊娠高血压综合征42例护理体会[J].中国中医药咨讯,2010,2(31):266.
[2]郑修霞.妇产科护理学[M].4版.北京:人民卫生出版社,2006:101-105.
[3]刘伟,林其德.子宫动脉阻力平分法预测妊高征[J].现代妇科学进展,2004,13(4):26.
[4]National High Blood Pressure Education Program Working Group.Report on high blood pressure in pregnancy[J].Am J Obstet Gynecol,1986,63:1689-1712,.
[5]丁红,王蕴慧,刘颖琳,等.产后子痫的发生及防治对策[J].广东医学,2000,21(10): 856-857.
[6]Neutra R.Meteorological factor and eclampsia[J].Obstet Gynecol Brit,1974,81(11): 823.
[7]杨颖,李国芸,毕冬华.重度子痫前期96例临床特征及并发症分析[J].临床误诊误治,2010,23(2):110-111,112.
[8]乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:92-99.
[9]Robinson S,Inyang V.The nurse practitioner in emergency medicine:valuable but undefined[J].Lancet,1999,354:1319-1320.
[10]Said J,Dekker G.Pre-eclampsiaand thrombophilia[J].Best Pract Res Clin Obstet Gynaecol,2003,17(3):441-458.
