下肢深静脉血栓发病风险的临床等级评估
2013-08-27李俊来高德伟万文博刘小平杰解放军总医院超声科北京100853
李 娟,李俊来,高德伟,万文博,刘小平,唐 杰解放军总医院 超声科,北京 100853
在我国下肢深静脉血栓(lower extremity deep vein thrombosis,LDVT)发病率和确诊率逐年升高。LDVT由多个危险因素交互作用而引发,大部分患者早期没有症状,对患者进行LDVT发病风险的等级评估,及早给予相应的预防及治疗能够有效减少LDVT后遗症及肺栓塞的发生[1]。早在1995年Wells等研究制定了Wells临床评估量表用于对疑似LDVT患者进行评估[2]。随着对LDVT发病风险因素的研究,证实了年龄、肢体活动受限、血栓史、恶性肿瘤、心脏病、肢体损伤、糖尿病、炎症、肾病、外科手术、静脉曲张均为LDVT的高危因素[3-5]。本研究将各高危因素考虑在内建立分级系统,相比Wells表对高危患者的评估更加全面。
资料和方法
1 临床资料 我院2010年10月1日-11月30日疑似下肢深静脉血栓的住院患者677例。男319例,女358例,男女比例1∶1.2;年龄10~94岁,平均52岁;病程12 h~20年。
2 诊断方法 全部病例均进行下肢静脉彩色多普勒超声检查,并由临床确诊。超声采用线阵探头,频率6.0~10.0 MHz,部分肢体肿胀检查髂静脉者用凸阵探头,探头频率2.0~5.0 MHz。检查者取卧位,下肢外展,采取两侧对照,由近及远,多切面扫查,顺序依次为股总静脉、股深静脉、股浅静脉、腘静脉、胫后静脉、肌间静脉、大隐静脉,如果股静脉有病变,再向上逆行检查髂静脉[6]。LDVT超声诊断标准:管腔内实性回声,管腔不能被压瘪;管腔内血流信号充盈缺损,血流频谱失去期相性改变,乏氏反应消失或减弱,挤压远端肢体血流增强或减弱,静脉周围侧支循环形成[7]。
3 LDVT风险因素分析及评分方法 年龄、肢体活动受限、近3年血栓史、恶性肿瘤、心脏病、肢体创伤(软组织损伤、骨折)、糖尿病、感染(炎症)、肾病(急慢性肾炎、肾病综合征)、外科手术、静脉曲张为危险因素,计算各项危险因素OR值。根据流行病学中的OR值<0.3时有强关联,0.3~3.0无明显关联,>0.3时有强关联,>10.0时有极强关联,赋值分别为0、1、2、3分[8]。对每位研究对象的LDVT发病风险进行量化评分,绘制ROC曲线,得到发生和未发生LDVT的最佳分界点,根据分界点划分级别,初步建立一个分级系统。
4 统计学方法 运用SPSS17.0统计分析软件,定量资料用t检验,计数资料用χ2检验和方差分析。P<0.05为差异有统计学意义。

图1 ROC曲线图 曲线下面积为0.757,标准误为0.02, P<0.01,95%可信区间为0.718~0.796Fig.1 ROC curves The area under the curves is 0.757 with SD of 0.02 (P<0.01) and 95% CI: 0.718-0.796
结 果
1 危险因素OR值及其赋值 本组677例研究对象中,通过彩色多普勒超声检查及临床确诊LDVT患者226例,未出现LDVT患者451例。各危险因素的OR值及其赋值,见表1。
2 血栓疑似评分 根据每个血栓发生风险因素的赋值,对每位研究对象评分,计算总分值(表2)。可以看出随着分值的增加发生血栓人数的构成比增加。因此分值越大,发生血栓的可能性也越大。
3 ROC曲线分析 出现及未出现下肢深静脉血栓的最佳分界点为7分(图1),其敏感度为54.04%、特异度为81.63%、阳性预测值为68.14%、阴性预测值为70.95%。
4 LDVT危险程度分级 根据以上结果建立分级系统,1级:≤3分,血栓发生率≤11.98%;2级:4~6分,血栓发生率18.18%~30.65%;3级:7~9分,血栓发生率36.84%~52.08%;4级≥10分,血栓发生率≥57.78%。见表3。

表1 各危险因素的OR值及其赋值Tab.1 OR value of different risk factors
讨 论
下肢深静脉血栓形成是血液在深静脉腔内不正常的凝结,阻塞静脉管腔,导致静脉回流障碍,从而引起相应临床症状的一类疾病,如未得到及时和适当的治疗易发展为血栓形成后综合征(postthrombotic syndrome,PTS),甚至发生肺栓塞(pulmonary embolism,PE)而导致死亡[9]。所以早期预测LDVT,减少LDVT及LDVT后遗症的发生至关重要。
当前国内主要采取Wells临床评估量表和D-二聚体水平检查对患者进行超声检查前的评估[10]。彩色多普勒超声作为LDVT的首选诊断方法,与静脉造影相比更方便临床跟踪观察。有经验的超声医师对LDVT的超声诊断符合率与静脉造影相当[11]。本研究与Wells量表不同的是未将患者的临床表现纳入到研究指标中,考虑到大多数早期下肢深静脉血栓患者无下肢肿胀、疼痛、压痛等显著症状,同时许多患者因骨折、手术、炎症反应、制动等也可引起肢体肿胀和疼痛,这些表现与血栓形成后静脉回流障碍所致下肢肿胀、疼痛容易混淆[12]。单纯将发病的风险因素进行量化分级,能够提高对未出现症状患者预测LDVT的准确性。
本研究在Wells临床评估量表基础上增加了临床常见的危险因素,根据计算和统计学分析,将下肢深静脉血栓发生的危险程度分为四级,每一等级有相应的分值范围和干预措施的建议,便于指导医生下一步的诊疗方案。基层医院可采用本分级系统在做超声检查前对病人进行评估血栓发生的危险性,也可采用本分级系统筛查病例,对低度可疑(≤3分)的患者进行随访,而对高度可疑(≥7分)的病人给予相应的预防及治疗。
本研究为我院两个月的各科住院病例,在样本量上存在一些不足,有待今后进一步收集可靠病例,扩大样本量,更加准确细化下肢深静脉血栓风险因素,增加评分的可靠性。分级系统需要更长期的随访和更大样本量的支持。
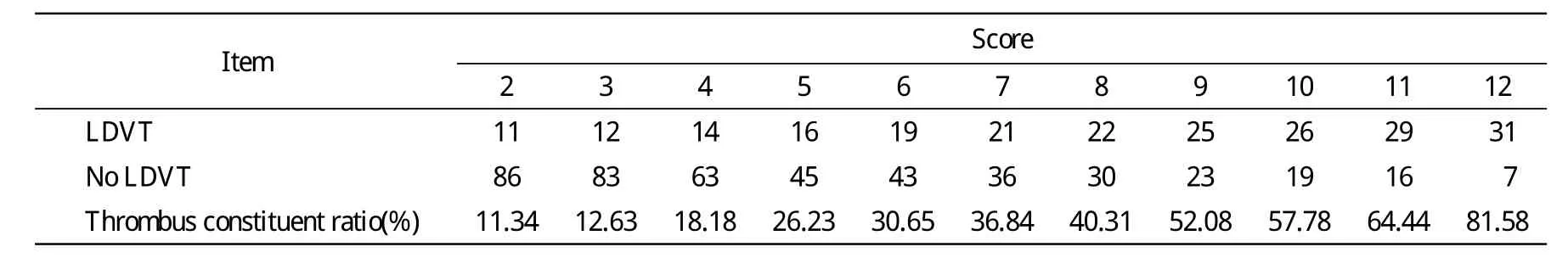
表2 各分值中下肢深静脉血栓发生的构成比Tab.2 Proportion of LDVT with different scores

表3 下肢深静脉血栓发生的危险程度分级及建议Tab.3 Risk grading of LDVT in lower extremity and suggestions
1 Rathbun S. Cardiology patient pages. The Surgeon General’s call to action to prevent deep vein thrombosis and pulmonary embolism[J].Circulation, 2009, 119(15):e480-e482.
2 Wells P, Hirsh J, Anderson D, et al. Accuracy of clinical assessment of deep-vein thrombosis[J]. Lancet, 1995, 345(8961): 1326-1330.
3 Ambid-Lacombe C, Cambou JP, Bataille V, et al. Excellent performances of Wells’ score and of the modified Wells’ score for the diagnosis of proximal or distal deep venous thrombosis in outpatients or inpatients at Toulouse University Hospital: TVP-PREDICT study[J]. J Mal Vasc, 2009, 34(3):211-217.
4 程显声.预防肺栓塞重在加强深静脉血栓形成的防治[J].中华医学杂志,2005,85(40):2866-2869.
5 Geerts WH, Pineo GF, Heit JA, et al. Prevention of venous thromboembolism: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy[J]. Chest, 2004, 126(3 Suppl):338S-400S.
6 李俊来,宋阳光.超声检查在诊断下肢深静脉急性血栓中的应用[J].诊断学理论与实践,2008,7(3):258-262.
7 李俊来,宋阳光,唐杰.提高下肢静脉血栓超声诊断水平的对策[J].中华医学超声杂志:电子版,2009,6(5):802-808.
8 耿贯一.流行病学[M]. 2版.北京:人民卫生出版社,1997:221.
9 汪忠镐,张建,谷涌泉,等.实用血管外科与血管介入治疗学[M].北京:人民军医出版社,2004:320-323.
10 Bernardi E. Extended versus rapid analysis of the leg vein system:a multicenter ultrasound study (the ERASMUS study)--an interim analysis[J]. Pathophysiol Haemost Thromb, 2003, 33(5-6):314-318.
11 刘敬峰, 郭伟, 刘小平, 等. 血浆D-二聚体结合Wells临床评估量表对下肢深静脉血栓形成的诊断价值[J]. 中国康复医学杂志,2006,21(3):231-233.
12 曹晓林,李俊来,刘萃,等.老年患者下肢深静脉血栓的超声诊断价值[J].中华老年心脑血管病杂志,2012,14(1):41-43.
