无创正压通气支持治疗中发生低氧血症的原因及对策
2013-08-05赵晓赟李冠华李月川
赵晓赟,赵 芳,张 力,李冠华,李月川
(天津市胸科医院,天津300051)
近年来,无创正压通气(NPPV)治疗各种病因引起的急、慢性呼吸衰竭和心力衰竭均取得显著效果,能有效改善低氧血症和CO2潴留,改善心脏功能,达到了传统药物和其他疗法所不能及的疗效,其适应证的范围也越来越扩大[1~5]。我们在临床应用NPPV过程中发现,NPPV治疗中发生的最常见的不良事件就是血氧饱和度(SpO2)下降。本研究探讨NPPV支持治疗过程中发生低氧血症的原因及其解决方法。
1 资料与方法
1.1 临床资料 以2008年1月~2012年3月进行NPPV治疗的228例患者为研究对象,均采用Bi-PAP-S或BiPAP-ST模式进行NPPV治疗,其中有61例(26.8%)患者发生了109例次不同程度的SpO2减低事件,男37 例、女24 例,年龄(64.7 ±10.5)岁。病例入组标准:①根据中华医学会呼吸病学分会制定的《无创正压通气临床应用专家共识》,符合NPPV治疗适应证且无NPPV治疗禁忌的患者[6];②采用鼻面罩或口鼻面罩进行NPPV治疗;③采用BiPAP无创呼吸机,S或ST模式进行NPPV治疗;④NPPV引起SpO2下降的标准:应用NPPV后,指脉仪测得的经皮SpO2较应用NPPV前下降至少4%。排除标准:①应用NPPV过程中患者出现恶性心律失常、严重胃肠胀气、消化道出血、气胸或纵隔气肿、脑卒中、意识障碍等病情变化且需要终止无创通气者;②患者及家属因各种原因拒绝配合而终止NPPV治疗者。
1.2 方法 本文采用回顾性分析、病例自身对照的方法,对61例应用NPPV发生109例次SpO2下降的患者进行分析。
2 结果
2.1 NPPV导致低氧血症的病因结构分析 61例SpO2减低患者中51例(83.6%)通过呼吸机参数调节、心理辅导、更换面罩等方法纠正低氧血症;10例(16.4%)通过各种方法都无法纠正低血氧,最终放弃NPPV而选择其他治疗方式,其病因排列依次为肺间质病变、COPD急性呼衰、急性左心衰等。见表1。
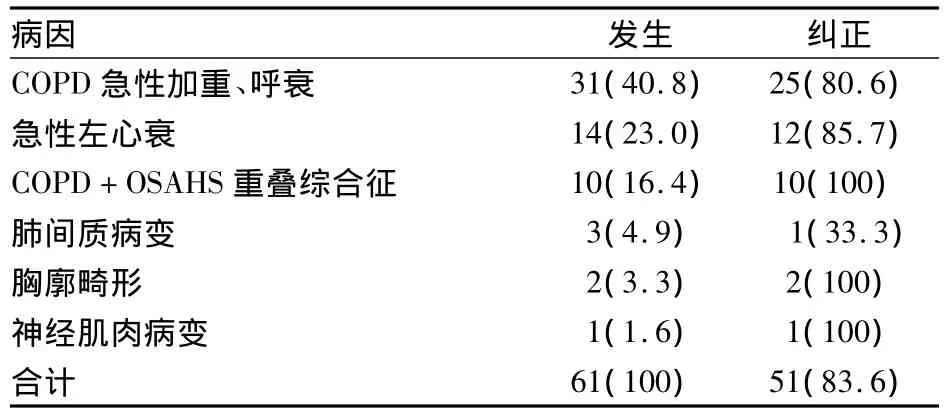
表1 应用NPPV后发生低氧血症的61例患者的病因结构[例(%)]
2.2 导致低氧血症的原因及其解决方法 见表2。
3 讨论

表2 NPPV导致低氧血症的常见原因及处理方法[例(%)]
NPPV作为通气支持的手段之一,其是否有效最终取决于患者病理解剖学特征和病理生理学状态。患者心理或生理上的不耐受、不恰当的通气模式和参数设定等方面的问题都可能会加重病情[7,8]。以往对于昏迷或神志不清的患者,属于应用NPPV的相对禁忌证。我国最新的无创正压通气指南[6,9]提出,因肺性脑病出现意识障碍的患者可在严密观察下短时间应用NPPV,若患者呼衰得到明显改善,神智转清,则可在严密监测下继续NPPV治疗;若患者病情无缓解,不能配合NPPV治疗,甚至在应用NPPV后呼衰加重,则需立即气管插管机械通气。患者因情绪紧张导致配合差甚至人机对抗引起的低氧血症,通过耐心细致的教育、大多数患者可接受NPPV治疗,必要时可酌情使用对呼吸功能影响较小的镇静剂。幽闭恐怖症的患者对于NPPV存在恐惧心理,抗拒这种治疗方式。部分患者可以通过反复的心理指导克服心理障碍,然后循序渐进地先适应面罩、再连接管路和呼吸机,进而逐渐增压辅助通气,逐步接受NPPV治疗。本研究中有43例次的患者因神志或精神因素导致在NPPV时SpO2下降,其中39例次(90.7%)通过严密观察、耐心指导和心理辅导最终接受了NPPV,避免了气管插管。
呼吸道有大量分泌物、痰液过多的患者,属于应用NPPV的相对禁忌证,在应用NPPV时也可以导致SpO2下降,应在充分清除气道分泌物后再行NPPV治疗。而对于分泌物黏稠不易排出的患者,可通过稀化痰液的药物和加大湿化来促进气道分泌物的清除,还可以通过翻身拍背、低频振荡排痰等物理方法来清除气道分泌物,以保持气道通畅,改善通气效果。患者鼻咽部解剖结构异常,如鼻息肉、鼻甲肥大、鼻中隔偏曲等,均会影响经鼻NPPV的通气效果,可以通过更换口鼻面罩、经口腔通气来解决。另外,一部分存在气道高反应性的患者,在NPPV时发生鼻腔黏膜充血水肿,影响经鼻通气治疗,并导致血氧减低。这种情况下,可应用收缩鼻腔黏膜血管、抗炎抗过敏的药物以减轻鼻黏膜充血,改善通气。
呼吸肌过度疲劳的患者呼吸弱且浅表,不利于触发呼吸机,也会导致SpO2下降。我们在临床实践中通过提高触发灵敏度、设置目标潮气量、增加最低吸气时间等呼吸机参数,来增加NPPV的支持力度,缓解患者的呼吸肌疲劳。本研究中,存在呼吸肌过度疲劳的4例NPPV患者通过调节上述参数后,低氧血症均得到了改善。
应用呼吸机过程中要根据血气及时调整参数,注意有些患者PEEPi比较高,可能需要适当提高外源性PEEP,即提高呼气压力,最好能监测PEEPi水平(PEEP=3/4PEEPi),否则也会导致SpO2下降。本研究中有9例次患者通过调节EPAP参数纠正了应用NPPV后出现的低氧血症。但目前大多数无创呼吸机不具备监测PEEPi的功能,我们可以通过尝试性增加EPAP值后SpO2升高来推测这部分患者存在较高的PEEPi而影响通气。
如患者存在房颤、房扑、室性心律失常、预激综合征等导致心输出量减少的心律失常,NPPV治疗前必须纠正心律失常,改善心输出量,否则会导致心输出量进一步下降,SpO2下降。本研究中6例在NPPV时发生心律失常的患者中,窦性心动过速2例、持续房颤2例、房扑1例、频发室早和室早二联律1例,其中4例(66.7%)通过抗心律失常、强心、利尿、扩冠等药物治疗纠正心律失常后,低氧血症得到改善。
对于存在明显弥散功能障碍的这类患者,呼吸衰竭行无创通气治疗效果往往不好。本研究中3例因肺间质病变呼吸衰竭行NPPV治疗的患者中急性间质性肺炎2例、类风湿性肺间质纤维化1例。由于患者存在明显的弥散功能障碍,通过调节无创呼吸机的IPAP、EPAP等参数对呼衰纠正效果不明显,提高吸入氧浓度也仅在一定程度上提高SpO2。
注意NPPV并发症如气胸、纵隔气肿的发生,尤其在较高的通气压力作用下,气胸、纵膈气肿等气压伤并发症的发生率较高。本研究中3例有肺间质病变的患者中2例次(66.7%)发生了纵隔气肿、1例次(33.3%)发生了气胸,这很危险,不但会导致NPPV治疗失败,甚至严重的张力性气胸会引起患者死亡,要及时发现并采取措施,突发SpO2下降的患者要及时进行影像学检查,一旦发生气胸应立即行胸腔闭式引流术,必要时终止NPPV治疗。
观察管道有无破损、面罩是否密闭,要严格检查,防止漏气,尤其是面罩易松动,医护人员要密切注意,选择适合脸形的面罩。此外,NPPV面罩的死腔较大,会引起面罩内呼出气的重复呼吸。本组有1例患者由于体质瘦小,中号口鼻面罩应用后呼吸死腔相对较大,仅通过更换小号面罩后,SpO2就有所升高。
对于在应用NPPV同时需要结合氧疗的患者,氧气在无创通气管路上接入点的位置对吸入氧浓度有一定的影响[10]。另外,通气管路内的压力会对抗氧气输入压力,使得实际输入管路的氧流量低于氧气源预设的输出流量,从而导致患者实际吸入氧浓度低于预设的氧浓度。这种情况下,通过适当提高吸入氧浓度即可满足实际需要。此外,适当的加温湿化对于提高患者对NPPV的耐受性具有极为重要的意义[11]。
总之,作为通气支持的手段之一,NPPV因其操作的简易性和使用的灵活性,在各种原因所致的呼吸衰竭和心力衰竭的临床治疗中,发挥越来越重要的作用。NPPV是否有效,最终取决于患者的病理解剖学特征和病理生理学状态。但由于患者心理及病情原因或者呼吸机操作不当、参数设置不当等原因,很容易出现所谓的NPPV不适应现象,其中以应用NPPV过程中发生低氧血症最为常见。这往往通过严密观察和及时调整参数、更换面罩等方法可得以纠正,而对于通过上述方法仍无法改善的患者,要需当机立断,及时停止NPPV治疗,并予以进一步的适当处理,以免延误病情。
[1]Hess DR,Pang JM,Camargo CA Jr.A survey of the use of noninvasive ventilation in academic emergency departments in the United States[J].Respir Care,2009,54(10):1306-1312.
[2]Bierer GB,Soo Hoo GW.Noninvasive ventilation for acute respiratory failure:a national survey of Veterans Affairs hospitals[J].Respir Care,2009,54(10):1313-1320.
[3]Masip J,Mebazaa A,Filippatos GS.Noninvasive ventilation in acute cardiogenic pulmonary edema[J].N Engl J Med,2008,359(19):2068-2069.
[4]Demoule A,Girou E,Richard JC,et al.Increased use of noninvasive ventilation in French intensive care units[J].Intensive Care Med,2006,32(11):1747-1755.
[5]Garpestad E,Brennan J,Hill NS.Noninvasive ventilation for critical care[J].Chest,2007,132(2):711-720.
[6]中华医学会呼吸病学分会呼吸生理与重症监护学组.无创正压通气临床应用专家共识[J].中华呼吸和结核杂志,2009,32(2):86-98.
[7]陈荣昌.无创正压通气治疗呼吸衰竭中的常见问题和解决方法[J].国外医学:呼吸系统分册,2005,25(12):936-938.
[8]Gursel G,Aydogdu M,Tasyurek S,et al.Factors associated with noninvasive ventilation response in the first day of therapy in patients with hypercapnic respiratory failure[J].Ann Thorac Med,2012,7(2):92-97.
[9]罗群,陈荣昌.解读《无创正压通气临床应用专家共识》[J].中国实用内科杂志,2009,29(11):994-996.
[10]陶菊,秦玉荣.两种吸氧方式在无创通气应用中的比较[J].临床护理杂志,2011,10(4):74-76.
[11]American Association for Respiratory Care,Restrepo RD,Walsh BK.Humidification during invasive and noninvasive mechanical ventilation:2012 [J].Respir Care,2012,57(5):782-788.
