阻塞性睡眠呼吸暂停低通气综合征患者氧化-抗氧化状态及夜间无创通气的干预作用
2013-07-27黄宁侠李鸿昌
黄宁侠 李鸿昌,2 师 琨
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是一种临床常见的慢性睡眠呼吸障碍性疾病。其临床特点是夜间睡眠时反复频繁发生呼吸暂停和(或)低通气,这种呼吸的特点形成了反复低氧-复氧交替出现,类似于缺血-再灌注损伤,可引起儿茶酚胺、肾素血管紧张素、内皮素分泌增加,并可产生大量活性氧(reactive oxygen species,POS),进而导致多系统器官功能损害,严重威胁患者的生命安全[1-8]。但本病的病理生理变化目前尚不完全清除。我们通过观察OSAHS患 者 血 清 8-异 前 列 腺 素 F2α(8-isoprostaglandin F2α,8-iso-PGF2α)、超氧化物歧化酶(superoxide dismutase, SOD)、 丙 二 醛(malondialdehyde,MDA)、总抗氧化能力(total antioxidant apacity,T-AOC)的变化,旨在探讨其氧化-抗氧化状态及无创正压通气对其的干预作用。
资料与方法
一、一般资料
选择2010年10月至2012年10月我院门诊或住院的OSAHS患者34例,(男20例,女14例),年龄42~72岁,平均(53.2±6.7)岁。诊断符合中华医学会呼吸病学分会睡眠呼吸障碍学组制定的《阻塞性睡眠呼吸暂停低通气综合症诊治指南(2011年修订版)》诊断标准[9]。排除单纯鼾症、上气道阻力综合征、肥胖低通气综合征、发作性睡病、不宁腿综合征以及心、肺、脑、肝、肾等重要脏器的器质性病变。对照组30例,男18例,女12例,年龄40~74岁,平均(52.8±6.2)岁,均系体检正常的志愿者,排除OSAHS。两组观察对象均在夜间睡前和次日晨起后,采集空腹静脉血测血清 8-iso-PGF2α、SOD、MDA、T-AOC。睡前采集静脉血后,当晚进行多导睡眠图(polysomnography,PSG)监测,第二日晚开始给予持续无创气道正压通气(noninvasive positive pressure ventilation,NIPPV)治疗,连续治疗3周后重复测晨起空腹血清 8-iso-PGF2α、SOD、MDA、T-AOC。两组均未应用糖皮质激素、维生素E等抗氧化药物。本研究经医院伦理委员会批准,并取得患者的知情同意,符合医学伦理准则。
二、研究方法
1.PSG监测:从晚10时至次日晨7时,用多导睡眠监测仪(RM-60)进行睡眠监测,全程记录心电、脑电、眼动、下颌肌电、口鼻气流、胸腹呼吸运动、SaO2、鼾声、体动、体位、腿动等指标。监测指标为睡眠呼吸暂停低通气指数(apnea hypopnea index,AHI)、平均氧饱和度(mean oxygen saturation,MSaO2)、平均最低氧饱和度(mean minimum oxygen saturation,MMSaO2)、夜间基础与最低氧饱和度之差(difference between basic and minimum SaO2during,△SaO2)。
2.NIPPV治疗:OSAHS患者采用无创通气呼吸机(BiPAP-Vision)进行夜间通气治疗,经面罩双水平正压通气,呼吸机参数设置:压力支持(pressure support ventilation,PSV)+呼气末正压(positive end expiratory pressure,PEEP)通气模式,PSV从 6~8 cmH2O开始,每隔5 min增加2 cmH2O,PEEP从2 cmH2O开始,逐渐增加至患者可以接受的水平,PSV最高压力 <18 cmH2O,PEEP最高压力 <8 cmH2O。治疗时间从晚10点至次日晨7点。
3.血清 8-iso PGF2α、SOD、MDA 和 T-AOC 测定:空腹取静脉血8 ml,置于含10% 二乙胺四乙酸二钠(EDTA-Na2)30 μl抑肽酶 30 μl的抗凝试管中,3000 r/min 4℃ 离心 10 min,分离血清,置于-30℃冻存备测。采用酶联免疫分析法测定8-iso PGF2α,试剂盒购自美国 ADL公司,用酶标仪以450 nm读盘。SOD、MDA、T-AOC采用化学比色法测定,试剂盒由南京建成生物工程研究所提供。
三、统计学方法
结 果
一、2组睡眠监测和睡前氧化、抗氧化指标的比较
与对照组比较,OSAHS 组 AHI、△SaO2、8-isoPGF2α、MDA 显著升高,而 MSaO2、MMSaO2、SOD、T-AOC 显著降低(均 P <0.01),见表1、2。
二、OSAHS组晨起和睡前血清氧化-抗氧化指标的比较
OSAHS患者晨起血清8-isoPGF2α、MDA水平显著高于睡前,SOD、T-AOC水平显著低于睡前(均P <0.01),见表3。
三、OSAHS患者睡眠检测指标与晨起血清氧化-抗氧化指标的相关性分析
AHI、△SaO2与血清 8-isoPGF2α、MDA 显著正相关(分别 r=0.539、0.633 和 0.702、0.657,均 P <0.01),与 SOD、T-AOC 显著负相关 (分别 r=-0.597、- 0.614 和 - 0.672、- 0.688,均 P <0.01);MSaO2、MMSaO2与 8-isoPGF2α、MDA 显著负相关(分别 r= -0.623、-0.605 和 -0.592、-0.560,均 P <0.01),与 SOD、T-AOC 显著正相关(分别 r=0.582、0.705 和 0.681、0.621,均 P <0.01)。
四、OSAHS组NIPPV治疗前后晨起氧化-抗氧化指标的比较
与治疗前晨起比较,NIPPV治疗3周后晨起血清8-isoPGF2α、MDA 水平显著降低,SOD、T-AOC 水平显著升高(均 P <0.01),见表4。
表1 2组睡眠监测指标的比较()
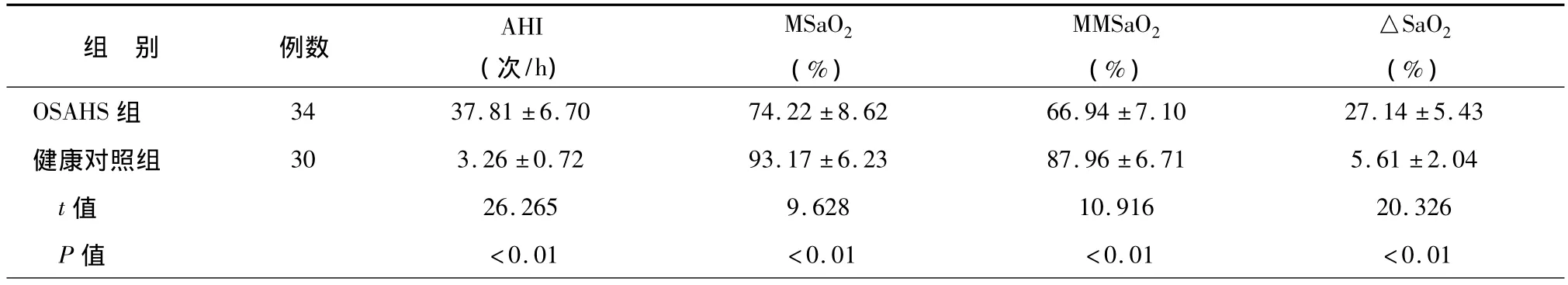
表1 2组睡眠监测指标的比较()
组 别 例数AHI(次/h)MSaO2(%)MMSaO2(%)△SaO2(%)OSAHS 组 34 37.81 ±6.70 74.22 ±8.62 66.94 ±7.10 27.14 ±5.43健康对照组 30 3.26 ±0.72 93.17 ±6.23 87.96 ±6.71 5.61 ±2.04 t值 26.265 9.628 10.916 20.326 P值 <0.01 <0.01 <0.01 <0.01
表2 2组睡前氧化-抗氧化指标的比较()
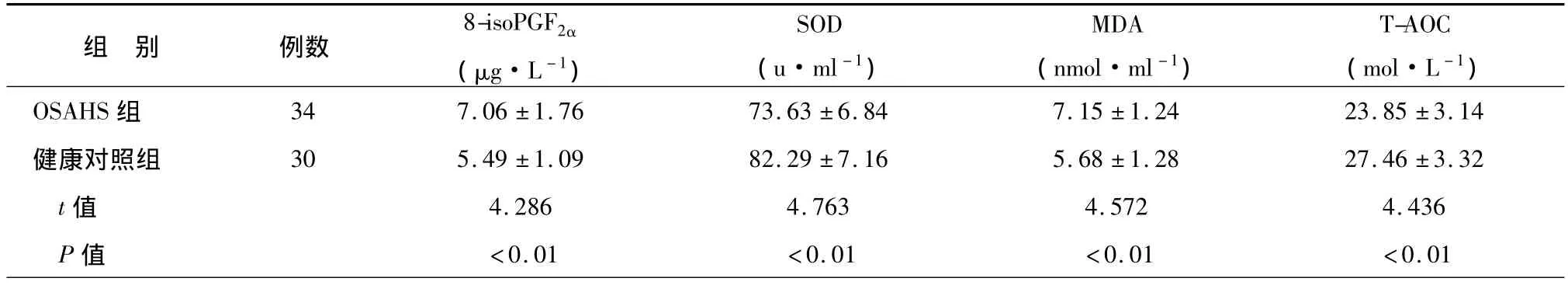
表2 2组睡前氧化-抗氧化指标的比较()
表3 OSAHS组睡前和晨起血清氧化-抗氧化指标的比较()
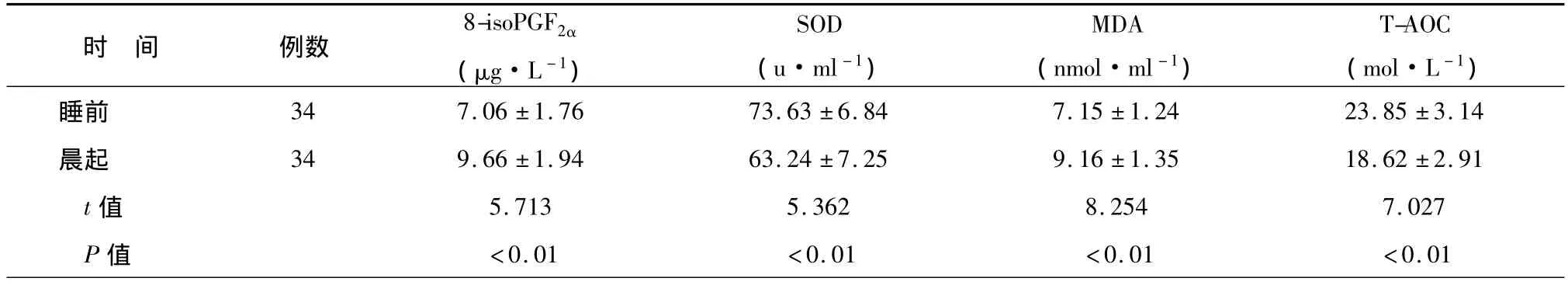
表3 OSAHS组睡前和晨起血清氧化-抗氧化指标的比较()
表4 OSAHS组NIPPV治疗前后晨起血清氧化-抗氧化相关指标的比较()
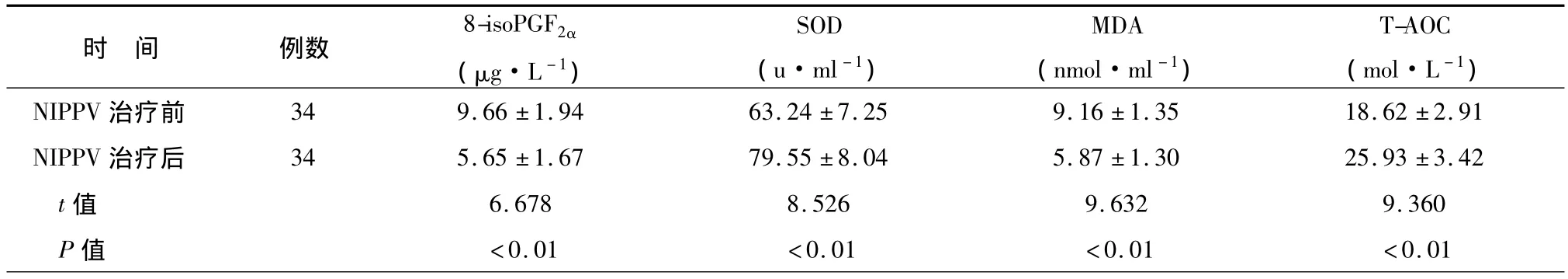
表4 OSAHS组NIPPV治疗前后晨起血清氧化-抗氧化相关指标的比较()
讨 论
机体的氧化能力增强而抗氧化能力减弱,氧化物损伤超过抗氧化系统代偿时,则引起氧化/抗氧化失衡即氧化应激。机体的氧化物主要有活性氧(reactive oxygen species,ROS),它对细胞产生许多毒性作用,通过氧化细胞成分(包括膜磷脂、蛋白、核酸)直接损伤细胞,也可通过诱导炎症基因的表达而间接损伤细胞,参与细胞的炎症反应、组织损伤、细胞凋亡和坏死[10-11]。抗氧化剂包括氧化酶及非氧化酶,前者主要有过氧化氢、SOD、谷胱甘肽过氧化物等,后者主要有谷胱甘肽、维生素E等,这些物质能及时清除过量的氧化剂,当抗氧化物减少将形成和加重氧化应激[12]。
OSAHS的特点是夜间睡眠时反复频繁发生呼吸暂停和(或)低通气,这种呼吸模式的特点是反复的低氧-复氧过程交替出现,当低氧解除后可恢复到常氧水平。这种低氧属于慢性间歇性低氧(chronic intermittent hypoxia,CIH),CIH-复氧发生频率高,低氧程度严重,血氧变化幅度大。病情严重、呼吸暂停时间长的患者,在发生低氧血症的同时还出现高碳酸血症。新近研究表明,OSAHS患者体内存在氧化-抗氧化失衡。Dyugovskaya等[13]报道 OSAHS患者体内ROS水平增高。温燕等[14]报道OSAHS患者睡前血清MDA水平较晨起降低,但仍高于健康组,而谷胱甘肽(glutathione,GSH)较晨起增高,仍低于健康组。Wysocka等[15]报道OSAHS患者血清T-AOC、SOD水平较健康组降低,并与OSAHS的严重程度相关。我们的研究结果显示与健康对照组比较,OSAHS患者睡前血清 8-isoPGF2α、MDA水平显著升高,SOD、T-AOC水平显著降低;晨起血清8-isoPGF2α、MDA 水平显著高于,SOD、T-AOC 水平显著低于睡前;AHI、△SaO2与晨起血清 8-isoPGF2α、MDA显著正相关,与 SOD、T-AOC显著负相关,MSaO2、MMSaO2与 8-isoPGF2α、MDA 显著负相关,与SOD、T-AOC显著正相关。提示OSAHS患者存在持续性氧化应激状态,而这种表现晨起较睡前严重,且随着病情的加重而加重。其主要机制可能是OSAHS患者具有特征性的CIH,其低氧-复氧过程与缺血-再灌注损伤类似。当组织细胞缺氧时,氧自由基(oxygen-derived free radicals,OFR)清除功能降低甚至丧失,生成活性氧增强;组织细胞复氧时,OFR大量生成并与细胞膜的多不饱和脂肪酸结合,发生脂质过氧化作用而生成脂质过氧化物,从而引起氧化应激,导致组织细胞的损伤[16-17]。
OSAHS是由多种原因引起的上气道部分或完全阻塞,睡眠时反复发生呼吸暂停(或)低通气,造成低氧-复氧重复发生,导致氧化应激。我们对本组OSAHS患者采用NIPPV治疗3周后的结果显示,治疗后晨起与治疗前晨起比较,血清8-isoPGF2α、MDA水平显著降低,SOD、T-AOC水平显著升高。提示NIPPV治疗可显著改善OSAHS患者的氧化应激,与Cross等[18]和温燕等[14]的报道结果一致。无创持续气道正压通气是在呼吸过程中通过正压给予上气道提供一个支架,减少上气道阻力,防止睡眠过程中上气道软组织塌陷,有效消除呼吸暂停和低通气,从而纠正低氧血症及其引起的氧化应激[19]。因此,NIPPV是一种治疗OSAHS,改善或消除氧化-抗氧化失衡极为重要的方法。
1 郑 庆,杨 宇.阻塞性睡眠低通气综合征与认知功能障碍及痴呆[J].中国老年学杂志,2008,23(2):108-110.
2 Prebhakar NR.Sleep apnea:an oxidative stress?[J].Am Respir Crit Care Med,2002,175(3):859-860.
3 杨生岳,罗晓红,冯恩志,等.高原地区慢性肺心病急性加重期并阻塞性睡眠呼吸暂停低通气综合症患者的预后危险因素[J].中国危重病急救医学,2010,22(5):271-274.
4 冯恩志,杨生岳,闫自强,等.高原慢性肺心病合并阻塞性睡眠呼吸暂停低通气综合征患者血管内皮功能的变化及其与肺动脉高压的关系[J].临床肺科杂,2011,16(10):1504-1506.
5 杨生岳,冯恩志,闫自强,等.高原地区慢性阻塞性肺疾病合并阻塞性睡眠呼吸暂停低通气综合征患者的随访结果分析[J].中华肺部疾病杂志(电子版):2012,5(1):4-9.
6 李涛平.阻塞性睡眠呼吸暂停低通气综合征与多器官疾病的关系[J].中华肺部疾病杂志(电子版):2011,4(4):1-5.
7 王 蓓.阻塞性睡眠呼吸暂停低通气综合征与扩张性心肌病[J].中华肺部疾病杂志(电子版):2011,4(4):6-8.
8 苏鸿钧,荣润国,欧俊延,等.儿童阻塞性睡眠呼吸暂停低通气综合征与心血管疾病风险[J].中华肺部疾病杂志(电子版):2011,4(4):9-11.
9 中华医学会呼吸病学分会睡眠呼吸障碍学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)[J].中华结核和呼吸杂志,2012,35(1):9-12.
10 Lavie L.Obstructive sleep apnoea syndrome-an oxidative stress disorder[J].Sleep Med Rev,2003,7(1):35-51.
11 Schulman IH,Zhou MS,Raij L.Nitric oxide,angiotensinⅡ,and reactive oxygen species in hypertension and atherogenesis[J].Curr Hypertens Rep,2005,7(1):35-51.
12 冯 欣,平 芬.氧化应激与阻塞性睡眠呼吸暂停低通气综合征的研究进展[J].国际呼吸杂志,2010,30(23):1470-1472.
13 Dyugovskaya L,Lavie P,Lavie L.Increased adhesion molecules expression and production of reactive oxygen species in leukocytes of sleep apnea patients[J].Am J Respir Care Med,2002,165(3):934-939.
14 温 燕,李家树,宋满景,等.阻塞性睡眠呼吸暂停低通气综合征患者体内氧化应激状态分析[J].中国实用医药,2007,22(2):20-22.
15 Wysocka E,Cifta S,Cymerys M,et al.The impact of the sleep syndrome on oxidant-antioxidant balance in the blood of overweght and abese patients[J].J Physiol Pharmacol,2008,59(Suppl,6):761-769.
16 Lavie L.Sleep-disordered breathing and cerebrovascular disease:a mechanistic approach[J].Neurol Clin,2005,23(5):1059-1075.
17 Kin JK,Pedram A,Razandi M,et al.Estrogen prevents cardiomyocyte apoptosisthrough inhibition ofreactive oxygen species and differential regulation of p38 kinase isoforms[J].J Biol Chem,2006,281(10):6760-6767.
18 Cross MD,Mills NL,Al-Abri M,et al.Continuous positive airway pressure improves vascular function in obstructive sleep apnoea/hypopnoea syndrome:a randomised controlled trial[J].Thorax,2008,63(3):578-583.
19 宋志芳.双水平正压通气模式临床应用[J].中华肺部疾病杂志:电子版,2012,5(3):193-199.
