应用BiPAP 无创通气治疗慢性阻塞性肺疾病所致重度呼吸衰竭的临床效果研究
2013-07-26鹿翠香逯九凤刘金丽银翠荣
何 平,鹿翠香,逯九凤,李 佳,刘金丽,银翠荣,王 巍
应用BiPAP 无创通气治疗慢性阻塞性肺疾病(COPD) 引起的呼吸衰竭(简称呼衰) ,已取得肯定疗效,但对于严重呼衰的疗效尚存在争议[1]。本文总结了近3 年来我院呼吸内科应用BiPAP 无创通气治疗COPD 所致重度呼衰的经验,旨在探讨影响疗效的因素。现报道如下。
1 资料与方法
1.1 一般资料 选择2009 年1 月—2011 年11 月我科重症监护室采用BiPAP 无创通气治疗的COPD 所至Ⅱ型呼衰(重度)患者40 例,其中男16 例,女24 例。入院时血气pH 均<7.25,二氧化碳分压(PaCO2) >70mmHg。所有病例有完整的病历和护理记录资料(包括通气模式、通气参数、使用时间、不良反应,使用BiPAP 呼吸机前2h、辅助通气后2 ~4h及12 ~72h 的生命体征和血气变化情况以及最后转归) 。
1.2 方法 所有患者在抗感染、化痰、平喘等常规治疗的基础上,给予百帕呼吸机辅助通气治疗,均采用S/T 模式,呼气压力(EPAP) 为(2 ~5) cmH2O,初始吸气压力(IPAP)为(8 ~24) cmH2O。治疗期间需要关注生命体征、检测血气分析,以便及时发现患者病情变化,避免贻误治疗时机。
2 结果
应有辅助通气后2h、通气后24h、通气结束后1h pH、PaCO2、氧分压(PaO2) 与辅助通气前2h 比较,差异有统计学意义(P <0.05,见表1) 。其中2 例患者因意识障碍加重,自主呼吸不稳定停止无创通气,其余38 例均好转出院。
表1 BiPAP 治疗前、后COPD 呼衰患者动脉血气相关指标的比较(±s)Table 1 Comparison of arterial blood gas index before in the COPD patients with respiratory failure and after BiPAP treatment
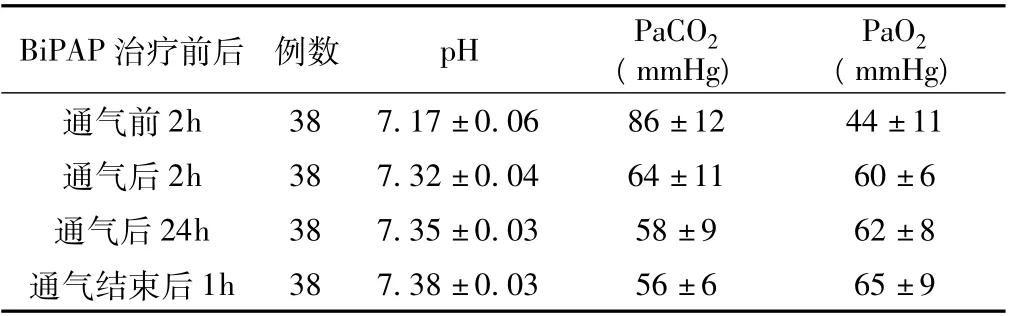
表1 BiPAP 治疗前、后COPD 呼衰患者动脉血气相关指标的比较(±s)Table 1 Comparison of arterial blood gas index before in the COPD patients with respiratory failure and after BiPAP treatment
BiPAP 治疗前后 例数 pH PaCO2(mmHg)PaO2(mmHg)2h 38 7.17 ±0.06 86 ±12 44 ±11通气后2h 38 7.32 ±0.04 64 ±11 60 ±6通气后24h 38 7.35 ±0.03 58 ±9 62 ±8通气结束后通气前1h 38 7.38 ±0.03 56 ±6 65 ±9
3 讨论
随着BiPAP 无创通气技术的应用和临床医生对其疗效认识的增加,BiPAP 无创通气治疗COPD 所至的重度呼衰,取得了一定的临床疗效。英国胸科协会BTS (2002) 建议: 对于重症COPD 急性加重期的患者首选无创通气[2]。Brochard 等[3]进行的多中心随机试验表明无创正压通气(NPPV) 组患者插管率、并发症发生率及住院时间、病死率均较低。本研究也表明了其疗效的确切性,下面仅就几个密切相关的问题作一下讨论。
3.1 适应证的选择 原则上只要有稳定自主呼吸的患者,并且没有NPPV 禁忌证如面部重度损伤、气胸、误吸、上气道阻塞、活动性消化道出血、严重血流动力学不稳定者等,我们都主张及早优先使用BiPAP 无创通气。但我们在临床实际操作管理过程中认识到,真正对临床有帮助的并不是去论证其“适应证”,而是要清楚地认识到这个技术的个体化特点,临床医生应权衡利弊。一般来说,患者有配合机器动作的潜能而又能得到专业的指导和训练,可以通过BiPAP 无创通气改善通气效果[4]。
3.2 正确评估病情 首先正确处理缺氧和二氧化碳潴留。应用BiPAP 通气前应对患者氧合障碍和通气障碍程度做正确判断,明确辅助通气目的[5]。若COPD 急性发作时存在严重低氧,应尽快强化给氧措施,使血氧饱和度(SaO2) 达到88%~90%,必须明确认识到严重缺氧是致命的,与此相比二氧化碳潴留成次要。即使存在严重二氧化碳潴留,不能顾虑呼吸抑制而延误对低氧的纠正,严格低流量给氧的原则并不适用于严重低氧的不稳定状况。在BiPAP 无创通气中,如果过分强调PaO2达到正常水平对机体并无益处,因此只要能保证SaO2达到或接近90%,PaO2达到或接近60mmHg 即可,也不必为达到正常PaO2而促使PaCO2升高。因为BiPAP 呼吸机通常监测功能不完善,吸氧浓度不准确,因此必须要求临床医生密切关注整个治疗过程。相同的机器不同的临床医生指导甚至会产生截然不同的结果。
3.3 选择合适参数 BiPAP 呼吸机是定压型呼吸机,压力设定是其主要参数,可先从低压水平开始逐渐增加至合适的治疗参数,(IPAP-EPAP) 差值的大小直接决定辅助通气的大小。压差越大,潮气量越大,COPD 病变主要为小气道阻塞性病变,采用合适的EPAP 可对抗内源性PEEP,对于缺氧明显的Ⅱ型呼衰,可适当提高EPAP 而改善氧和,但一定要注意与IPAP 同步调节。BiPAP 呼吸机辅助呼吸时需要靠呼气机输出的气流将二氧化碳冲出系统,如果EPAP 设置太低或呼吸频率过快,呼相时间太短时会使系统内二氧化碳不能充分排出,而形成重复呼吸,其结果同肺通气不足。我们在临床实际操作中经常见到应用BiPAP 无创通气初期,设置参数不当时,PaCO2会逐渐上升,此时我们不能武断地认为无创通气无效,应先从设置参数找原因。通气过程中什么压力是安全的呢? 一般说来>30cmH2O 的压力是完全安全的,在此之下,只要患者能耐受,需要多大压力就给多大压力。对于重度呼衰患者调节参数一定要耐心细致,才能取得满意效果。
3.4 临床监测指标 (1) 生命体征: 呼吸次数常反映病情的严重程度、病情的变化以及辅助通气的疗效,合适的参数会使呼吸次数趋于正常。重症患者须注意低血压的出现,心率的改变也可发现通气是否合适,对于意识障碍者,意识改善表明治疗有效。(2) 呼吸运动: BiPAP 通气有效时,辅助呼吸肌运动将明显减少。三凹症消失,胸腹矛盾运动改善,若参数设置得当,呼吸肌疲劳可以改善。(3) 血气监测: 经皮SaO2>90%只能说明患者换气功能较好; 但观察通气情况有无改善,仍需监测PaCO2。虽然血气分析是有创检查,但临床医生通过症状体征无法判断通气过程中易忽视的细节问题。
3.5 BiPAP 无创通气过程中易忽视的细节问题 (1) 注意管道链接的正确性和密闭性,尽量使用舒适面罩,最低限度减少漏气。(2) 注意呼吸道的通畅,既往对于痰量较多患者,多主张无创通气; 但在实际临床工作中,我们发现,对有自主清除痰液能力的患者,也主张先使用无创通气,但须加强抗感染、化痰和帮助排痰治疗。(3) 氧流量的调节,根据监测的SaO2或动脉血氧分压调节吸氧浓度,SaO2达到或接近90%,动脉血氧分压达到或接近60mmHg 即可。除疾病本身因素外,SaO2不能改善主要见于漏气量过大或通气压力过高。(4) 指导患者腹式呼吸,不要强求患者闭嘴,否则会导致呼吸阻力增加和对BiPAP 呼吸机的不耐受性。避免强求患者根据医务人员指令呼吸,否则易人机对抗。若患者经BiPAP 无创通气时须吸氧浓度超过60%或通气量过大时才能改善SaO2,建议停止无创通气改为有创通气。
因本研究为回顾性分析,缺少对照组,虽然BiPAP 无创通气对COPD 所致重度呼衰有效而安全,但仍需前瞻性对照研究来证实。
1 张玉梅,郑亚安,刘桂花. 无创性双水平气道正压机械通气治疗在COPD 合并急性呼吸衰竭的急诊患者中的疗效预测因素[J].中国全科医学,2009,12 (1) : 16.
2 British Thoracic Society Standards of Care Committee. Noninvasive ventilation in acute respiratory failure [J]. Thorax,2002,57: 192-211.
3 Brochard L,Mancebo J,Wyscoki M,et al. Noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease [J]. N Eng J Med,1995,333 (8) : 817-822.
4 肖昭元. 双水平无创正压通气治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭的临床研究[J] . 实用心脑肺血管病杂志,2010,18(11) : 1571.
5 王平. 经鼻面罩双水平气道正压通气治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭疗效观察[J]. 实用心脑肺血管病杂志,2009,17(12) : 1046.
