宫颈癌同步放化疗骨髓抑制的相关因素分析
2013-07-13牛丽满王德华
牛丽满,王德华
(天津医科大学总医院妇产科,天津300052)
宫颈癌是全球妇女中仅次于乳腺癌的第二个最常见的恶性肿瘤。83%的宫颈癌发生在发展中国家,占发展中国家女性肿瘤的15%[1]。1999年由RTOG (Radiation Therapy Oncology Group)、GOG(Gynecologic Oncology Group)、SWOG (South West Oncology Group)进行的5个随机Ⅲ期临床研究[2-6]证实,同步放化疗可以降低宫颈癌局部复发及远处转移率,明显改善患者生存率,使死亡危险下降30%~50%,由此奠定了同步放化疗在宫颈癌综合治疗中的地位。Symonds[7]称它为宫颈癌非手术治疗新的金标准。目前,同步应用以铂类为基础的化疗和放疗已成为初次手术后有不良预后因素(盆腔淋巴结转移、残端阳性、宫旁残留、肿瘤直径>4 cm、脉管瘤栓)者以及局部晚期宫颈癌(locally advanced cervical cancer,LACC)的标准治疗方案[5,8]。2008 年对 18项随机研究的Meta分析显示,同步放化疗的应用将宫颈癌患者5年生存率提高了6%[9]。在其疗效得到肯定的同时,也认识到其不良反应也是明显的。本研究通过回顾性总结同步放化疗的宫颈癌患者在治疗过程中出现的骨髓抑制情况,与患者一般情况、肿瘤临床分期、分型及治疗相关因素进行相关性分析,寻找可能与骨髓抑制发生有关的因素,旨在为减轻或预防同步放化疗患者治疗过程中出现的骨髓抑制提供理论依据。
1 资料与方法
1.1 研究对象 收集天津医科大学总医院妇科2004年12月-2012年3月期间收治的病例资料完整、并接受同步放化疗的宫颈鳞状细胞癌患者99例。所有病例均经病理学检查明确诊断,临床分期由2位主治医师以上有经验的妇科肿瘤医师行双合诊及三合诊检查,按照国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO,1995年修订)分期标准进行分期。行同步放化疗前Karuafsky评分标准>60分,无明显放化疗禁忌,以往未接受过放疗和静脉化疗,既往无肿瘤病史。
1.2 发病情况 99例患者的中位年龄51岁(25~74岁)。所有病例中Ib2期1例,Ⅱa期2例,Ⅱb期40例,Шa期2例,Шb期54例。其中1例Ib2期患者因术中发现宫颈病变致膀胱及输尿管无法与子宫分离,无法行广泛全子宫切除,且盆腔淋巴结无明显增大,仅行双附件切除术,切口愈合良好后予同步放化疗;2例IIa期患者中1例因合并冠心病、房颤及室性早搏,评估手术风险较大行同步放化疗,另1例因左主韧带一致性片状增厚,考虑由炎症引起,不宜手术亦行同步放化疗。
1.3 组织分型 99例患者中,菜花型28例,结节型44例,糜烂型10例,溃疡型17例。
1.4 治疗方法
1.4.1 放射治疗 放射治疗采用15 MV X线外放射治疗联合192Ir高剂量率腔内后装治疗。其中5例患者因病情或经济困难自行放弃放射治疗。25例行四野外放疗联合腔内后装治疗:盆腔四野外放疗200 cGy/次,1 次/d,每周 3 次,总剂量 4400 cGy;在盆腔四野外放疗同时行192Ir高剂量率腔内后装治疗(腔内后装治疗当日不行外照射),每次A点剂量为500 cGy,1 次/d,每周 2 次,总剂量 6000 cGy。69 例行全盆、四野外放疗联合腔内后装治疗:先行全盆外放疗,200 cGy/次,1次/d,每周 5次,全盆外照射剂量达3000~3200 cGy后,再进行盆腔四野外放疗联合腔内后装治疗(方法同上),四野治疗总剂量2200 cGy,腔内后装治疗A点总剂量3000~3500 cGy。放疗期间,每日行阴道冲洗。
1.4.2 同步化疗 99例患者中有11例因病灶较大行同步放化疗前给予双侧子宫动脉灌注化疗,其中9例给予1次,2例给予2次,化疗方案为DDP100 mg,BLM 45 mg。10例因病情或经济困难自行放弃同步化疗,其中5例放疗结束后出院;其余89例患者均完成同步放化疗治疗。化疗药物以DDP为主,每周1次,在放疗间歇进行,其中化疗2个疗程者2例,3个疗程者2例,4个疗程者7例,5个疗程者13例,6个疗程者17例,7个疗程者38例,8个疗程者20例,平均6.3个疗程。化疗方案有:BLM15mg+DDP30mg 36例,DDP25mg/m220例,多西他赛40mg+DDP 40 mg 36例,紫杉醇60 mg+DDP 40 mg 7例。同步放化疗期间每周复查血常规,必要时给予升高白细胞及其他对症处理。
1.5 不良反应 根据肿瘤治疗毒性的评分标准(2000)年对治疗期间骨髓抑制进行分级。
1.6 统计学方法 应用SPSS 16.0软件进行数据处理,骨髓抑制的发生率的比较采用χ2检验。以P<0.05为检验水准。
2 结果
2.1 患者的一般情况(年龄、是否合并内科疾患)与骨髓抑制情况的发生无相关性(P>0.05),见表1~2。

表1 患者年龄与骨髓抑制情况发生的关系Tab 1 The relationship between patients’age and bone marrow suppression happening
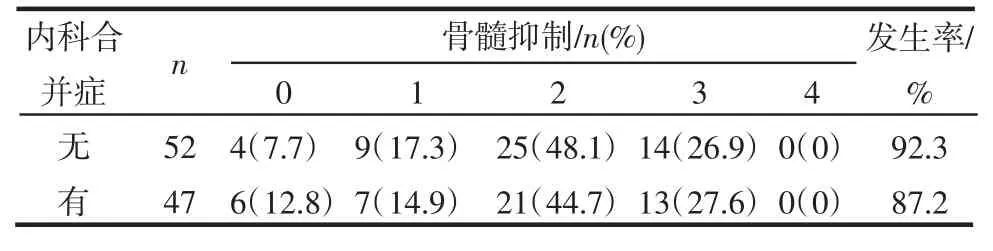
表2 患者是否合并内科疾患与骨髓抑制情况发生的关系Tab 2 The relationship between a merger of the medical conditions and bone marrow suppression happening
2.2 肿瘤临床分期、分型、化疗疗程及双侧子宫动脉灌注化疗疗程数与骨髓抑制情况的发生亦无相关性(P>0.05),见表 3~6。

表3 肿瘤临床分期与骨髓抑制情况发生的关系Tab 3 The relationship between clinical stage of tumor and bone marrow suppression happening

表4 肿瘤临床分型与骨髓抑制情况发生的关系Tab 4 The relationship between clinical type of tumor and bone marrow suppression happening

表5 化疗疗程与骨髓抑制情况发生的关系Tab 5 The relationship between cycles of chemotherapy and bone marrow suppression happening

表6 双侧子宫动脉灌注化疗疗程与骨髓抑制情况发生的关系Tab 6 The relationship between cycles of intra-uterine arterial infusion chemotherapy before concurrent chemoradiotherapy tumor and bone marrow suppression happening
2.3 不同化疗方案的骨髓抑制情况不完全相同(P<0.05),BLM15mg+DDP30~40mg与 DDP25mg/m2,BLM 15 mg+DDP 30~40 mg与紫杉醇60 mg+DDP40 mg骨髓抑制的发生差异具有统计学意义(P<0.05),见表7。
2.4 不同放疗方案的骨髓抑制情况均不相同(P<0.05),见表 8。
2.5 同步放化疗不同持续时间的骨髓抑制情况亦不相同(P<0.01),见表 9。

表7 化疗方案与骨髓抑制情况发生的关系Tab 7 The relationship between chemotherapy programs and bone marrow suppression happening

表8 放疗方案与骨髓抑制情况发生的关系Tab 8 The relationship between radiotherapy programs and bone marrow suppression happening

表9 同步放化疗持续时间与骨髓抑制情况发生的关系Tab 9 The relationship between duration of concurrent chemoradiotherapy and bone marrow suppression happening
3 讨论
放疗和化疗同步治疗即同步放化疗(CCR)又称同期放化疗(CRT),即在放疗(盆腔外照射、腔内近距离照射)的同时应用以铂类为基础的化疗。许多研究证明同步放化疗可以降低宫颈癌局部复发及远处转移率,明显改善患者生存率。其理论基础[10]包括:(1)空间协作:放射治疗控制原发病灶,化学治疗控制转移。(2)增加放射治疗的敏感性:药物增加放射敏感性可能的机制包括增加初始的放射损伤、抑制细胞损伤的修复、细胞周期的再分布、乏氧相关放射抗拒性的逆转以及抑制肿瘤细胞的再分化。(3)对DNA损伤修复的影响:射线对细胞的杀伤表现为DNA的单链或双链断裂,放射损伤的修复形式是亚致死性损伤修复和潜在致死性损伤修复。一些化学治疗药物通过抑制细胞对放射损伤的修复,从而增强射线对细胞的杀伤。(4)细胞动力学的协同作用:不同细胞周期的不同时相对放射线敏感性不同,G2和(或)M期细胞对放射线敏感,而不同化学药物对细胞周期有阻断作用,将细胞周期选择性地阻断在G2和(或)M期将会提高放射治疗的敏感性。然而如同其他治疗一样,仍有一定的病人应用同步放化疗后出现治疗失败,其原因包括原发或继发性化、放疗交叉耐受,综合治疗毒副作用太大从而相应削弱了治疗增益,放疗后瘤床破坏而使其后应用的化疗药物难以到达靶区。
国内外已有众多研究报道同步放化疗治疗宫颈癌的放疗方案或化疗方案以及疗效,而对于宫颈癌同步放化疗的毒副反应的研究有限。放化疗的毒副反应会影响患者的生存质量,以至于影响患者最终的治疗获益。Psyrri等[11]报道,鼻咽癌的同步放化疗在提高肿瘤的局部控制率和患者的总生存率的同时,也显著增加了毒性反应。其急性毒性反应显著高于单纯放疗(84%vs.53%,P<0.001)。Kirwan[12]用Cochrance Collaboration法,收集19组宫颈癌同步放化疗资料,1766例可供分析。结果Ⅰ、Ⅱ级血液学毒副反应,放化疗组较高,有显著性差异;Ⅲ、Ⅳ级毒副反应,放化疗组白细胞减少症增加2倍(OR=2.15,P<0.001),血小板减少症增加 3倍(OR=3.04,P=0.005)。以铂类为基础的同步放化疗治疗宫颈癌的毒副反应主要表现为盆腔放疗对骨髓造血功能的影响,且其可能由于同步化疗而加重[13]。
本研究发现:宫颈癌同步放化疗患者的骨髓抑制的发生率为89.9%(89/99),其中重度骨髓抑制(3~4级)的发生率为27.3%(27/99)。骨髓抑制的发生与患者年龄、是否合并内科疾患、肿瘤临床分期、分型、化疗疗程及双侧子宫动脉灌注化疗疗程无相关性(P>0.05);与放化疗方案及同步放化疗持续时间相关(P<0.05)。因此,放化疗方案和同步放化疗持续时间是宫颈癌同步放化疗患者发生骨髓抑制的高危因素。为减轻或预防同步放化疗患者治疗过程中出现的骨髓抑制,我们今后的研究方向是继续寻找新的放射增敏剂、高效低毒化疗方案与合适的放射治疗联合治疗[14],从而在改善患者生存率的同时,提高同步放化疗患者的生活质量。
本文仅对宫颈癌同步放化疗治疗期间骨髓抑制做了小样本回顾性分析,尚需大样本资料进一步证明其可靠性,关于同步放化疗其他的毒副反应如:放射性直肠炎、放射性膀胱炎及远期毒副反应发生的相关因素亦需通过长期、大样本的资料进一步分析。
[1]Parkin D M,Bray F,Ferlay J,et al.Global cancer statistics,2002[J].CA Cancer J Clin,2005,55( 2):91
[2]Keys H M,Bundy B N,Stehman F B,et al.Cisplatin,radiation,and adjuvant hysterectomy compared with radiation and adjuvant hysterectomyforbulkystageIBcervicalcarcinoma[J].NEnglJMed,1999,340(15):1154
[3]Morris M,Eifel P J,Lu J,et al.Pelvic radiation with concurrent chemotherapy compared with pelvic and para-aortic radiation for high-risk cervical cancer[J].N Engl J Med,1999,340(15):1137
[4]Peters W A 3rd,Liu P Y,Barrett R J 2nd,et al.Concurrent chemotherapy and pelvic radiation therapy compared with pelvic radiation therapy alone as adjuvant therapy after radical surgery in high risk early stage cancer of the cervix[J].J Clin Oncol,2000,18(8):1606
[5]Whitney C W,Sause W,Bundy B N,et al.Randomized comparison of fluorouracil plus cisplatin versus hydroxyurea as an adjunct to radiation therapy in stage IIB-ⅣA carcinoma of the cervix with negative paraaortic lymph nodes:a Gynecologic Oncology Group and Southwest Oncology Group study[J].J Clin Oncol,1999,17(5):1339
[6]Rose P G,Bundy B N,Watkins E B,et al.Concurrent cisplatinbased radiotherapy and chemotherapy for locally advanced cervical cancer[J].N Engl J Med,1999,340(15):1144
[7]Symonds P.Chemoradiation:the new gold standard for non-surgical treatment of cervical cancer[J].Clin Oncol,2002,14:201
[8]田卫红,张延曙,林丽红,等.宫颈癌术前新辅助化疗的临床观察[J].肿瘤基础与临床,2010,23(1):30
[9]Chemoradiotherapy for Cervical Cancer Meta-Analysis Collaboration.Reducing uncertainties about the effects of chemoradiotherapy for cervical cancer:a systematic review and meta-analysis of individual patient data from 18 randomized trials[J].J Clin Oncol,2008,26(35):5802
[10]徐向英,曲雅勤.肿瘤放射治疗学[M].第2版.北京:人民卫生出版社,2010:116-117
[11]Psyrri A,Kwong M,DiStasio S,et al.Cisplatin,fluorouracil,and leucovorin induction chemotherapy followed by concurrent cisplatin chemoradiotherapy for organ preservation and cure in patients with advanced head and neck cancer:long-term follow-up[J].J Clin Oncol,2004,22(15):3061
[12]Kirwan J M,Symonds P,Green J A,et al.A systemic review of acute and late toxicity of concomitant chemoradiation for cervical cancer[J].Radiother Oncol,2003,68:217
[13]胡群超.宫颈癌同步放化疗研究现状[J].肿瘤基础与临床,2011,24(5):454
[14]楼洪坤.关注宫颈癌的同步放化疗[J].肿瘤学杂志,2006,12(5):362
