颈椎手术后出现吞咽困难的相关因素分析
2013-07-05陶晓晖张贵林
陶晓晖,田 伟,刘 波,李 勤,张贵林
(北京大学第四临床医学院北京积水潭医院,北京100035)
颈椎手术后吞咽困难发生率为4% ~71%[1~18],但除食管瘘等特殊并发症外,极严重的吞咽障碍少见。有研究认为,颈椎手术后出现短期或长期吞咽困难的潜在危险因素包括手术节段过多[1~6]、性别[1~5]、手术位置过高[2~5]、术中对食管的牵 拉[3,5,7,8]、置 入 物 对 食 管 的 挤 压[1,6,8,9]、年龄[2,9~12]、食管插管[4,12]、手术时间延长[5,7]、喉返神经损伤[6,8,10,12]、二次翻修手术及大量失血[2,13]、术中食管损伤[6,8,10,14]、术后软组织肿胀[3,6,8,15]等。本研究对颈椎前路及后路手术后出现吞咽困难的相关因素进行分析。
1 资料与方法
1.1 临床资料 选择2007年6月~2010年5月在北京积水潭医院行颈椎手术患者354例,其中行颈椎前路减压内固定植骨融合术(ACDFP)172例(AC组),行颈椎后路双开门棘突纵割式椎管扩大、人工骨桥成型术(改良黑川术)182例(PC组)。两组随访12~48个月,平均28个月。排除无法完整参加至少1 a术后随访、无法完成吞咽困难评估问卷、无法准确回忆术后真实情况、术前即出现吞咽困难症状者。
1.2 方法
1.2.1 调查方法 通过电话或面对面的随访形式完成调查问卷,了解患者术后当天及1、3、6、12个月后是否存在吞咽困难及严重程度等。采用国际通用的Bazaz分级系统来划分术后吞咽困难的程度:无为吞咽液体及固体食物均无困难;轻度为吞咽液体食物无困难,固体食物偶尔困难;中度为吞咽液体食物无或偶尔困难,固体食物易困难(仅对特定食物);重度为吞咽液体食物容易或频繁困难,固体食物困难(对大多数食物)。
1.2.2 统计学方法 采用SPSS17.0统计软件。采用单因素分析年龄、性别、BMI、翻修手术比例、手术时间、出血量与吞咽困难发生的关系,计数资料采用χ2检验,计量资料采用单样本t检验;采用二元Logistic回归模型,将“是”或“否”发生吞咽困难症状作为因变量,将患者的性别、年龄、BMI、手术时间、出血量、手术方式(前/后路)、翻修手术比例、手术包含节段数目、最高手术节段等作为自变量,分析术后吞咽困难与影响因素的关系。P≤0.05为差异有统计学意义(双尾检验)。
2 结果
2.1 两组临床资料比较 AC组男118例、女54例,年龄 18~72(48.8±13.1)岁,翻修手术比例4.65%,BMI为 24.4 ±3.4,手术时间(153 ±68)min,出血量(163±51)mL;PC组男137例、女45例,年龄 25~76(55.9±10.9)岁,翻修手术比例3.85%,BMI为 25.8 ±3.5,手术时间(130 ±44)min,出血量(443 ±87)mL;两组年龄、BMI、手术时间、出血量比较,P 均 <0.01。
2.2 两组不同时点吞咽困难发生情况比较 两组不同时点不同程度吞咽困难发生率比较,P均>0.05。见表1。
2.3 吞咽困难发生相关因素分析结果 单因素分析结果显示,两组吞咽困难发生均与年龄、性别、BMI、翻修手术比例、手术时间、出血量无关,P均>0.05。二元Logistic回归分析结果显示,性别、年龄、BMI、手术方式(AC或PC)、手术节段数目、最高手术节段水平、翻修手术比例、手术时间、出血量等均不影响颈椎术后吞咽困难的发生,P均>0.05。见表2。
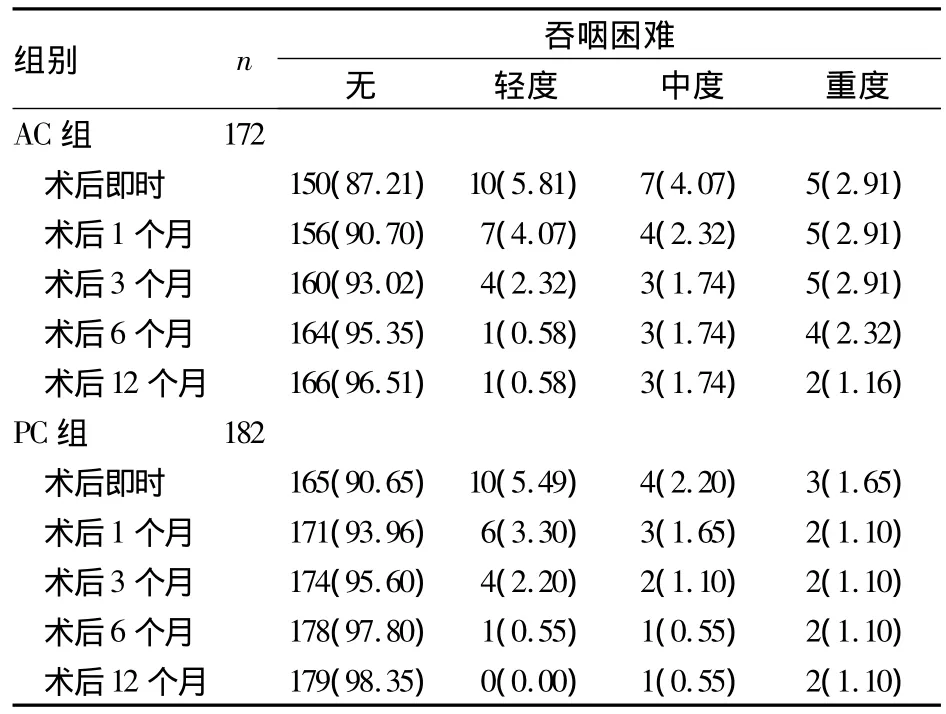
表1 两组不同时点吞咽困难发生情况比较[例(%)]
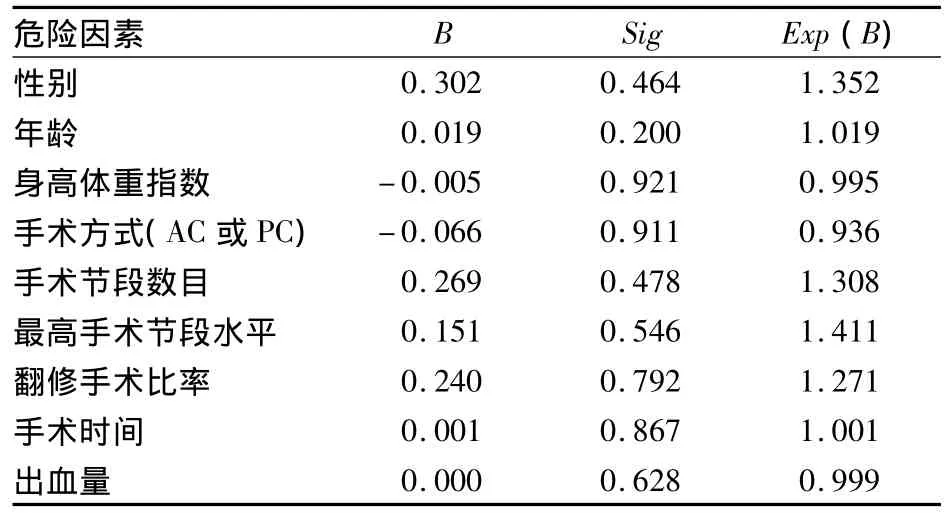
表2 颈椎手术后吞咽困难的二元Logistic回归分析结果
3 讨论
许多学者认为,颈椎手术后患者都会有不同程度吞咽困难感受[1],具体发生率与纳入标准、方案设计、统计方法等均有密切联系。目前,公认吞咽障碍常发生于术后早期,部分出院后发生,个别报道术后30 d才出现。大多数患者吞咽障碍程度较轻,且持续时间不超过1周,小部分患者出现永久性吞咽功能障碍。但是,该并发症并不直接影响患者对于手术效果的满意度评价。本研究结果显示,两组各时点吞咽困难发生率差异均无统计学意义。因此,我们认为手术方式及入路不是术后发生吞咽障碍的主要影响因素。并且,大多数患者吞咽困难症状持续时间不超过3个月,且程度多为轻至中度,仅有1.1%的患者术后12个月仍存在重度吞咽功能障碍。
吞咽过程的任意一个阶段如果受到颈椎手术的影响,都会出现术后吞咽困难症状。尽管学界对颈椎前路术后吞咽困难已研究多年,但目前尚未得到学术界广泛认可的病理生理机制。Michael等[8]认为,颈椎前路手术能够影响吞咽过程四阶段中咽喉期的后两个部分,从而导致术后吞咽障碍的发生;另外,咽喉大部分肌肉都由迷走神经和舌下神经支配,如果术中操作不当或过度牵拉损伤上述神经,也会影响患者术后短期内的吞咽功能。对于颈椎后路手术后吞咽困难的发生,目前还没有学者进行过系统研究。Miyata等[16~18]报道,在颈椎后路枕颈融合术后的病例中,如果颈椎过度后凸可导致食管、气管的横截面积变小,进而术后发生严重吞咽困难甚至呼吸困难。
本研究结果显示,性别、年龄、BMI、手术时间、出血量、手术方式(前/后路)、初次手术比例(翻修比例)、手术包含节段数目、最高手术节段水平等与术后吞咽障碍均无直接关联,但不能除外它们作为混杂因素对结果产生影响。显而易见,我们的结论与此前的很多研究结果并不相同。相较于其他研究,本研究样本量更大、设计更严谨,且选取了颈椎后路手术患者作为对照,所以本研究结论具有更高的参考价值。从总体设计来看,本研究作为回顾性研究有其局限性,对于患者吞咽障碍的评估过于依赖患者的主观体验(吞咽困难症状在更大程度上是一种个人的主观体验,对于相类似的神经肌肉功能变化,许多人在主观上的感受和体验可能不完全相同,这也给研究增加了主观的不确定性),大多数出现术后吞咽困难的患者并未及时行钡餐造影或纤维喉镜评估吞咽过程,耽误了进一步深入研究的时机。未来我们将安排规模更大的前瞻性临床研究,以得到更加准确的依据和结论,进一步优化和改进临床手术的方式方法,降低术后并发症的风险。
[1]Bazaz R,Lee MJ,Yoo JU.Incidence of dysphagia after anterior cervical spine surgery:a prospective study[J].Spine(Phila Pa 1976),2002,27(22):2453-2458.
[2]Shamji MF,Cook C,Pietrobon R,et al.Impact of surgical approach on complications and resource utilization of cervical spine fusion:a nationwide perspective to the surgical treatment of diffuse cervical spondylosis[J].Spine J,2009,9(1):31-38.
[3]Urrutia J,Bono CM.Long-term results of surgical treatment of dysphagia secondary to cervical diffuse idiopathic skeletal hyperostosis[J].Spine J,2009,9(9):e13-17.
[4]Chin KR,Eiszner JR,Adams SB Jr.Role of plate thickness as a cause of dysphagia after anterior cervical fusion[J].Spine(Phila Pa 1976),2007,32(23):2585-2590.
[5]Fountas KN,Kapsalaki EZ,Nikolakakos LG,et al.Anterior cervical discectomy and fusion associated complications[J].Spine(Phila Pa 1976),2007,32(21):2310-2317.
[6]Lee MJ,Bazaz R,Furey CG,et al.Risk factors for dysphagia after anterior cervical spine surgery:a two-year prospective cohort study[J].Spine J,2007,7(2):141-147.
[7]Riley LH 3rd,Vaccaro AR,Dettori JR.Postoperative Dysphagia in Anterior Cervical Spine Surgery[J].Spine(Phila Pa 1976),2010,35(9 Suppl):S76-85.
[8]Michael M,Johns III,Thomas E.Dysphagia following anterior cervical spine surgery[J].Semin Spine Surg,2004,10(1):274-278.
[9]Fengbin Y,Xinwei W,Haisong Y,et al.Gliatis.Dysphagia after anterior cervical discectomy and fusion:a prospective study comparing two anterior surgical approaches[J].Eur Spine J,2013,22(5):1147-1151.
[10]Koakutsu T,Morozumi N,Ishii Y,et al.Anterior decompression and fusion versus laminoplasty for cervical myelopathy caused by soft disc herniation:a prospective multicenter study[J].J Orthop Sci,2010,15(1):71-78.
[11]Siska PA,Ponnappan RK,Hohl JB,et al.Dysphagia after anterior cervical spine surgery:a prospective study using the swallowingquality of life questionnaire and analysis of patient comorbidities[J].Spine(Phila Pa 1976),2011,36(17):1387-1391.
[12]Patel NP,Wolcott WP,Johnson JP,et al.Esophageal injury associated with anterior cervical spine surgery[J].Surg Neurol,2008,69(1):20-24.
[13]Shields LB,Raque GH,Glassman SD,et al.Adverse effects associated with high-dose recombinant human bone morphogenetic protein-2 use in anterior cervical spine fusion[J].Spine(Phila Pa 1976),2006,31(5):542-547.
[14]Nitin N.Bhatia,MD.Long-term outcomes and complications following anterior and posterior cervical spine surgery[J].Semin Spine Surg,2009,21(1):177-184.
[15]Rihn JA,Kane J,Albert TJ,et al.What is the incidence and severity of dysphagia after anterior cervical surgery[J].Clin Orthop Relat Res,2011,469(3):658-665.
[16]Miyata M,Neo M,Fujibayashi S,et al.O-C2 angle as a predictor of dyspnea and/or dysphagia after occipitocervical fusion[J].Spine(Phila Pa 1976),2009,34(2):184-188.
[17]Ota M,Neo M,Aoyama T,et al.Impact of the O-C2 angle on the oropharyngeal space in normal patients[J].Spine(Phila Pa1976),2011,36(11):E720-726.
[18]Yoshida M,Neo M,Fujibayashi S,et al.Upper-airway obstruction after short posterior occipitocervical fusion in a exed position[J].Spine(Phila Pa 1976),2007,32(8):E267-70.
