血液透析医院感染危险因素分析与护理干预措施
2013-05-16王娟刘君杨燕
王娟刘君杨燕
(广西医科大学第一附属医院血液净化部,南宁市 530021)
血液透析室是医院非常重要的科室,是治疗终末期肾病患者的主要方法,然而对于大多数终末期肾病患者需要进行长期血液透析。感染是长期血液透析患者常见的并发症之一,严重降低了患者的生活质量和生存率,越来越多的文献报道感染是导致维持性终末期肾衰竭透析患者死亡的主要原因[1]。因此在患者进行血液透析时,加强护理干预,降低血液透析室感染率显得十分必要。现将本院的血液透析医院感染患者的临床资料进行分析,分析本院血液透析病房医院感染现状及其危险因素,制定有效的护理干预措施。
1 资料与方法
1.1 一般资料 选择2001年1月至2010年1月在本院血液透析中心进行血液透析的845例患者,其中慢性肾炎438例、糖尿病肾病267例、高血压肾动脉硬化121例、狼疮性肾病19例,其中男489例,女356例,年龄18~81岁,透析时间1~15年,每周透析2~3次,参照《医院感染诊断标准》判断是否感染。将患者分为两组,感染组232例,非感染组613例。
1.2 调查方法 本院设置调查小组,通过制定详细的目标监测方案,即依据卫生部2001年颁发的《医院感染诊断标准》对入院血液透析发生医院感染患者进行准确判断,由监测医生填写《医院感染病例调查表》,对患者的性别、年龄、入院时间、入院诊断、出院时间、出院诊断、预后等病历资料及实验室化验结果进行总结分析。
1.3 观察指标 观察发生血液透析的医院感染患者的性别、年龄、发生率、发生部位、透析年限、使用抗菌药时间、留置尿管时间、留置中心静脉导管时间、是否使用激素等一般临床资料,以及检测两组患者的血肌酐、血红蛋白、血白蛋白、C反应蛋白等实验室指标。
1.4 统计学方法 使用SPSS17.0软件对医疗数据进行统计分析,计量资料用MEAN±S,计量资料两组之间进行t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 医院感染的发生率、发生部位及构成比 本研究中845例血液透析患者共发生232例医院感染,发生率为27.4%;其中呼吸道感染88例,构成比为37.9%;血管通路感染63例,构成比为27.2%;尿道感染46例,构成比为19.8%;消化道感染29例,构成比为12.5%;其他感染6例,构成比为2.6%。
2.2 性别、年龄特征比较 感染组患者在性别方面上与非感染组比较差异无统计学意义,发生感染的患者年龄显著大于非感染组患者(P<0.05)。见表1。
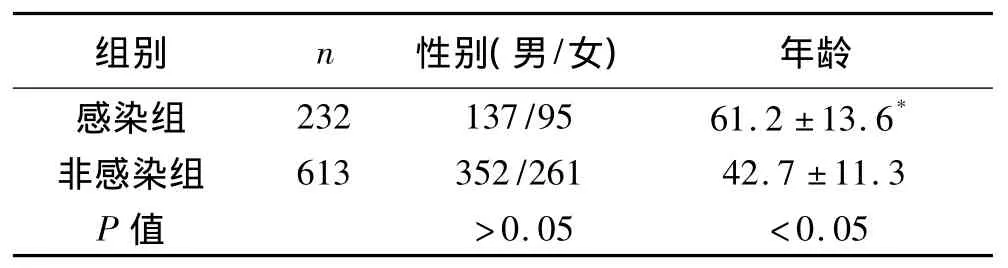
表1 两组患者的临床特点比较
2.3 医院感染的危险因素分析 透析时间、使用抗菌药时间、留置尿管时间、留置中心静脉导管时间、使用激素等因素均会加大血液透析医院感染的发生率(P<0.05)。见表2。
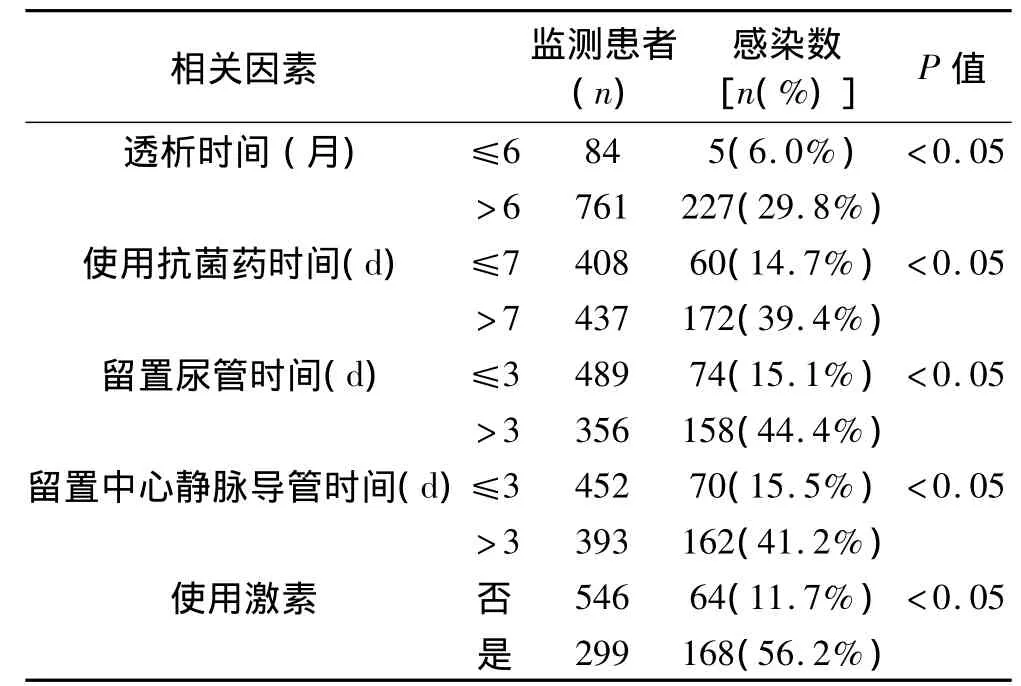
表2 血液透析医院感染的危险因素分析
2.4 医院感染与原发性病的关系 438例慢性肾炎患者中感染68例,感染率为15.5%;267例糖尿病肾病者中感染143例,感染率为53.4%;121例高血压肾动脉硬化者中感染20例,感染率为16.5%;19例狼疮性肾病者中感染1例,感染率为5.2%。
2.5 实验室检查结果比较 感染组患者的血肌酐、C反应蛋白显著高于非感染组(P<0.05),但血红蛋白、血白蛋白却显著低于非感染组(P<0.05)。见表3。

表3 两组患者的实验室检查结果比较
3 讨 论
3.1 血液透析患者医院感染危险因素分析 血液透析对于挽救终末期肾病患者的生命具有重要的临床应用价值。随着血液透析的广泛应用,血液透析患者由于长期透析导致淋巴细胞和粒细胞功能受损,伴随慢性贫血、抵抗力和免疫力较差,容易发生感染[2]。因此血液透析室成为医院感染的高危科室,血液透析患者并发感染也成为近年来肾内科的研究热点。因此找到血液透析患者并发感染的危险因素对于提高患者的生命质量有重要临床意义。本研究发现,年龄、透析时间、使用抗菌药时间、留置尿管时间、留置中心静脉导管时间、使用激素、血肌酐、C反应蛋白、血红蛋白、血白蛋白等指标是导致血液透析患者医院感染的重要危险因素。年龄较大的血液透析患者容易发生感染,可能是由于机体防御功能下降,从而增加感染的易感性[3]。而透析时间的延长也会增加交叉感染的可能,留置尿管时间和留置中心静脉导管时间越长,导管中易发生纤维蛋白鞘包裹,导管周围微生物滋生,导管的定植率增加,动静脉插管相关感染发生率也会随之增加[4]。长期大剂量抗菌药物的使用会发生多药耐药菌感染,严重者可危及患者的生命。患者在血液透析过程中会激活补体及多形核白细胞、单核细胞或淋巴细胞等血细胞,最终导致这些血细胞功能发生障碍,免疫力下降,加上患者营养不良,容易造成血红蛋白、血白蛋白降低,透析不够充分会导致血肌酐上升;C反应蛋白是一种应激蛋白,长期的透析应激加上感染引起的机体功能的改变,因此极易增加C反应蛋白水平。另外,药物影响、过度补铁治疗贫血、频繁输血等也会增加感染的机会。血液透析患者的医院感染主要为呼吸道感染,可能是与患者自身存在肺水肿和尿毒症肺损害、透析不够充分、体质变弱、长期卧床、不易咳痰等有关。频繁穿刺和插管、建立体外循环也容易使病原微生物从皮肤穿刺点进入体内而引起血管通路感染。血液透析患者的尿量减少,不易排除膀胱、尿道的细菌,导致细菌繁殖而发生尿路感染。
3.2 针对性的护理干预措施 通过分析血液透析患者医院感染的危险因素,我们应制定有效的护理干预措施:①加强环境管理和合理设置透析室的布局,分清清洁区、半污染区、污染区并予标志标明,分别将血液净化区、治疗室、处理室、办公室分开。较差的透析室环境卫生也是引起院内感染的重要原因,因此术前护理人员应及时进行紫外线循环风和紫外线灯消毒处理,保持室内空气流通,每次透析结束后要及时更换床单、被套、枕套,透析机表面应用消毒液擦拭消毒。②严格无菌透析操作,穿刺部位和穿刺物都应严格消毒,在穿刺过程中,护理人员应配合临床医生保持穿刺点和导管口的清洁干燥,可选用绳梯式穿刺法。③加强饮食护理,应鼓励和引导患者多服用如鸡蛋、鱼、牛奶、瘦肉等富含优质蛋白的食物,另外还需要补充适量的维生素、钙、促红细胞生成素。④由于大多数患者是长期透析,导致自卑、焦虑等负面情绪,因此护理人员应首先与患者建立良好的医患关系,同时密切关注患者的心理负担、家庭因素等不良刺激,以及治疗的依从性等多种因素,积极引导患者认识到透析的重要性,增强患者的药物依从性,并根据患者的病因、病理、危险因素等综合考虑,坚持服药,制定出具有针对性和科学性的药物治疗方案,使患者以积极的心理状态和行为方式配合治疗和护理。⑤通过口头交流和视频等方式向患者讲解血液透析的理论知识,引导患者了解内瘘穿刺点的修护和静脉置管的局部护理,多注意休息,并注意口腔、会阴等部位的个人卫生,提高自我保护能力。⑥对于抗生素的应用,护理人员应严格按医嘱执行抗生素的给药时间和间隔时间,避免过度服用抗菌药物,保证药物在体内充分发挥疗效。
综上所述,临床上应实时监测血液透析患者的透析时间、使用抗菌药时间、留置尿管时间、留置中心静脉导管时间、使用激素、血肌酐、C反应蛋白、血红蛋白、血白蛋白等临床指标,严格血液透析室的管理,并采取针对性的护理措施,对于改善血液透析患者并发感染的预后有重要意义。
[1]刘立春,张 梅,吴汉利,等.血液透析患者生存质量调查及危险因素研究[J].中华行为医学与脑科学杂志,2011,20(11):1029-1031.
[2]何爱贞,许秀瑶.医院血透感染风险因素分析与护理管理对策[J].中国初级卫生保健,2012,26(2):99-100.
[3]黄晓岭,刘德秋,郑玉婷.维持性血液透析患者医院感染的预防与控制[J].中华医院感染学杂志,2010,20(17):2601.
[4]谷晓兰,潘 宜,陈文君,等.血液透析患者中心静脉导管感染因素分析与对策[J].中华医院感染学杂志,2010,20(23):3663-3664.
[5]吴 亿.血液透析患者颈内静脉留置导管院内感染的预防[J].护士进修杂志,2007,22(15):1435-1436.
