小剂量糖皮质激素治疗ⅢA型前列腺炎的临床疗效观察
2013-04-21傅长德伍伯聪黄志扬辛明华林俊雄郑志雄赖晋晋
傅长德,伍伯聪,辛 军,黄志扬,辛明华,林俊雄,郑志雄,赖晋晋
前列腺炎是成年男性常见疾病,约有50%的男性在一生中的某个时期会受到前列腺炎的影响[1],在亚洲20~70岁男性中前列腺炎的患病率为2.7%~8.7%[2]。Ⅲ型前列腺炎即慢性前列腺炎/慢性骨盆疼痛综合征(chronic prostatitis/chronic pelvic pain syndrome,CP/CPPS)是最常见的类型,根据前列腺液/精液/第三杯尿常规检验结果,其又可分为ⅢA型(炎症性CPPS)和ⅢB型(非炎症性CPPS)[3]。

表2 两组患者治疗效果比较〔n(%)〕
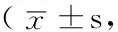
表3 两组患者治疗前后NIH-CPSI比较分)
注:NIH-CPSI=美国国立卫生研究院慢性前列腺炎症状指数,PS=疼痛不适评分,USS=排尿症状评分,QLS=生活质量评分
ⅢA型前列腺炎临床治疗效果不理想,病程易反复迁延,对患者的生活质量造成严重影响[4]。本研究对我院门诊确诊的ⅢA型前列腺炎患者运用小剂量糖皮质激素联合治疗,疗效显著,现报道如下。
1 资料与方法
1.1 临床资料 选取2010年10月—2013年2月福建医科大学附属泉州第一医院收治的ⅢA型前列腺炎患者188例为研究对象,年龄17~51岁。诊断标准:(1)临床症状:会阴、阴茎、肛周部、尿道、耻骨部或腰骶部等部位疼痛,尿频、尿急、尿痛,夜尿次数增多等,美国国立卫生研究院慢性前列腺炎症状指数(NIH-CPSI)[5]>10分;(2)实验室检查:前列腺液白细胞计数(WBC)>10个/HP,前列腺液细菌培养阴性,尿常规检查正常。同时需排除膀胱肿瘤、间质性膀胱炎、神经源性膀胱、前列腺增生、前列腺癌、泌尿系统感染、尿道狭窄、结石、泌尿系统和生殖系统结核等。该研究获医院伦理委员会批准,患者均签署治疗同意书。
1.2 方法 采用随机数字表法将患者随机分为对照组94例和试验组94例,两组患者的年龄、体质量、病程比较,差异无统计学意义(P>0.05,见表1),具有可比性。对照组口服环丙沙星0.5 g,2次/d,坦索罗辛0.2 mg,1次/d,共4周;试验组在此基础上加用甲基泼尼松龙,第1~2周用量4 mg,2次/d,第3~4周用量2 mg,2次/d,共4周。治疗中均予以健康教育、心理辅导,戒酒、忌辛辣刺激食物,避免久坐、憋尿等。观察两组治疗效果并分析两组患者治疗前后NIH-CPSI及治疗中的药物不良反应。
1.3 疗效评判标准 (1)临床症状消失,NIH-CPSI减少≥90%,判为治愈;(2)临床症状明显改善,NIH-CPSI减少60%~89%,判为显效;(3)症状减轻,NIH-CPSI减少30%~59%,判为有效;(4)症状无明显改善,NIH-CPSI减少<30%,判为无效。

2 结果
2.1 两组患者治疗效果比较 对照组与试验组治疗效果比较,差异有统计学意义(u=2.180,P=0.030,见表2)。
2.2 两组患者治疗前后NIH-CPSI比较 治疗前,两组患者NIH-CPSI及其中疼痛不适评分(PS)、排尿症状评分(UUS)、生活质量评分(QLS)比较,差异均无统计学意义(P>0.05);治疗后,试验组NIH-CPSI及PS、UUS、QLS均低于对照组,差异有统计学意义(P<0.05,见表3)。

Table1 Comparison of general information between the two groups

组别例数年龄(岁)体质量(kg)病程(月)对照组9427.5±4.655.8±7.218.5±8.8试验组9428.2±3.956.9±7.720.0±7.3t值1.1450.9511.215P值0.2540.3430.225
2.3 不良反应 治疗过程中无严重不良事件记录,对照组出现5例轻度头晕,1例恶心、腹胀;试验组出现4例轻度头晕,2例恶心、腹胀,1例头痛,均可耐受,两组药物不良反应发生率(6.4%与7.4%)比较,差异无统计学意义(χ2=0.08,P>0.05),无患者因药物不良反应退出试验。
3 讨论
Ⅲ型前列腺炎病因学十分复杂,可能是多种病因同时起作用,其中一种或几种起关键作用。多数学者认为其主要病因可能是病原体感染(如支原体或衣原体等)、排尿功能失调(如尿液反流入前列腺诱发“化学性前列腺炎”)、精神心理因素、免疫反应异常和异常的盆底神经肌肉活动等的共同作用[6]。临床上治疗ⅢA型前列腺炎常用的药物有抗生素、α-受体阻滞剂、非甾体解热镇痛药等[5]。前列腺炎的治疗目标主要是缓解症状,改善排尿症状和提高生活质量,疗效观察应以症状改善为主,有研究认为慢性前列腺炎患者的前列腺液WBC与症状的严重程度无明显相关性[7],因而本研究未将前列腺液WBC作为疗效指标。
环丙沙星是氟喹诺酮类广谱抗菌药物,对革兰阳性菌、厌氧菌及支原体、衣原体等均有良好的抗菌活性,组织渗透力强。坦索罗辛是一种高选择性的α1-肾上腺素能受体阻滞剂,它可松弛前列腺平滑肌的α1A受体,从而改善后尿道高压及其尿液前列腺内的反流,缓解梗阻性症状,同时能阻断潴尿期膀胱逼尿肌的α1D受体,使其舒张,缓解刺激性症状,故是常用于慢性前列腺炎的药物。环丙沙星联合坦索罗辛治疗ⅢA型前列腺炎,可降低患者的NIH-CPSI及临床症状,提高患者的生活质量[8]。
在ⅢA型前列腺炎的各种病因中,炎症反应是常见的中间及主要环节。糖皮质激素有强大的抗炎作用,能对抗各种原因如物理、化学、生物、免疫等引起的炎症[9],因此可能是治疗慢性前列腺炎的一种更具吸引力的方案[10]。其可能的作用机制为:(1)抑制自身的异常免疫反应。有研究认为前列腺炎是一种过敏性炎症反应或自身免疫性反应,如前列腺来源的精浆蛋白抗原、病原体的残余碎片、坏死组织等可作为抗原,诱发前列腺炎的免疫反应,从而导致前列腺炎的临床表现[11-12]。部分慢性前列腺炎患者前列腺液中细胞免疫抑制因子明显降低,应用免疫抑制剂治疗效果显著[13]。因此运用糖皮质激素可抑制前列腺炎的自身异常免疫反应,从而阻断了前列腺炎的发生及发展。(2)可减轻尿液反流入前列腺引起的“化学性前列腺炎”的炎症反应,而减少排尿异常及骨盆区域疼痛等。(3)稳定溶酶体膜,减轻前列腺组织的损伤,抑制前列腺炎引起的毛细血管和纤维细胞的增生,防止粘连及瘢痕形成,减轻后遗症或减少复发的机会。(4)可能增强前列腺炎患者的抗氧化应激作用的反应能力等[14]。糖皮质激素中甲基泼尼松龙抗炎作用较强,t1/2较长[9],遂本研究选用甲基泼尼松龙治疗ⅢA型前列腺炎,且使用剂量为常规剂量的一半,以减少其不良反应。
本研究结果显示,试验组应用甲基泼尼松龙、环丙沙星及坦索罗辛联合治疗效果明显优于对照组,同时通过NIH-CPSI及PS、USS、QLS各项评分比较,认为应用小剂量甲基泼尼松龙后能有效地改善患者的疼痛症状、排尿症状,提高患者的生活质量。对于ⅢA型前列腺炎,加用甲基泼尼松龙后不仅可以缓解症状,还有使疗效更显著甚至治愈的可能性,进而提高患者对治疗的信心。有研究也证实了泼尼松联合抗生素能有效地缓解慢性前列腺炎的疼痛、排尿症状,改善生活质量[15],本研究结果与之相近。国外有研究认为口服糖皮质激素无法让ⅢA型前列腺炎患者受益,该研究中病例数较少(18例),可能影响其研究结果的临床意义[16]。本研究中未见严重不良反应事件,两组药物不良反应发生率无差异,且患者均能耐受,可能与应用甲基泼尼松龙剂量小、用药时间短有关,而甲基泼尼松龙的最适治疗剂量及最佳疗程需临床进一步研究探索。
小剂量糖皮质激素甲基泼尼松龙治疗ⅢA型前列腺炎,明显改善了患者的PS、USS和QLS,降低了NIH-CPSI,且无严重的药物不良反应事件发生,值得在临床工作中推广。
1 Krieger JN,Riley DE,Cheah PY,et al.Epidemiology of prostatitis:new evidence for a world-wide problem[J].World J Urol,2003,21(2):70-74.
2 Cheah PY,Liong ML,Yuen KH,et al.Chronic prostatitis:symptom survey with follow-up clinical evaluation[J].Urology,2003,61(1):60-64.
3 Krieger JN,Nyberg LJr,Nickel JC.NIH consensus definition and classification of prostatitis[J].JAMA,1999,282(3):236-237.
4 Tripp DA,Curtis Nickel J,Landis JR,et al.Predictors of quality of life and pain in chronic prostatitis/chronic pelvic pain syndrome:findings from the National Institutes of Health Chronic Prostatitis Cohort Study[J].Br J Urol Int,2004,94(9):1279-1282.
5 那彦群,叶章群,孙光.中国泌尿外科疾病诊断治疗指南[M].北京:人民卫生出版社,2007:220-242.
6 Pontari MA,McNaughton-Collins M,O′leary MP,et al.A case-control study of risk factors in men with chronic pelvic pain syndrome[J].BJU Int,2005,96(4):559-565.
7 Schaffer D,Florin T,Eagle C,et al.Risk of serious NSAID-related gastrointestinal events during long-term exposure:a systematic review[J].Med J Aust,2006,185(9):501-506.
8 Anothaisntawee T,Attia J,Nickel JC,et al.Menagement of chronic prostatitis/chronic pelvic pain syndrome:a systematic review and neiwork meta-analysis[J].JAMA,2011,305(1):78-86.
9 金有豫,包定元,孙颂三,等.药理学[M].北京:人民卫生出版社,2001:285-289.
10 Tomaskovic I,Ruzic B,Trnski D,et al.Chronic prostatitis/chronic pelvic pain syndrome in males may be an antoimmune disease,potentially responsive to corticosteroid therapy[J].Med Hypotheses,2009,72(3):261-262.
11 Batstone GR,Doble A,Gaston JS.Antoimmune T cell responses to seminal plasma in chronic pelvic pain syndrome(CPPS)[J].Clin Exp Immunol,2002,128(2):302-307.
12 Doble A,Walker MM,Harrls JR,et al.Intraporstatic antibody deposition in chronic abacterial prostatitis[J].Br J Urol,1990,65(6):598-605.
13 Orhan I,Onur R,Ilhan N,et al.Seminal plasma cytokine levels in diagnosis of chronic pelvic pain syndrome[J].Int J Urol,2001,8(9):495-499.
14 Zhou JF,Xiao WQ,Zheng YC,et al.Increased oxidative stress and oxidative damage associated with chronic bacterial prostatitis[J].Asian J Androl,2006,8(3):317-323.
15 Yang MG,Zhao XK,Wu ZP,et al.Corticoid combined with an antibiotic for chronic nonbacterial prostatitis[J].Zhonghua Nan Ke Xue,2009,15(3):237-240.
16 Bates SM,Hill VA,Anderson JB,et al.A prospective,randomized,double-blind trial to evaluate the role of a short reducing course of oral corticosteroid therapy in the treatment of chronic prostatitis/chronic pelvic pain syndrome[J].BJU Int,2007,99(2):355-359.
