环氧合酶-2对宫颈癌患者预后的影响
2013-03-30刘平段爱红张莉华李丽刘香梅赵京梅辛华栋
刘平 段爱红 张莉华 李丽 刘香梅 赵京梅 辛华栋
宫颈癌是最常见的妇科恶性肿瘤之一,对患者身心健康及对社会的危害极大。全世界每年有50万新增宫颈癌病例,死亡病例约27.5万[1]。环氧合酶-2(COX-2)是前列腺素合成过程中的限速酶,其催化产物具有促炎、抗细胞凋亡等作用,有利于恶性肿瘤的发生发展、侵袭及转移[2],COX-2在多种恶性肿瘤组织中表达异常增高,并被认为与不良预后有关。本研究通过回顾性分析的方法,分析COX-2与宫颈癌患者预后的关系。
1 资料与方法
1.1 一般资料 选择2004年3月至2009年12月在河北省邯郸市中心医院妇科住院治疗的宫颈癌患者92例为研究对象,所有病理切片请两位资深病理科医师复核,临床病理资料完整。年龄26~80岁,中位年龄46岁。按照国际妇产科联盟(FIGO)宫颈癌临床分期标准[3]进行分期:Ⅰ~Ⅱ期73例,Ⅲ期19例。病理类型:鳞癌75例,腺癌8例,其他9例(腺棘细胞癌6例,透明细胞癌1例,小细胞未分化癌2例)。高分化16例,中低分化76例。根据妇科检查判断:病灶直径≥4 cm 33例,<4 cm 59例。宫旁脉管浸润或瘤栓:有脉管浸润或瘤栓30例,无脉管浸润或瘤栓62例。显微镜下判断:≥1/2肌层为深肌层浸润,深肌层浸润38例,<1/2肌层浸润54例。盆腔淋巴结转移38例,无盆腔淋巴结转移54例。免疫组化COX-2阳性56例,阴性36例。
1.2 免疫组化结果判断 采用免疫组化SP法进行实验检测。羊抗人COX-2多克隆抗体、即用型羊S-P kate检测试剂、DAB显色试剂盒、S-P试剂盒均为北京中山生物技术有限公司产品。COX-2阳性细胞为胞浆内出现棕黄色颗粒。根据文献,按阳性细胞百分比及阳性细胞染色强弱评分(immunohistochemical scores,。a 代表阳性细胞百分比:a=0,无阳性细胞;a=1,阳性细胞为1% ~10%;a=2,阳性细胞为11% ~50%;a=3,阳性细胞为51% ~80%;a=4,阳性细胞为81%以上。b代表阳性细胞染色强弱:b=0,阴性;b=1,弱阳性;b=2,中度阳性;b=3,强阳性。IHS 0分为(-);IHS 1~4分为(+);IHS 5~8分为(++);IHS 9~12分为(+++)。每张切片均以IHS评价得分情况。每批染色均同步设立对照,以PBS液代替一抗为阴性空白对照,以已知COX-2阳性的肺癌切片为阳性对照。
1.3 随访 通过电话、门诊复查、书信等方式对患者进行随访,从确诊之日起随访,生存期以月为计算单位,中位随访时间37个月(8~69个月)。随访期内,共死亡14例,死于宫颈癌复发13例,占14.13%(13/92),死于其他原因1例。失访4例,失访者自失访之日按截尾数据处理。
1.4 统计学分析 应用SPSS 13.0统计软件,计数资料采用χ2检验,Kaplan-Meier法计算生存率并绘制生存曲线,组间生存率的比较采用log-rank检验,COX比例风险模型进行多因素分析,P<0.05为差异有统计学意义。
2 结果
2.1 3年生存率 92例中共死亡14例,其中死于局部复发7例,死于远处转移4例,死于局部复发合并远处转移3例,死于脑血管意外1例。全部患者3年生存率为82.0%。92例患者生存曲线见图1。

图1 92例宫颈癌患者的生存曲线
2.2 影响预后的单因素分析Log-rank检验显示 肿瘤分化程度、分期、淋巴结转移、病灶直径、宫旁浸润或脉管瘤栓、COX-2阳性与预后显著相关(P<0.05),而年龄、病理类型、治疗方式、宫颈肌层浸润深度与预后无显著相关(P>0.05)。见表1。COX-2在92例宫颈癌中的阳性表达率为60.87%(56/92),生存曲线见图2。
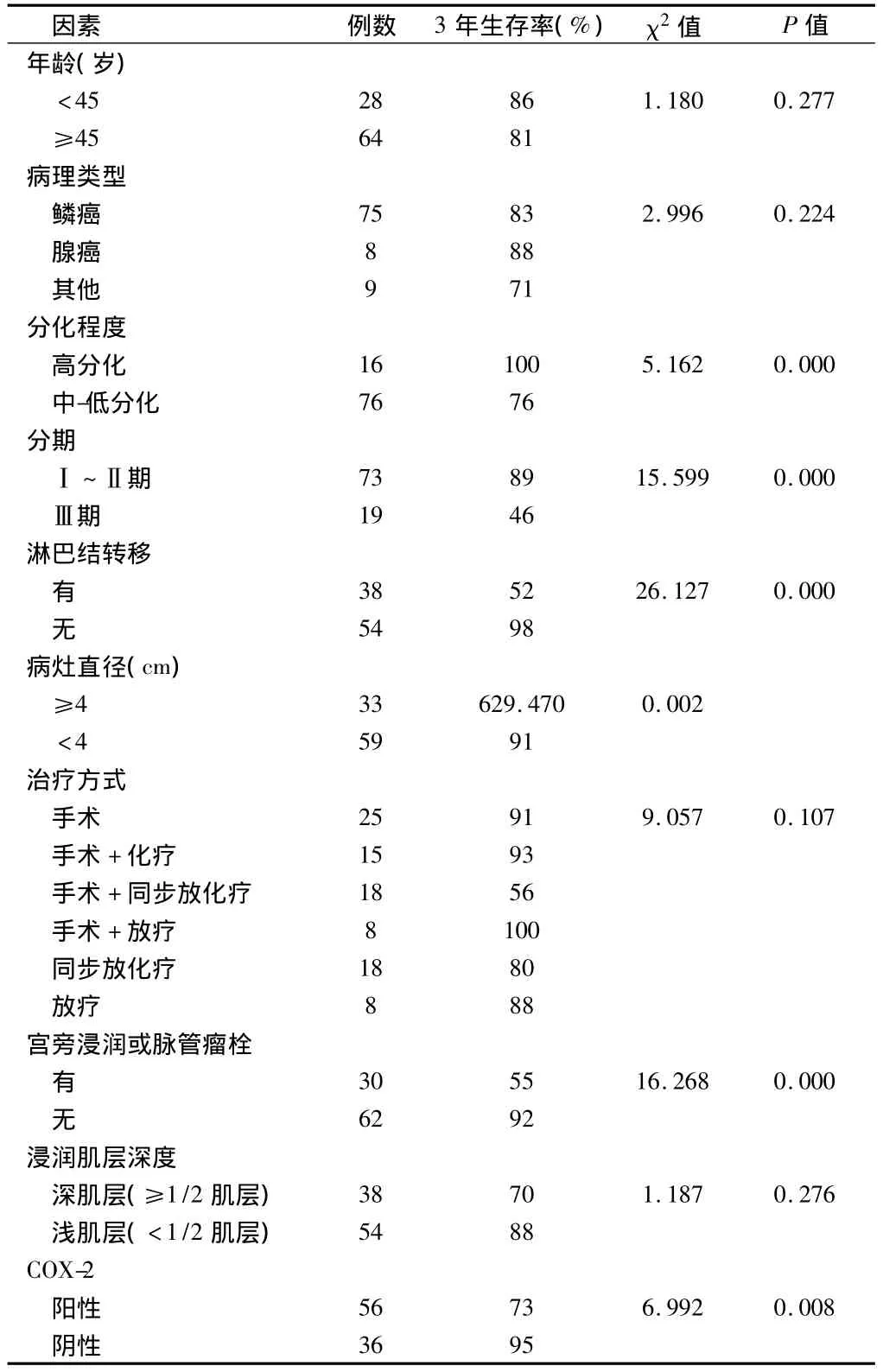
表1 影响92例宫颈癌预后的单因素分析

图2 COX-2表达情况的生存曲线
2.3 影响预后的多因素分析 淋巴结转移、宫旁浸润或脉管瘤栓、COX-2阳性对宫颈癌预后的影响差异均有统计学意义(P<0.05),是独立预后因素。而年龄、病理类型、组织分化程度、临床分期、病灶直径、治疗方式、宫颈肌层浸润深度对宫颈癌预后的影响无统计学意义。见表2(只显示有意义的因素)。

表2 影响92例宫颈癌患者预后的单因素分析结果
3 讨论
多数文献报道淋巴结转移、肿瘤直径、深肌层浸润、脉管内瘤栓、宫旁组织浸润、病理类型、手术切缘阳性,与早期宫颈癌术后预后有关。淋巴结转移是宫颈癌的主要转移途径,是重要的不良预后因素[5],本研究结果支持以上结论。肿瘤细胞通过淋巴管扩散到区域淋巴结是癌细胞侵袭性的重要表现,在癌组织切片中可见未成熟期淋巴管,在这些淋巴管中经常可见到成簇的肿瘤细胞,提示肿瘤诱导的淋巴管生成可能是转移进展的重要因素[6]。宫颈肿瘤直径越大,期别越晚,通过宫旁新生毛细血管及淋巴管浸润转移的几率越高,出现深肌层浸润、宫旁组织浸润、脉管瘤栓、淋巴结转移的几率越高,以上恶性生物学行为与宫颈癌预后密切相关。国外文献报道间质深浸润、脉管浸润以及盆腔淋巴结转移是影响宫颈癌预后的三大病理高危因素[7]。本研究单因素分析显示:临床分期、肿瘤直径、病理分化、淋巴结转移与宫颈癌预后密切相关,与文献报道[8]一致。临床分期是影响宫颈癌预后的重要因素和指导分层治疗的重要参数[9],瘤体直径≥4 cm 者预后较差(B=2.757,P=0.000)[10]。2009年FIGO新分期中,肿瘤直径作为分期依据,由此产生的ⅠB2期及ⅡA2期(肿瘤直径>4 cm)在2012年NCCN宫颈癌临床实践指南中制订了针对性的治疗方案。由此可见临床分期及瘤体直径与宫颈癌预后密切相关。
国内外文献报道:COX-2与胰腺癌、子宫内膜癌、非小细胞肺癌、鼻咽癌、胃癌、乳腺癌、膀胱移行细胞癌、口腔癌、口咽癌、淋巴瘤、鼻咽癌的预后密切相关,且为独立预后因素。大多数研究报道:COX-2高表达是预后差的标志,少有学者认为COX-2无预后价值[11]。国内外对COX-2与宫颈癌预后关系的报道少见。本研究结果显示:92例宫颈癌患者中,COX-2阳性病例56例(56/92),COX-2阴性患者3年OS为95%,阳性患者3年OS 为73%,二者之间差异有显著性(χ2=6.992,P=0.008)。多因素分析中与淋巴结转移、宫旁浸润及脉管转移同为独立预后因素。前期研究显示:COX-2在有淋巴结转移、有宫旁或脉管浸润、深肌层浸润的宫颈癌病例中阳性表达率明显升高,有统计学意义,提示COX-2在宫颈癌侵袭转移能力和促进肿瘤血管形成方面发挥一定作用[12]。COX-2通过影响细胞的生长,促进肿瘤新生血管形成[13],增强肿瘤细胞的浸润能力,抑制肿瘤细胞凋亡,影响免疫监视等方面促进肿瘤的生长和蔓延。多项研究表明淋巴管密度与淋巴结转移率呈正相关。VEGF-C可以诱导淋巴内皮细胞增殖,增加肿瘤周围功能性淋巴管面积而促进淋巴转移,也可促进肿瘤生长。Gallo等[14]研究表明,头颈部肿瘤中,COX多元回归分析显示COX-2过表达是最有意义的预后因子。王滔明等[15]研究显示:COX-2在伴有淋巴结转移或血管浸润胃癌中的表达率明显高于不伴有淋巴结转移或血管浸润者。可见,胃癌中COX-2过表达与淋巴结受累、血管浸润密切相关,促使胃癌淋巴结转移和血管浸润,提示患者预后不良,这与国外文献报道[16]一致。
综上所述,淋巴结转移、宫旁或脉管浸润、COX-2是宫颈癌的独立预后因素。重视有淋巴结转移及宫旁或脉管浸润患者的综合治疗,手术彻底规范切除宫旁组织及淋巴结,有利于提高生存率。COX-2与宫颈癌的发生发展、浸润转移及预后密切相关,可作为宫颈癌预后监测的指标之一,对评估预后及指导临床治疗将发挥积极的作用。
1 Aoki Y,Sasaki M,Watanabe M,et al.High-risk group in nodepositive patients with stage Ib,IIa,and IIb cervical carcinoma after radical hyster-ectomy and postoperative pelvic irradiation.Gynecol Oncol,2000,77:305-309.
2 Trifan OC,Hla T.Cyclooxygenase-2 modulates cellular growth and promotes tumorigenesis.J Cell Mol Med,2003,7:207-222.
3 丰有吉,沈铿主编.妇产科学.第2版.北京:人民卫生出版社,2012.327-328.
4 欧阳艳琼,吴绪峰,陈惠祯,等.宫颈癌组织中环氧合酶-2和诱生型一氧化氮合酶的表达及其意义.现代妇产科进展,2003,12:364.
5 Denschlag D,Gabriel B,Mueller-Lantzsch C,et al.Evaluation of patients after extraperitoneal lymph node dissection for cervical cancer.Gynecol Oncol,2005,96:658-664.
6 Sebastian FS,Guenther B,Klaus A.Prognostic value of lymphangiogenesis and lymphovascular invasion in invasive breast cancer.Ann Surg USA,2004,240:306.
7 Ho CM,Chien TY,Huang SH,et al.Multivariate analysis of the prognostic factors and outcomes in early cervical cancer patients undergoing radical hysterectomy.Gynecol Oncol,2004,93:458-464.
8 陆晓楣,李晶,刘畅浩,等.年轻宫颈癌患者的病理特点和预后分析.中国妇产科临床杂志,2011,12:10-13.
9 李华,章文华.子宫颈腺癌159例预后影响因素分析.中华妇产科杂志,2005,4:235-238.
10 胡尔西旦·尼牙孜,忙尼沙·阿布都拉,张蕾.年轻宫颈癌患者预后因素分析.中华实用诊断与治疗杂志,2012,1:104.
11 Atula T,Hedstrom J,Ristimake A,et al.Cyclooxygenase-2 expression in squamous cell carcinoma of the oral cavity and pharynx association to p53 and clinical outcome.Oncol Rep,2006,16:485-490.
12 张莉华,田芬,辛华栋,等.COX-2在宫颈癌变中的表达及其意义.河北医科大学学报,2010,31:578-580.
13 Kim MH,Seo SS,Song YS,et al.Expression of cyclooxygenase-1 and-2 associated with expression of VEGF in primary cervical cancer and at metastatic lymph nodes.Gynecol Oncol,2003,90:83-90.
14 Gallo O,Masini E,Bianchi B,et al.Prognostic significance of cyclooxygnase-2 pathway and angiogenesis in head and neck squamous cell carcinoma.Hum Pathol,2002,33:708-714.
15 王滔明,许建明,胡乃中.Survivin、COX-2和VEGF在胃癌中的表达及其与预后的意义.临床消化病杂志,2007,19:35-39.
16 Chen CN,Sung CT,Ln MT,et al.Clinicopathologic association of cyclooxygenase-1 and cyclooxygenase-2 expression in gastric adenocarcinoma.Aun Surg,2001,233:183.
