高危型HPV在宫颈癌前哨淋巴结微转移中的研究
2013-03-18刘正玲
刘正玲
(山东省临沂市第二人民医院,山东临沂276400)
1 资料与方法
1.1 临床资料
选取我院2008年1月至2011年12月妇科病房收治的Ia2~Ⅱa期宫颈癌患者共42例。所有患者符合以下条件:临床分期Ia2~Ⅱa(FIGO,2003);初治病人;临床检查无其他部位转移肿块,锁骨上及腹股沟淋巴结无肿大;体格检查及CT检查未发现盆腔及腹主动脉旁淋巴结转移、临近脏器无侵犯;无其他转移的症状和体征存在;全身或局部无感染;既往无其他肿瘤病史;无严重影响患者生存时间或者生活质量的合并症,其他部位脏器检查未发现肿瘤;术前未行化疗、放疗的患者。患者年龄范围29~65岁,平均年龄41岁,Ia2期2例,Ib期32例,Ⅱa期8例。腺癌4例,鳞癌38例。高分化癌0例,中分化癌28例,低分化癌14例。
1.2 实验方法
1.2.1 采用放射性核素联合亚甲蓝的方法识别前哨淋巴结。
1.2.2 标本采集:早期宫颈癌术中选取前哨淋巴结标本200 mg,剩余标本送病理科常规病理检查。
1.2.3 FQ-PCR检测HPV 16/18:检测步骤均按照试剂盒说明书进行。
1.3 统计学处理:淋巴结微转移与临床病理特征关系的分析采用χ2检验。以P<0.05差异有统计学意义。
2 结果
2.1 SLN的检出率:42例早期宫颈癌患者有40例患者检出前哨淋巴结标本共82枚。
2.2 宫颈癌前哨淋巴结中HPV16/18的表达:82枚前哨淋巴结,经FQ-PCR法检测到18例患者26枚前哨淋巴结HPV16/18表达阳性,阳性率为31.7%(26/82)。病理组织学方法检测有11枚前哨淋巴结有癌转移,阳性率为13.4%(11/82),病理阳性淋巴结经PCR法检测HPV16/18的表达均阳性。经病理组织学方法证实无癌转移的71枚淋巴结中,经PCR法检测到15枚前哨淋巴结HPV16/18表达阳性,阳性率为21.3%(15/71)。FQ-PCR法与传统病理组织学方法检测早期宫颈癌前哨淋巴结的阳性率,两者比较,差异有统计学意义(P<0.05),见表1。

表1 PCR方法与常规病理组织学方法检测前哨淋巴结的比较 例,%
2.3 HPV16/18DNA前哨淋巴结与临床病理特征间的关系:82枚前哨淋巴结HPVDNA阳性率与临床分期、肿瘤大小、细胞分化程度、肿瘤浸润深度有关(P<0.05),而与患者年龄、组织类型无关(P>0.05),见表2。
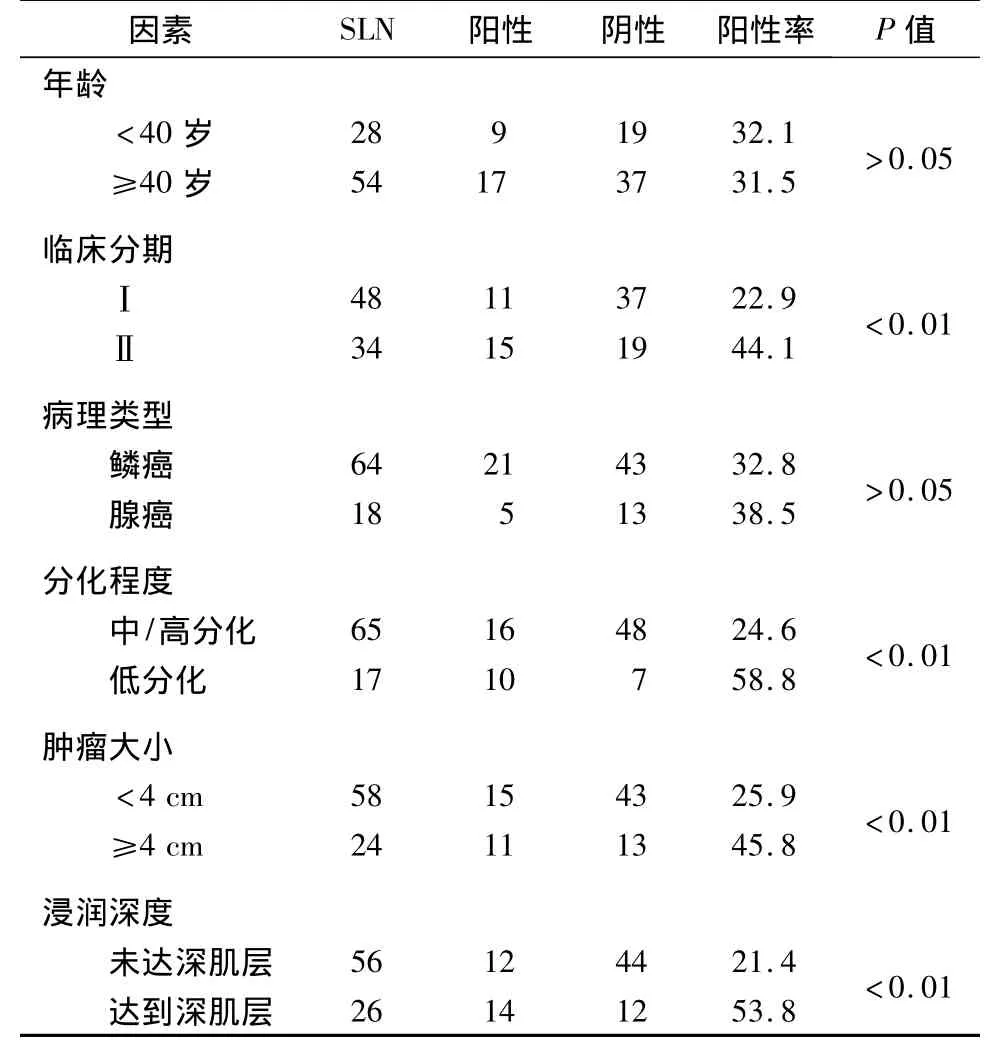
表2 HPV DNA前哨淋巴结与临床病理特征的关系 例,%
3 讨论
3.1 前哨淋巴结与宫颈癌:肿瘤的淋巴转移通常表现为有序的梯队转移现象,SLN是指直接接受原发肿瘤淋巴引流的第一个(组)淋巴结,是区域淋巴引流的第一站,是肿瘤最有可能转移的部位。目前认为联合应用生物活性染料和放射性同位素法是最佳检测前哨淋巴结的方法,检出率达90%,甚至100%。本研究联合应用蓝色染料和放射性同位素作为示踪剂检测宫颈癌SLN,42例患者中有40例患者检测出前哨淋巴结,SLN检出率达95.2%。有学者[1]提出,通过对SLN进行活检来了解盆腔淋巴结的状况,可以使盆腔淋巴结阴性患者避免行盆腔淋巴结清扫术,缩小了手术范围,减少了手术创伤和术后并发症。但是有些患者的SLN具有跳跃性,SLN活检有可能导致SLN的漏诊,且由于常规病理检查中的假阴性结果10% ~20%甚至更高,应在多中心大样本临床研究中证实其可行性。
3.2 HPV与宫颈癌:目前的研究结果表明,HPV感染是宫颈癌主要的致病原因。文献报道,高危型HPV16与HPV18在宫颈癌中的检出率达75% ~95%[2]。在本研究中,宫颈癌原发灶中HPV16/18的检出率为95.2%(40/42),和文献报道一致。在宫颈癌组织中,高危型HPV主要以整合状态存在于癌细胞中,且随着宫颈癌细胞的增殖而存在于新生的癌细胞中[3]。因而在宫颈癌转移灶中同样有整合在DNA中的HR-HPV,因此HR-HPV可以作为宫颈癌细胞转移的分子标志。HPV一般易感染鳞状上皮细胞,而不易感染盆腔淋巴结组织,因此在盆腔淋巴结组织中检测到HPV则提示宫颈癌淋巴结存在微转移。国外学者也有报道,通过检测宫颈癌患者盆腔淋巴结中HPV的状况来判断该淋巴结是否存在微转移。Lee等[4]通过对57例IB-ⅡA期宫颈癌患者SLN进行检测。结果在宫颈癌原发灶中有55例(96.5%)检出HPV DNA,SLN中有44例(80%)患者检出1个或多个相同HPV DNA亚型,有5例患者术后复发,所有复发患者SLN中均检出高危型HPV DNA,其中l例患者盆腔淋巴结和SLN术中快速冰冻病理切片检查和常规病理检查均未发现肿瘤转移,所以淋巴结中HPV阳性但组织病理学检查阴性可预示早期转移,为减少SLN活检假阴性率,检测HPV亚型将起一定作用[5]。国内孙颖[6]等通过对31例宫颈癌患者盆腔淋巴结HPV DNA进行研究,结果盆腔淋巴结HPV DNA的检出率为58.1%,18例组织病理学检查无淋巴结转移的盆腔淋巴结HPV DNA检出率为27.8%,盆腔淋巴结组织病理学确认转移与HPV DNA检出有关,认为盆腔淋巴结HPV DNA检出阳性是一个有意义的淋巴结转移预测因子。在淋巴结有转移、脉管累及及宫体浸润等宫颈癌患者的盆腔淋巴结中HPVl6/18阳性率高,进一步表明盆腔淋巴结HPVl6/18阳性和淋巴结转移密切相关。而在临床中发现有些淋巴结组织病理学检查阴性且临床分期较早的患者预后较差,大约20%的复发率[7],提示很可能存在组织病理学检查未能发现的微转移。目前公认的检测微转移最敏感而且特异性高的方法是PCR。为了提高实验结果的可信程度,本研究应用技术成熟、并已广泛应用于临床宫颈癌筛查的HPV16/18核酸扩增荧光检测商品试剂盒。本研究显示,9例病理组织学阳性前哨淋巴结中HPV DNA均为阳性,71枚病理阴性淋巴结HPV DNA检出15枚阳性,阳性检出率为21.3%(15/71),且HPV亚型均与原发病灶相同,提示淋巴结中HPV为原发病灶转移而来,证明淋巴结中存在子宫颈癌细胞的转移。Lukaszuk等[8]报道,用PCR法检测116例HPV阳性的宫颈癌患者盆腔淋巴结的微转移情况,结果显示,HPV阳性检出率为69.8%,病理阳性的61例淋巴结中HPV均为阳性,微转移患者所占比率和术后复发率大致相等。提示可以通过检测HPV来预测宫颈癌盆腔淋巴结微转移,并指导临床医师判断预后。本研究比较PCR法与常规病理组织学方法检测前哨淋巴结HPV16/18阳性率,两者之间的差异有统计学意义(P<0.05)。提示HPV16/18感染比组织学更早出现,进一步体现了淋巴结转移的状态。本研究显示宫颈癌的微转移与患者肿瘤大小、临床分期、肿瘤分化程度及深肌层浸润有关(P<0.05),而与患者年龄及临床病理类型无关(P>0.05)。HPV DNA淋巴结阳性率和影响宫颈癌患者预后的临床特征相关,提示淋巴结HPV DNA阳性代表了宫颈癌的发展与转移。
4 结论
4.1 联合应用蓝色染料和放射性同位素作为示踪剂可得到理想的宫颈癌前哨淋巴结检出率。
4.2 利用FQ-PCR检测前哨淋巴结中HPV16/18的表达可检测常规病理检查遗漏的宫颈癌的淋巴结微转移。HPV可作为宫颈癌淋巴结微转移检测的标志物。
[1] Marchiole P,Buenerd A,Benchaib M,et al.Clinical 51 significance of lympho vascular space involvement and lymph node micrometastases in early-stage cervical cancer:A retrospective case- control surgico - Pathological study[J].Gynecologic Oncology,2005,97(3):727 -732.
[2] WHO/ICO Information Centre on HPV and Cervical Cancer[J].HPV and cervical cancer in the 2007 report Vaccine,2007,25(3):230.
[3] Fehrmann F,Laimins LA.Human papillomaviruses:targeting differentiating epithelial cells for malignant transformation[J].Oncogene,2003,22(33):5201 -5207.
[4] Lee YS,Rhim CC,Lee HN,et al.HPV status in sentinel nodes might be a prognostic factor in cervical cancer[J].Gynecol Oncol,2007,105(2):35I-357.
[5] Wydra D,Sawicki S,Wojtylak S,et al.Sentinel node identification in cervical cancer patients undergoing transperitoneal radical hysterectomy:a study of 100 cases[J].Int J Gynecol Cancer,2006,16(2):649-654.
[6] 孙颖,刘国炳,余艳红,等.盆腔淋巴结HPV-DNA检出率与早期宫颈癌临床转移的关系[J].南方医科大学学报,2008,25(8):796-804.
[7] Slama J,Drazd,akova M,Fischerova D,et al.Detection of HPV DNA in lymph nodes in early stages cervical cancers[J].Ceska Gynek01,2008,73(4):217 -221.
[8] Lukaszuk K,Liss J,Gulczynski J,et al.Predictive value of HPV DNA in lymph nodes in surgically treated cervical carcinoma patients- a prospective study[J].Gynecol Oncol,2007,104:721-726.
