病变椎体部分切除、植骨、内固定术治疗胸、腰椎结核的效果分析
2013-01-15张履荣
张履荣
云南省耿马县人民医院外二科,云南耿马 677500
病变椎体部分切除、植骨、内固定术治疗胸、腰椎结核的效果分析
张履荣
云南省耿马县人民医院外二科,云南耿马 677500
目的 通过临床案例分析探讨病变椎体部分切除、植骨、内固定手术治疗脊柱结核的临床效果。方法 选2009年—2012年就诊的78例脊柱结核患者,术前对所有患者进行为期7~30 d抗痨治疗后采用前路病变椎体部分切除、植骨、内固定手术。术后进行为期3~5 d的负压引流[1]。并进行1~12个月的随访,记录结果。 结果 在3~6个月后经X线片复查78例患者植骨全部愈合。其中29例伴脊柱畸形者后凸Cobb角从术前的平均21°矫正至术后平均8°。64例患者血沉达到正常,72例CRP正常;未有案例出现并发症。结论 病变椎体部分切除、植骨、内固定术治疗脊柱结核可以彻底清除病灶,且恢复快、复发率低,是治疗脊柱结核的有效术式。
病变椎体;切除;植骨;内固定手术;疗效
通过对病变椎体部分切除、植骨、内固定进行手术是治疗脊柱结核最常用有效的方法,随着结核病的再次爆发以及更多耐药菌株的出现,且由于脊柱结核病变多为多节段发病,易出现脊柱不稳、脊髓受压等并发症因此在临床上出现了越来越多的脊柱结核不愈甚至术后复发。严重者甚至截瘫。临床上为了能够更有效的治愈脊柱结核病变医学界对脊柱结核的化疗以及手术治疗进行了大量的研究改进,并取得了较好的效果。临床实践表明彻底清除病灶、植骨、内固定手术恢复快、复发率低,是治疗脊柱结核的有效术式。该研究通过对2009—2012年就诊的78例脊柱结核患者为研究对象对其进行前路病变椎体部分切除、植骨、内固定手术治疗,取得了良好的效果。具体报道如下。
1 资料与方法
1.1 一般资料
选取就诊的78例脊柱结核患者,年龄18~56岁,平均年龄35岁;男50例,女28例。病程1~7年,平均3年。78例患者共累计发病椎体130节,其中包括单椎体病变7例;双椎体发病50例;3椎体病变13例;4椎体病变4例;5椎体病变4例其中跳跃性发病2例。78例患者中出现胸椎发病32例;腰椎发病38例;腰骶段发病8例。共形成脓肿63例,占总患者的81%。窦道形成5例,表现硬膜外感染患者22例。脊髓损伤25例,马尾神经损伤7例。所有患者均有不同程度的腰背痛、低热症以及脊柱表现后突畸形。按Frankel分级标准患者分为B级3例,C级7例,D级10例,E级58例。平均血沉为42mm/h。
1.2 术前检查
术前对所有患者在标准侧位X线片上测量后凸Cobb角,患者确诊后,即进行术前化疗。给予异烟肼、利福平以及吡嗪酰胺等抗结核药物进行为期7~30 d的抗痨联合化疗治疗,加强营养调节,补充人体所需养分。待全身症状有了明显改善,血沉控制在30 mm/h,血红蛋白在90 g/L以上,结核中毒的症状减轻,即可采用前路病变椎体部分切除、植骨、内固定手术进行治疗。
1.3 手术方法
采用气管插管静脉全身麻醉,取其侧卧位自胸腹外侧倒八字切口广泛暴露病变节段以及其相邻的健康段椎体。彻底吸净脓液,切开椎体外增厚的肉芽椎体组织。如果椎体病变部位与椎体表面不通或只是小瘘L相通的情况出现,就采用骨刀凿开骨窗的方法使其相通。用骨刀自病灶边缘一层一层向病灶的外围切除死骨、破坏的椎间盘以及硬化骨,直到曝露出相对正常的骨质即所观察的切除断面为砂砾样。进行充分减压以解除脊髓压迫。使用双氧水、甲硝唑对病灶进行反复冲洗。术中要结合CT片进行详细分析防止存在隐蔽的硬化洞的存在。总之在确保结核被彻底剔除后采用内固定方法进行修复。42例采用后路内固定手术,同期或二期进行植骨术。32例在病椎部分切除、植骨后在同一创面内从前路置入实施内固定。胸椎段采用前路内固定14例,后路内固定18例,腰椎段采用前路内固定27例,后路内固定17例。腰骶段采用前路内固定3例,后路内固定5例。固定完成后对切口彻底止血、冲洗创伤面,病灶处放入l~2g链霉素后放置闭式引流,逐层关闭切口[2]。
1.4 术后处理
围术期保持呼吸道通畅,使用有效的抗生素药物。术后服用四联抗结核药物3个月,3~4周时可带腰围支具坐起或下床。在术后的48个月内定期进行包括血沉、肺功能、CT在内的康复检查。以了解抗痨药物的副作用以及结核活动情况,以及植骨融合情况。督促患者遵医嘱补充营养。
2 结果
在3~6个月后经X线片复查78例患者植骨全部愈合。其中29例伴脊柱畸形者后凸Cobb角从术前的平均21°矫正至术后平均8°。64例患者血沉达到正常,72例CRP正常。未有案例出现脊髓大血管损伤、神经丛损伤、休克或者死亡的现象;病灶清理彻底也未出现死骨及脓肿等;植骨愈合良好未出现移位、脱落及内固定失效。29例伴脊柱畸形者后凸Cobb角矫正程度变化见表1。

表1 29例同节段脊柱结核患者术前、术后及随访时后凸Cobb角变化情况
按Frankel分级标准78名患者术后1例D级77例E级。经治疗后64例患者血沉达到正常,72例CRP正常,具体见表2。
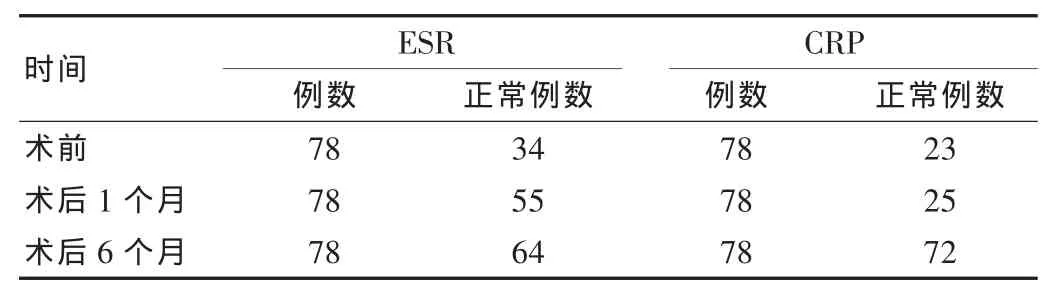
表2 78例患者手术前后ESR与CRP变化情况
3 讨论
临床上对脊柱结核进行手术治疗一般遵循病灶清除、解除压迫、矫正和重建脊柱稳定性。
病灶清除术对治疗脊柱结核起着重要作用。但因其暴露面小使得病灶清除受限很难做到彻底清除,而对病灶处理的程度直接关系到手术治疗的效果。研究表明病变椎体部分切除术可以在将结核病变组织及非健康组织切除的情况下最大限度的保留健康骨质。临床表明脊柱结核骨破坏形式复杂,Jain等将脊柱结核椎体骨破坏主要分为碎片型,溶骨型,骨膜下型以及硬化型。在实际临床治疗中溶骨型可用刮匙进行刮除;由于骨膜下型会在前纵韧带下形成较大的钙化灶,在刮除过程中比较困难甚至会很危险;对于硬化型破坏区空洞周围有坚硬的骨壁而骨壁上的瘘孔可通向另一个类似的空洞,多个椎体空洞以瘘孔相互串通是所以类型中清除最困难的;碎片型的病变四周也有硬化出现。如果运用传统清除术暴露,是很难把所有的空洞全部清除的。所以临床上一般需要从前路进行广泛暴露后用骨刀切除空洞以及硬化壁。直到曝露出相对正常的骨质即所观察的切除断面为砂砾样。这样才能实现彻底治愈的目的。而且为植骨以及内固定提高了较为有利的条件也可以促进化疗药物进入病灶为缩短化疗时间。
对材料与药物的选择上采用高效、经济、方便、异物性小的原则。由于维护与重建脊柱的稳定性是治疗脊柱结核的关键,因此做好内固定可确保术后脊柱的稳定。临床上用器械内固定牢固可靠。而且血液循环会较好。同时要保证术中进行CT检测防止隐藏漏洞[3]。
综上所述,该研究通过对2009—2012年就诊的78例脊柱结核患者为研究对象对其进行前路病变椎体部分切除、植骨、内固定手术治疗,取得了良好的效果,是治疗脊柱结核的有效术式。
[1]Dye Williams BG,Espinal MA,Ravidione Mc.Erasing the world'slow stain:strategies to beat multidrIlg-resistant tuber_culosis[J].science,2002,295(56):2042-2046
[2]Chen YC,Chang MC,Wang sT,et a1.One-stage posterior surgery for treatment of advanced spinal tubercalosis[J]Chin Med Assoc,2003,66 (7):411-417.
[3]sundararaj GD,BeheraS,Ravi V,et a1.Role of postior stabi-lization in the Management of tubercalosis of the dorsal and lumbar spine[J].B0ne Joint Surg(Br),2003,85(1):100-106.
[4]葛宝丰,卢世壁.手术学全集-矫形外科卷[M].北京:人民军医出版社,1996:789-792.
[5]王自立,杨伟宇,金卫东,等.病变椎体部分切除、髂骨植骨及内固定术治疗脊柱结核[J].中国脊柱脊髓杂志,2004,14(12):716-791.
R867
A
1674-0742(2013)03(b)-0038-02
2012-10-22)
