阴式妊娠组织清除术治疗剖宫产术后子宫疤痕妊娠五例临床分析
2012-12-09洪澜,朱根海,杨舒盈
·临床经验·
阴式妊娠组织清除术治疗剖宫产术后子宫疤痕妊娠五例临床分析
洪 澜,朱根海,杨舒盈
(海南省人民医院妇科,海南 海口 573100)
目的 探讨经阴式妊娠组织清除术治疗剖宫产术后疤痕妊娠的临床疗效。方法 回顾性分析2010年10月至2011年6月间海南省人民医院在腰硬麻醉下或全麻下行经阴式妊娠组织清除术治疗剖宫产术后5例子宫疤痕部位妊娠患者的临床资料。结果 患者手术顺利,平均手术时间40min,术中出血约100ml,均保留生育功能,术后恢复快,平均住院时间4d,平均住院费用8000元。结论 经阴式妊娠组织清除术治疗剖宫产术后疤痕妊娠是一种安全、可靠、快捷、微创的手术方法,值得临床推广应用。
经阴式手术;子宫疤痕妊娠
剖宫产术后疤痕部位妊娠(CSP)是发生在子宫疤痕部位的异位妊娠,已成为剖宫产的远期并发症之一。近年来,因剖宫产率的升高,CSP的发生率也呈上升趋势。传统治疗方法包括药物保守治疗、介入治疗、经腹手术治疗及综合治疗,考虑子宫疤痕妊娠部位较低,经阴式手术创伤少,加之阴式手术的推广,使此术式行局部病灶清除术治疗成为可能。
1 资料与方法
1.1 一般情况 收集2010年10月至2011年6月在海南省人民医院因CSP住院患者5例,均经血β-人绒毛膜促性腺激素(β-HCG)测定、经阴道彩色超声等检查确诊。患者年龄28~40岁;剖宫产次数1~2次,剖宫产方式均为子宫下段横切口。距前次剖宫产的时间最短9个月,最长11年,见表1。
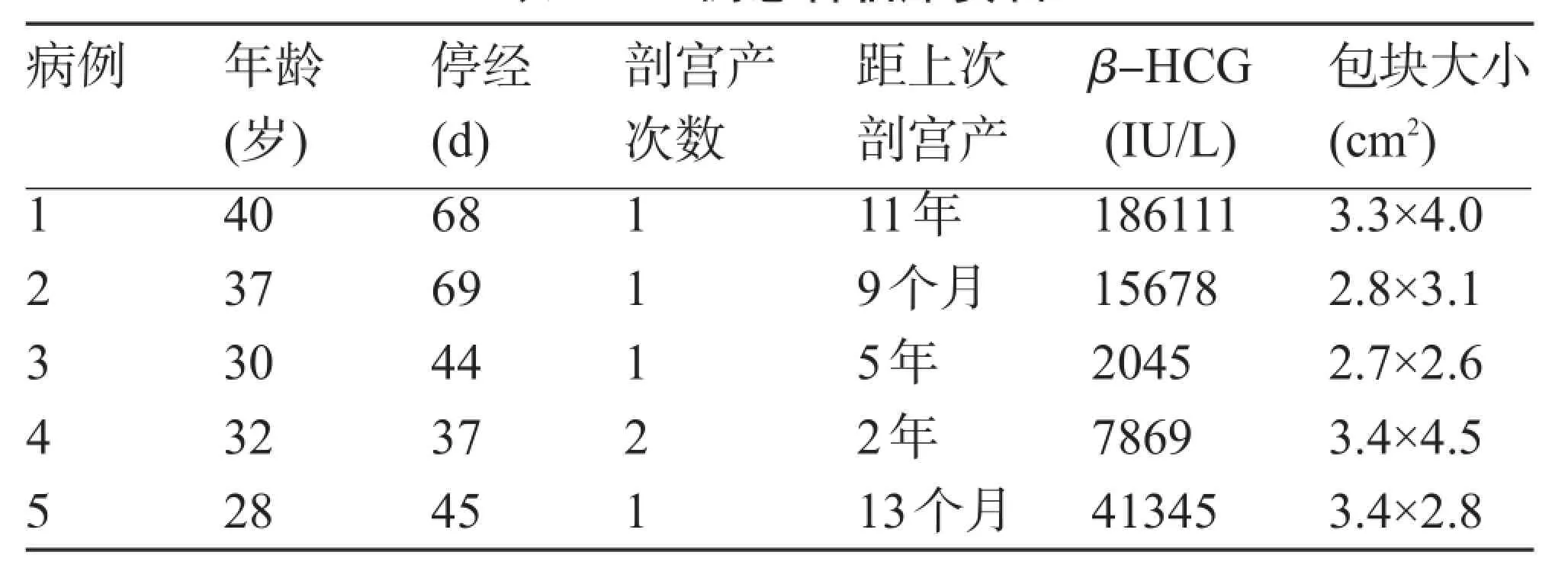
表1 5例患者临床资料
1.2 临床表现 5例患者主要症状为无痛性的不规则阴道流血,出血量均不多。停经时间平均(52.60±14.84)d。其中1例为人工流产术后阴道出血,其余4例为未行任何处理出现的不规则少量阴道流血。妇检4例无异常,另1例中可扪及子宫下段膨大。4例在我院首次确诊子宫瘢痕部位妊娠,1例在外院诊断为宫内早孕而行人工流产后行B超检查考虑人流不全。
1.3 输助检查 2例患者行阴道超声检查提示:宫腔内可见孕囊,其中1例胚胎存活8周余。另3例均经阴道彩色超声检查提示在子宫下段体颈交界疤痕处查见不均质团块,均可见丰富血流信号显示。均诊断为考虑子宫瘢痕部位妊娠。血β-HCG测定值为2045~186111U/L。
1.4 手术方法 患者取膀胱截石位,常规消毒铺巾,金属导尿管排空膀胱。阴道拉钩置入阴道,暴露宫颈,宫颈钳钳夹宫颈上唇并向下牵拉暴露出阴道上隔,于宫颈阴道间隙予稀释肾上腺素(0.1mg:NS 200ml)局部浸润注射,水压分离膀胱宫颈间隙。在宫颈钳夹持处上方2cm处横行切开进入膀胱宫颈间隙,用手指向上方及双侧推开膀胱,至膀胱腹膜返折,穿破腹膜,置入阴道拉钩,于子宫峡部水平相当于子宫剖宫产疤痕部位,可见局部稍隆起或呈紫蓝色包块,考虑为疤痕妊娠病灶处,宫颈肌层肌注垂体后叶素12U,切开疤痕处至宫腔内,切口下可见暗红色血块伴妊娠组织突出,以皮钳钳夹切缘,弯钳伸入切口处清出妊娠组织,再以刮匙搔刮憩室,清出妊娠组织,修剪切口,在探针指引下以2-0号无损伤缝合线连续扣锁缝合切口。检查推开膀胱创面无活动性出血点,缝合腹膜。以2-0号无损伤缝合线连续扣锁缝合阴道壁。阴道放置碘仿纱1条,24h取出,留置尿管。
2 结 果
2.1 手术情况 患者手术顺利,平均手术时间40min,术中出血100ml,均保留子宫,术后恢复快,平均住院时间4d,平均住院费用8000元。
2.2 术后随访 术后每周复查血β-HCG,均在术后1~3周恢复正常,术后阴道少量出血,术后1周左右阴道出血止。
3 讨论
剖宫产术后疤痕部位妊娠是一种罕见的异位妊娠,但是随着近几年剖宫产率的升高,该病发生率呈不断上升趋势,既往有剖宫产史的妇女,再次妊娠时,胚胎着床在子宫切口疤痕处,随着妊娠的进展,绒毛植入至子宫肌层,严重者可穿透子宫浆膜层造成子宫破裂,出现危及患者生命的大出血时需行子宫切除术;若误诊为早孕行人工流产或药物流产时则容易发生术中难以控制的阴道大出血。
3.1 发病机制 CSP的确切原因不清。目前多数学者认为其可能的发病机制是在子宫内膜与肌层之间存在一个微管通道[1],精卵着床并种植于子宫切口瘢痕处,发生底蜕膜缺失或蜕膜化不足。为摄取营养,滋养细胞直接侵入肌层,甚至穿透肌壁至子宫浆膜层外,当然这样的通道也可以来自于子宫其他常规性的手术创伤如刮宫术、子宫肌瘤剜除术、宫腔镜手术甚至是手取胎盘术[2],这些有创性的手术均可致内膜基层损伤而促使内膜与肌层间的微通道形成或者是局部微小楔形缺损。
3.2 诊断 患者均有剖宫产史,但无明显腹痛,与常见异位妊娠表现相似,为停经后出现阴道出血,可能是少量阴道出血或严重阴道大出血,尿HCG阳性,血β-HCG根据孕周、孕囊发育情况不等,结合阴道彩超检查可初步诊断CSP,其准确性为84.6%[3]。超声可见:①子宫腔和宫颈管内无妊娠物。②孕囊位于子宫峡部前壁,是否有胚芽及胎心搏动取决于妊娠周及孕囊发育情况。③妊娠卵与膀胱间子宫肌层组织缺少或消失,其厚度≤5mm[4]。经阴道彩色超声能更清晰显示:妊娠卵和膀胱间菲薄的子宫肌层组织、妊娠物周围丰富的滋养层血流信号,孕囊形态及其同宫颈管位置的关系,可鉴别流产物和宫颈妊娠。本文中5例患者均有停经病史,诊断主要依据经阴道彩超检查,提示子宫下段疤痕部位孕囊或包块形成,大小约3cm×4cm,凸向宫腔或浆膜层,与膀胱之间的厚度在2~4mm,均可见丰富血流信号,其中1例见活胎,尿妊娠试验均阳性,结合血β-HCG结果可明确诊断。
3.3 治疗 对CSP的治疗在以往的病例报道多因漏诊导致采取不适当的处理方法,造成患者阴道出血过多,经常为挽救患者生命在紧急情况下不得不行子宫切除术。近几年来因诊断技术提高,特别是经阴道彩超在临床的广泛应用,对早期发现的CSP,可在孕早期被诊断,使临床及时应用药物保守治疗或尽早手术治疗成为可能。
疤痕子宫妊娠的治疗方法有多种选择,多数作者认为CSP可采取个体化的不同治疗方案,结合以下因素综合考虑:①患者有无急性腹痛及阴道大出血等症状,生命体征是否稳定等情况。②超声检查:病灶大小,范围,与浆膜层距离,局部血流信号,是否凸向宫腔或凸向浆膜层。③血β-HCG值。其中,药物治疗和介入治疗所需时间长,手术治疗周期短,阴式妊娠组织清除术治疗剖宫产术后子宫疤痕妊娠为一种较新式手术,手术操作简单易行,适合几乎全部CSP的治疗,对首次治疗病例或对出现阴道大出血行介入后亦可联合此术式缩短治疗周期。
3.3.1 药物治疗 对确诊CSP的早期患者,若病情稳定,超声检查提示妊娠囊直径小于3cm,血β-HCG值<5000IU/L,包块距浆膜层有一定距离,可选择药物保守治疗。目前临床上多用米非司酮和甲氨蝶呤(MTX),两种药物联合保守治疗,给予患者口服米非司酮或结合MTX肌肉注射或者孕囊直接注射,给药后密切检测血β-HCG下降情况,如果β-HCG进行性下降满意,再于B超直视下行清宫术,可以有效的减少出血量,避免子宫破裂的可能性。如果β-HCG很快下降至正常,无阴道流血,也可以在严密随访的基础上期待病灶自行吸收。亦有文献报道单纯MTX治疗,成功率可达到85%[5]。
3.3.2 手术治疗
3.3.2.1 子宫动脉栓塞术(UAE) 随着介入治疗的发展,其在妇科紧急而凶险的急诊出血中发挥着重要作用。最初是作为CSP阴道大出血的抢救手段,近年随着对CSP诊断意识的加强和诊断水平的提高,对于血清β-HCG水平较高、绒毛活性强、彩色多普勒超声检查提示妊娠组织距浆膜层较近的病例,为避免大出血可行UAE。可在UAE后1周左右行清宫术,或期待治疗均可获得较高的成功率,张榑等[6]报道20例CSP患者采用此方法治疗,15例治疗成功,且术后无阴道大出血情况发生,显示了UAE治疗CSP的有效性和安全性。但对于超声显示妊娠物与膀胱之间的子宫肌层非常薄,或病灶已凸向膀胱,保守治疗无效的患者,行手术切除病灶或行子宫切除术为最终治疗方案。
3.3.2.2 病灶清除术 子宫疤痕妊娠属于特殊部位异位妊娠,可选择手术治疗,行病灶清除术,特别是血β-HCG水平非常高,包块过大,病灶近乎靠近或凸向浆膜层的情况下,可选择病灶清除术,避免因大出血导致切除子宫的危险。传统手术方式可经腹、腹腔镜下完成,本组病例选择经阴式行病灶清除术,手术经过顺利,具有阴式手术经验者均可操作。术中直视下钳夹止血,出血少,平均约100ml,具有阴式手术恢复快的特点。相比经腹和腹腔镜两种术式有几个优点:1)与腹腔镜手术均属微创治疗,但腹腔镜下病灶相对难以暴露清楚,没有经阴式直接钳夹血管压迫止血的优点,术中出血会增多,对术者的腔镜技术熟练程度要求较高。因病灶部位较低,经阴式手术操作简单易行、出血少。更直观;2)与开腹手术相比,创伤少、术后恢复快、住院时间短、治疗费用减少,减少了盆腔粘连的机会。因手术病例较少,暂不能行统计学分析比较三种术式的优越性,但此手术的简单易行直观的特点可在临床推广使用。
3.3.2.3 子宫切除术 子宫切除术仅用于大出血致失血性休克,为抢救患者生命的紧急情况下而行的术式,因介入治疗的开展,这种治疗方法应用越来越少,成为不得已而为之的方法。
总之,随着剖宫产率的增高带来CSP发生率的上升以及阴道彩超在临床上的广泛应用,提高了CSP早期诊断的准确率。临床上目前尚没有针对CSP的规范性治疗方案,对CSP一般倾向于个性化的治疗,包括药物保守治疗、介入治疗、手术治疗以及各种综合治疗。经阴式行妊娠组织清除术作为手术治疗CSP的一种术式,随着手术病例的增加,手术操作的体会和经验的丰富会让这种术式更简单、易行、快捷和安全。
[1]Godin PA,Bassil S,Donnez J.Anectopic pregnancy developing in a previous caesarean section scar[J].Fertil Steril,1997,67(2):398-400.
[2]Fa it G,Goyert G,SundarsonA,et al.Intramu ral pregnancy with fetal survival case history and d iscussion of etiologic factors[J].Obstet Gynecol,1987,70(3Pt 2):472-474.
[3]Ash A,Smith A,Maxwell D.Authors response to:Caesarean scar pregnancy[J].BJOG,2007,114(10):1304.
[4]焦光琼,凌梅立,钱尚萍.经阴道彩色多普勒超声在诊断剖宫产子宫疤痕妊娠中的价值[J].上海医学影像,2004,13(1):16-18.
[5]金 力,范光升,郎景和.剖宫产术后瘢痕妊娠的早期诊断与治疗[J].生殖与避孕,2005,25(10):630-634.
[6]张 樽,高桂琴,林婉君,等.剖宫产瘢痕妊娠早期诊治方法的探讨—附47例临床分析[J].国际生殖健康/计划生育杂志,2009,28(6):398-399,405.
R719.8
B
1003—6350(2012)16—085—03
10.3969/j.issn.1003-6350.2012.16.036
洪 澜(1976—),女,湖北省黄冈市人,副主任医师,本科。
2012-01-09)
