高血压脑出血外科治疗的临床体会
2012-10-25余全明
余全明
高血压脑出血外科治疗的临床体会
余全明
(新疆巴州人民医院,巴州 636600)
探讨高血压脑出血3种手术治疗的疗效及其适应证。收集我院2005年1月至2011年4月采用颅骨钻孔血肿抽吸引流术、小骨窗显微手术血肿清除术及大骨瓣开颅血肿清除术3种术式治疗高血压脑出血63例,按照血肿量分为3个讨论组,并对3种不同术式的疗效和适应症作一分析。对高血压脑出血GCS评分较高(11~14分)、血肿量较小(20~50ml)的病人选用颅骨钻孔血肿抽吸引流术可降低致残率。血肿量较小(20~50ml)及中等量血肿(51~80ml)的病人采用小骨窗显微手术血肿清除术能明显减少死亡率。巨大血肿(>80mL)的病人采用骨瓣开颅能明显降低死亡率。手术治疗高血压脑出血的3种术式各有其优势及缺点。颅骨钻孔血肿抽吸引流术具有手术创伤小,病人恢复快,并能及时有效地解除脑受压的特点,但有较大再出血风险。大骨瓣开颅血肿清除术对患者的损伤大,患者康复时间长,但止血确切,可明显减少再出血风险。
高血压脑出血;手术治疗;预后
高血压脑出血的临床发病率、病死率、致残率均较高,手术治疗是其重要的治疗方法之一。手术方法包括小骨窗显微手术血肿清除术、大骨瓣开颅血肿清除术及颅骨钻孔血肿抽吸引流术等。对于小脑幕上出血大于30ml、小脑幕下出血10ml以上的出血,可考虑行手术治疗。但手术方式的选择,成为讨论的焦点。大骨瓣开颅血肿清除术具有直视下止血彻底、再出血风险低、可选择减压治疗的优点,但是大骨瓣开颅,对患者损伤较大,患者后遗症较重、恢复时间长。颅骨钻孔血肿抽吸引流术具有微创的特点,但是急性出血期,再出血风险极高,且不适用于颅内压增高明显的患者。小骨窗显微手术血肿清除术是对前两种手术方式的折中方式,可直视下止血,切口小,但是同样减压不够充分,不适用于已经发生脑疝或可能发生脑疝的患者。
本文选取我院2005年1月至2011年4月采用骨瓣开颅血肿清除术、小骨窗显微手术血肿清除术及颅骨钻孔血肿抽吸引流术3种术式治疗高血压脑出血63例,并对各种手术治疗方法及其适应证和疗效作探讨,为高血压脑出血的标准化治疗提出合理化建议。
高血压性脑出血病人,手术选择在发病后7~24h之间进行,其手术疗效较好,术后颅内再出血风险以及全身其他系统并发症发生率较低,是最佳手术治疗窗[1]。对于高血压脑出血GCS评分较高(11~14分)、血肿量较小(20~50ml)的病人选用颅骨钻孔血肿抽吸引流术可降低致残率,术后可视血肿情况选择性的施行尿激酶灌洗,最大程度的排除血肿,减少后遗症。但是该手术方式不能直视下止血,故在出血的急性期,有较高的再出血风险。巨大血肿(>80ml)的病人采用大骨瓣开颅能明显降低死亡率,直视下止血彻底,且视术中脑肿胀情况,可行减压术。血肿量较小(20~50ml)及中等量血肿(51~80ml)的病人采用小骨窗显微手术血肿清除术能明显减少死亡率。小骨窗显微手术血肿清除术是上述2种手术方式的折中选择,既有微创的效果,减少创伤,又可以直视下止血,减少再出血,但与颅骨钻孔血肿抽吸引流术相同,不能充分的减压。所以对于已经存在脑疝或可能出现脑疝的患者,大骨瓣开颅血肿清除术是一种必要的选择。
1 资料与方法
1.1 一般资料 病例入选标准:①年龄35~70岁;②经CT证实为脑叶出血和脑深部出血(包括基底节区出血、丘脑出血及混合型出血);③出血量>20ml。病例排除标准:①患者无自主呼吸,或已经继发心率失常;②由于肿瘤、外伤、血管畸形及动脉瘤引发的出血;③脑干出血;④重要脏器功能不全,如肝肾功能衰竭;⑤凝血功能障碍。
病例特点:男性37例,女性26例;年龄34~87岁(平均58.3岁);自发病到入院时间40min至8h。左基底节出血21例,右基底节出血28例,脑叶出血10例,小脑出血4例;合并破入脑室者12例。GCS评分:3~6分20例,7~10分27例,11~14分16例。按手术方式将63例患者分为3组,包括定向引流组19例,小骨窗开颅组20例,骨瓣开颅组24例。
所有病例均患有高血压病史,病程2~26年,多数患者未规范治疗,或间断治疗,或漏服药,或没有定时监测。伴糖尿病者19例,曾有过脑梗死或脑出血者4例。入院时血压最低者160/100mmHg,最高者260/170mmHg。
1.2 临床表现 术前神志清楚16例,昏迷患者47例,不同程度偏瘫患者57例(肌力4级11例,肌力3、2级25例、肌力1、0级15例),并发应激性胃出血10例。6例患者入院时神志清楚,入院6h内神志转为昏迷。
1.3 影像学资料 所有病例均经头颅CT确诊,其中脑叶出血10例,脑深部出血49例(基底节区),小脑出血4例,合并脑室出血12例。根据多田公式计算[2],按血肿量分为3个讨论组:20~50ml组41例,51~80ml组16例,81~110ml组6例。
1.4 手术方法
1.4.1 大骨瓣开颅血肿清除术 基底节区脑出血多选用扩大翼点入路,翻开肌骨瓣,切开硬脑膜后,适度分开外侧裂显露岛叶,避开重要血管后,切开岛叶皮质2cm,显露血肿,如颅内压力较高,则沿颞中回或颞上回切开脑皮质2~3cm,显露血肿,直视下清除血块并进行适当止血处理。血肿清除后脑组织多明显塌陷,血肿腔一般不放置引流管,肌骨瓣复位固定,分层缝合头皮。皮层下出血应根据血肿所在部位开颅清除血肿。如果血肿破入侧脑室,争取手术中肉眼彻底清除血肿,并进行反复冲洗,直至冲洗液清亮为止。血肿腔放置引流管一根,如血肿清除后脑组织塌陷不明显,则去除骨瓣,减张缝合硬脑膜,关颅。
1.4.2 小骨窗显微手术血肿清除术 根据头颅CT定位,避开Wernike区等重要功能区。选取血肿最大、最表浅处做3~4cm直切口,直达颅骨,乳突撑开器撑开头皮,用铣刀做直径3.0cm左右的小骨窗(钻孔一枚,咬骨钳扩大骨窗至直径3.0cm),瓣状切开硬脑膜后翻开、固定。选择相对无血管非功能区,用脑穿针小心穿刺确认血肿位置及深度后,在手术显微镜下电凝切开2cm左右皮层,自动拉钩牵开皮质,不断调整显微镜视角和患者的头位,用吸引器直视下吸除血肿,尽量清除血肿并适度止血,并间断使用生理盐水反复冲洗血肿腔。此时,脑压多较低,血肿腔一般不放置引流管,尽量缝合硬脑膜。小骨瓣可复位固定或不还纳,缝合颞肌及其筋膜、头皮各层。
1.4.3 颅骨钻孔血肿抽吸引流术 根据头颅CT扫描定位血肿,选择血肿距离头皮最近、血肿最大、无大血管经过、非重要功能区进行标记,测量血肿中心距离头皮的距离,确定穿刺方向,然后局部麻醉。颅骨穿孔,穿破硬脑膜,用带针芯的14号硅胶引流管缓慢向预定靶点进针,可见部分血肿流出,妥善固定引流管,小心抽吸大部分血肿,残余血肿分次注入尿激酶后逐步清除,1次/d,每次2~3万U,夹管2h后放开引流管引流,动态复查头颅CT,直至血肿<5ml后拔管。
1.4.4 CT引导下的颅骨钻孔血肿抽吸引流术,方法同颅骨钻孔血肿抽吸引流术,于无菌CT室行操作,穿刺成功后复查颅脑CT检查,根据CT所示引流管的位置及血肿残余情况,调整引流管的位置,便于引流残留血肿,妥善固定。各种术式统计情况见表1。

表1 术式统计 (n)
2 结果
2.1 2次出血 24例行大骨瓣开颅血肿清除术患者,无2次出血,0%;17例行小骨窗显微手术血肿清除术患者,1例出现2次出血,再行大骨瓣开颅血肿清除术0.6%;22例行颅骨钻孔血肿抽吸引流术患者,2例出现2次出血,再行大骨瓣开颅血肿清除术0.8%。
2.2 临床体征改善 术前10例神志清楚患者,2例行颅骨钻孔血肿抽吸引流术后再出血,2次手术行大骨瓣开颅血肿清除术,术后均神志昏迷,出院时仍处于昏迷状态。8例术后麻醉苏醒后神志清楚(局麻2例)。
术前53例神志昏迷患者,术后1~2d清醒者23例,占43.4%(20/53),术后3~7日神清者25例,占47.2%(21/53),出院时患者仍处于昏迷状态者5例,占9.4%(5/53),死亡7例。
6例无偏瘫患者均行颅骨钻孔血肿抽吸引流术,术后未出现瘫痪;术前57例偏瘫患者,24例行大骨瓣开颅血肿清除术,17例行小骨窗显微手术血肿清除术,16例行颅骨钻孔血肿抽吸引流术,3种术式术后恢复情况如表2。
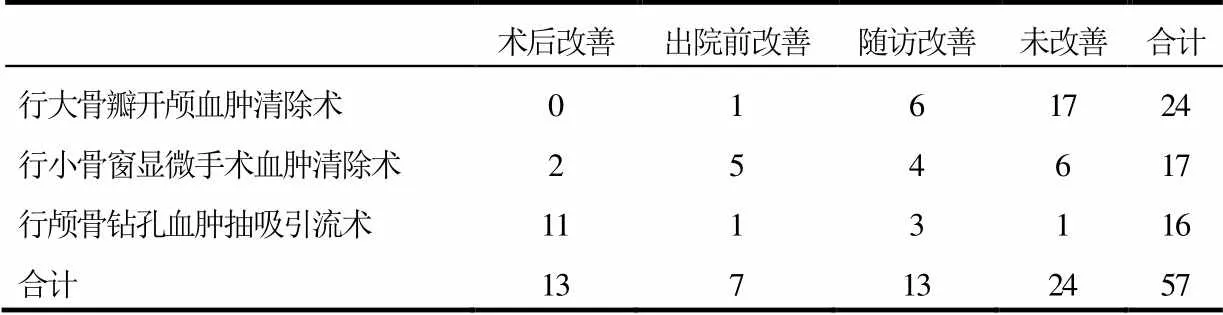
表2 术后肌力改善情况
(注:未改善患者包括死亡病例)
3 讨论
手术治疗是治疗高血压出血的重要手段之一,患者病情的差别大,发病后有效治疗时间较短[3]。其治疗应个体化,即根据血肿大小、出血部位、对内科治疗的反应、年龄、全身状况、基础疾病,有关并发症等,结合现有的医疗条件进行综合判断,选择最适宜的手术方式,不能拘泥于一种术式[4]。大骨瓣开颅血肿清除术是目前常用的手术方式,直视下行开颅手术,可应用显微外科技术,彻底的清除血肿,止血相对可靠、可充分减压是其优势。但手术创面较大,适用于术前已经发生脑疝或有明显脑疝倾向的患者。同时该手术对设备要求相对较低,术中血肿清除后若脑压较低、脑组织明显塌陷,可行骨瓣复位,无须2次手术修补颅骨缺损,如清除血肿后脑组织无明显塌陷、脑压仍较高,应果断取出骨瓣,咬除蝶骨嵴外侧骨质,减张缝合硬脑膜后关颅。小骨窗显微手术也称锁孔手术,在临床应用过程中强调“个体化”原则[5]。该术式兼有血肿抽吸引流术和大骨瓣开颅血肿清除术的两种手术的优点,既能达到较微创的目的,又可以在直视下清除血肿,骨窗较小,需要分离切开的肌肉组织少,入路切口小、简捷,脑牵拉轻微,不必要的脑暴露少,可减少术中出血,对患者的外观影响小,术后反应轻微[6]。但该手术要求术者具备丰富的显微手术的经验,能独立地、稳妥地处理手术中可能发生的意外,有扎实的显微手术基本功,要同时兼顾有效、安全、微创手术要求,对手术器械的要求也较高。颅骨钻孔血肿抽吸引流术可以在局麻下进行,手术损伤小、操作简便。该方法临床运用广泛[7],适用于丘脑、脑干等深部及重要功能区血肿,全身状况较差,难以耐受手术和麻醉、高龄及有多种基础疾病者。部分出血量不大、意识清醒的瘫痪者,本法可促进恢复。对该方式失败者,应及时改用开颅血肿清除术,对出血量大、病情进行性的患者不宜采用。
3.1 对于丘脑出血或基底节出血破入脑室的治疗 在整理病例的过程中,另外有丘脑或基底节区脑出血破入脑室,原出血位置出血量<20ml,但患者双侧脑室或第三、四脑室积血铸型,未行上述3种手术术式,故本文病例未选取。对于此种出血,作者认为侧脑室穿刺引流是一种效果明显的治疗方式。侧脑室穿刺引流可以间断释放血型脑脊液,减少血液对正常脑组织的刺激。同时患者脑室铸型,行侧脑室穿刺引流可以减轻梗阻性脑积水对脑组织的压迫。同时侧脑室穿刺后可持续监测患者的颅内压情况,当颅内压异常增高时,考虑出血增多,可复查头部CT,以利于下一步治疗。直接测量颅内压(ICP),将其控制在100~200mmHg,有条件的单位可行有创动脉压监测(ABP),可根据ICP、ABP推算出脑灌注压(CPP)(CPP=ABP-ICP),将脑灌注压控制在60~90mmHg,可明显改善患者的预后。
3.2 高血压脑出血(HIH)死因分析 本文病例分析,高血压脑出血死亡原因主要有3种:颅内压升高,高热,呼吸、循环衰竭,本文病例7例死亡,颅内压升高继发脑干功能衰竭死亡4例,高热导致电解质紊乱、DIC死亡1例,HIH合并肺感染死亡2例。
3.2.1 HIH引起的颅内压升高 颅内压升高是导致脑疝是患者死亡的最根本原因,按其发生机制可分为:①血肿占位效应引起;②血肿周围脑组织水肿引起;③梗阻性脑积水后继发脑疝。所以血肿急性期的手术目的在于尽快解决出血的占位效应,而术后脱水治疗也是提高患者存活率的重要手段。
3.2.2 HIH引起的高热 高热多持续在39℃以上,一般认为系丘脑和其它高级中枢下行交感通路受刺激所致,使体温调节异常,而致中枢性高热。本组病例有26例出现高热,占49%。死因是由于脑干出血使体温调节中枢或其通路受损伤,导致交感神经紧张性增强,从而使恶性高热(MH)敏感病人诱发MH;或通过过度高热和增加外周血管的张力,引起横纹肌溶解和极度高热,而横纹肌溶解所致肾衰和DIC是迅速死亡的主要原因。
3.2.3 HIH合并症 肺感染,呼吸、循环衰竭均是加快死亡的原因[8]。所以在治疗过程中,要强调整体治疗的观点。控制好血压和血糖的同时防治肺部感染,注意水电解质平衡,防治肾功能衰竭。加强护理,昏迷患者需早期开放气道,便于排除呼吸道分泌物和气管管理,以纠正大脑及全身组织缺氧。中、后期功能恢复的患者对护理的要求特别高,应加强生活护理,提高生存质量。
3.3 2次出血 2次出血是高血压脑出血常见的并发症,其原因分析为。①手术方式:开瓣术显露充分,直视下止血确切,明胶海绵压迫止血可靠,而微创术止血效果差,所以2次出血发生多;②术后拔除气管导管,烦躁、吸痰、疼痛、便秘等刺激致的血压增高未得到有效控制,使止血不牢固的血管再次破裂出血;③术后过早或大剂量使用脱水药,使颅压过低,解除了压迫性止血作用。
本文病例3例再出血,2例为颅骨钻孔血肿抽吸引流术后出血,出血率0.6%,1例为小骨窗显微手术血肿清除术后出血,行大骨瓣开颅血肿清除术后无2次出血,3例2次出血患者预后差,出院时均昏迷状态。所以2次出血的防治为:①术中要止血可靠,术后血肿腔可放置一引流管,关颅各层缝合要紧密,特别是帽状腱膜或颞筋膜,防止头皮血内渗;②术后如患者清醒,尽早拔除气管插管,如估计短时间内不能清醒者应尽早行气管切开术,避免排痰刺激或气道梗阻引起烦躁,血压增高;③术后有效控制血压,尤其是血压增高,通常使用硝普纳微量泵入,维持血压在160/100mmHg以下;④术后甘露醇等利尿药,脱水要适时适量,通常从小剂量开始;⑤术后如患者烦躁,在未见2次出血时,适量使用镇静剂;⑥密切观察意识、瞳孔、生命体征变化,2次出血主要表现为进行性意识障碍或昏迷程度加重,血压进行性升高,引流液较多等,可复查CT明确诊断,争取在脑疝形成前采取进一步治疗的措施,以免加重脑组织损害,加重后遗症状。
3.4 手术时机与脑损伤及疗效的关系 脑出血对脑组织的损伤主要是血肿直接对脑组织的机械压迫、血液成分及代谢产物的细胞毒作用。首先是血肿直接压迫脑组织致局部及周围组织的损害,出血后24h内,在血块形成过程中凝血酶的释放,会引起邻近脑组织水肿,血脑屏障破坏和产生细胞毒作用;红细胞溶解释放游离血红蛋白及其降解产物是脑水肿形成的另一机制。脑出血后6~7h血肿周围开始出现脑水肿、脑组织坏死,且随时间延长而加重。所以血肿压迫时间越长,周围脑水肿越严重,致死、致残率就越高[9]。因此,在脑出血后导致周边水肿发生之前,应尽早手术减轻血肿对脑组织的占位压迫,阻止出血后引起脑水肿等一系列继发改变所致恶性循环,从而提高患者生存率及生存质量。
选择出血6h内手术或病情稳定以后延期手术(24h后)的问题一直是手术治疗争论的焦点。施行超早期手术即出血6h内手术,有助于减轻脑水肿、改善脑灌注、提高术后生存质量,但术后再出血风险较出血24h后手术明显增多。延期手术即出血24h后,虽因血肿自溶较易清除血肿,同时术后再出血较出血6h内手术为少,但此时血肿周围正常脑组织已出现海绵样凋亡、变性、坏死等病理改变,脑水肿范围也明显扩大,故术后神经功能恢复情况较差。延期手术虽然可以降低外科治疗的死亡率,却难以降低总死亡率[10]。根据本文选取病例的分析,手术时机选择在发病后6~24h之间进行,其手术疗效较好,术后颅内再出血风险以及全身其他系统并发症发生率较低,是最佳手术治疗窗。
3.5 手术方式的选择 高血压脑出血的基本病理变化是出血形成的血肿急性膨胀导致脑疝、脑血管缺血坏死以及出血后血肿周围的脑组织因局部血管活性物质的产生和释放而发生水肿、变性、出血和坏死。因此,高血压脑出血手术的主要目的就是清除血肿,解除血肿对脑组织的压迫,减少血肿分解物对脑组织的继发性损伤。其次是止血,防止再出血。治疗的重点是预防和减轻继发性脑损害,关键是争取尽早有效阻断继发性脑损害发生发展过程的各个环节[11-12]。
关于高血压脑出血的外科治疗,多数学者强调应根据高血压脑出血的部位、出血量及全身情况选用不同的治疗方法[13]。目前常用的术式有3种,即定向穿刺引流术、小骨窗开颅微创术和骨瓣开颅血肿清除术。3种术式各有其优缺点,选用何种治疗术式,各家报导意见亦不相同。采用定向穿刺引流术具有创伤小、操作简单等优点,但这种手术对于脑出血量大、急性脑受压和颅内压增高严重者,则不能及时有效的解除脑受压和缓解颅内压增高,故它对血肿量较小、病情较轻的患者效果较好。而选用骨瓣开颅清除血肿较为彻底,可直视下止血,减压充分。但骨瓣开颅手术创伤大,病人恢复时间长,故它适宜于脑出血量大、急性脑受压严重和颅内压增高明显的患者为妥。至于小骨窗开颅微创手术则可弥补上述两种手术方法的不足。该手术方法具有创伤小、病人恢复快,而又能及时有效的解除脑受压和缓解颅内压增高的特点,故对于中等量的高血压脑出血,则应以小骨窗开颅微创手术疗效较为满意。本组资料研究表明,对于脑出血量大(81ml以上)的患者,骨瓣开颅清除血肿死亡率较定向穿刺引流明显降低(<0.05),其原因可能是由于骨瓣开颅清除血肿能及时有效的解除急性脑受压,缓解脑病发生及后期血浆成分析出和细胞裂解产物对脑组织的损害所导致的脑功能损伤[14]。而在脑出血量中等(51~80ml)的高血压脑出血,小骨窗开颅微创术较定向穿刺引流伤残率明显降低和自理人数显著增加(<0.05),其原因可能是因小骨窗开颅微创术与定向引流术都具有手术创伤小的特点,但前者能迅速的解除脑内血肿对血肿腔周围脑组织和脑功能结构的压迫,促使神经功能较快可逆性的恢复。但对于出血量较少(20~50ml)、病轻较轻(GCS:11~14分)的患者,则尚需以定向穿刺引流术作为首选的治疗方式。
作者认为开展颅骨钻孔血肿抽吸引流术时,必须具备开颅手术条件,术中有血肿再次出血风险,再出血往往出血量较大,大于原血肿量,需急诊行大骨瓣开颅血肿清除术,以挽救生命。同时该术式出血风险高,在患者临床体征不明显时,应在发病后3日行手术,更加安全,既避免了血肿周围脑组织肿胀带来的脑损害,防止并发症,改善预后,又可以最大限度的减少出血风险,同时在CT引导下置管引流,更提高了手术的可靠性。
总之,我们应根据每一个高血压脑出血患者的具体情况,选择治疗方案。手术应根据不同病情选择不同手术方式,积极地防治各种并发症,这样的个体化治疗才能有效地降低死亡率和致残率。
[1] 王建清,陈衔城,吴劲松,等.高血压脑出血手术时机的规范化研究[J].中国微侵袭神经外科杂志,2003,8(1):2-24.
[2] 朱宏伟,师蔚,杨永林,等.外科治疗幕止高血压脑出血手术方式的选择[J].中国临床神经外科杂志,2005,10(4):284-285.
[3] 周良辅,庞力.高血压脑出血的微侵袭手术治疗一前瞻随机多中心研究[J].中国临床神经外科学,2001,9(2):151-154.
[4] 夏国道.姚建社,包平,等.高血压脑出血的临床特点和疗效分析[J].中华神经外科杂志,2003,19(3):231-232.
[5] 徐鹏飞,和宁.高血压脑出血手术方式选择探讨[J].中华现代外科学杂志, 2009,8(6):244-245.
[6] 兰青.积极开展神经外科锁孔微刨手术[J].中国微侵袭神经外科杂志, 2005,1O(3):97-99.
[7] 刘承基.脑血管外科学[M].徐州:江苏科学技术出版社,2003:331,333.
[8] 曹宏春,海燕.高血压脑出血53例死因分析[J].临床医学.2002,3(2):7-8.
[9] 朱毅.李厚泽,韩世福,等.立体定向手术治疗超早期高血压丘脑出血的临床实验研究[J].中风与神经疾病杂志,1995,12(4):216-217.
[10] Powers WJ, Zazulia AR, Videen TO, et al. Auto regulation of cerebral blood flow surrounding acute (6 to 22h) intracerebral hemorrhage[J]. Neurology, 2001,57:18.
[11] 王忠诚.神经外科学[M].武汉:湖北科学技术出版社,1998:686-689.
[12] 毛群,勾俊龙.外科治疗脑出血回顾与展望[J].国外医学:神经外科学分册,2003,5(5):420-421.
[13] Murthy JM, Chowdary GV, Murthy TV, et al. Decompressive craniectomy with clot evacuation in large hemispheric hypertensive intracerebral hemorrhage[J]. Neurocrit Care,2005,2(3):258-262.
[14] Lin SZ. hypertensive intracerebral hemorrhage and brain edema[J]. Zhong hua Yi Xue Za Zhi,2002,65(6):239-240.
[15] Tan SH, Ng PY, Yeo TT. Hypertensive basal ganglia hemorrhage:a prospective study comparing surgical and nonsurgical management[J]. Surg Neurol,2001,56(5):287-292.
[16] Xi Guohua, HuaYa, Bhasin R, et al. Mechanisms of edema formation after intracerebral hemorrhage:efects of extravasatedn red blood cells on blood flow and blood-brain barrier integrity [J]. Stroke,2001,32 (12):2932-2938.
[17] Hoff JT,徐记氦.脑内出血的临床与实验[J].中国神经精神疾病杂志, 1999,25(1):1-4.
[18] 刘承基.脑血管病外科学[M].南京:江苏科学技术出版社,1999:307-339.
(本文校对:王治华 收稿日期:2012-01-15)
Clinical Experience with Operative Treatment of Hypertensive Intracerebral Hemorrhage
Yu Quanming
(Bazhou People's Hospital in Xinjiang Province,Bazhou 636600, China)
To explore the therapeutic efficacies of different surgical methods for hypertensive intracerebral hemorrhage and to investigate their indications.Admitted into our hospital from January ,2005 to April ,2003,63 cases of hypertensive intracerebral hemorrhage(HICH) treated by the cranial drilling hematoma aspiration , craniotomy through small bone window or craniotomy through bone flap was divided into 3 subgroups according to hematoma volume. To analyzed the indications and therapeutic outcomes of these 3 surgical methods comparatively.The disability rate was low in the cranial drilling hematoma aspiration group with GCS 11-14 and small hematoma volume (20-50ml).The patients' morbidity was reduced obviously in small-bone-window craniotomy group with the small hematoma volume (20-50ml) and moderate hematoma volume(51-80ml). The bone-flap craniotomy group with great hematoma volume (over 80ml) has a low mortality rate.The 3 surgical methods for hypertensive intracerebral hemorrhage have their advantages and disadvantages respectively. The cranial drilling hematoma aspiration has the marked superiorities such as minimal invasion and quick rehabilitation and immediate decompression. But there was a higher rate of recurrent hemorrhage after the cranial drilling hematoma aspiration. Althought there is more injury and lead to longer time to healing , the method of craniotomy through bone flap obviously reduce the rate of recurrent hemorrhage after the operation.
Hypertensive intracerebral hemorrhage; Operative treatment; Prognosis
10.3969/j.issn.1672-2779.2012.06.095
1672-2779(2012)-06-0143-05
