不同消化道重建术式对胃癌伴2型糖尿病患者术后糖代谢的影响
2012-09-05桂双元
桂双元
(永州市中心医院胃肠外科,湖南永州425006)
不同消化道重建术式对胃癌伴2型糖尿病患者术后糖代谢的影响
桂双元
(永州市中心医院胃肠外科,湖南永州425006)
目的比较胃切除术后不同消化道重建术式对2型糖尿病患者的糖代谢影响。方法回顾性分析近年来于我院行胃切除及消化道重建术(BillrothⅠ式、BillrothⅡ式、Roux-en-Y式)的2型糖尿病患者临床资料,比较术前及术后1、3、6个月患者体重、血糖(餐后血糖)、胰岛功能等疗效指标。结果与术前比较,术后1、3、6个月血糖(餐后血糖)、HbA1c等指标在三种消化道重建术式后均有显著下降(P<0.05),胰岛功能有明显改善(P<0.05);同时采用BillrothⅡ式及Roux-en-Y式的患者上述指标在术后所选时间改变均较BillrothⅠ式更为明显(P<0.05),但BillrothⅡ式及Roux-en-Y式疗效差异无统计学意义(P>0.05)。结论三种消化道重建术对2型糖尿病均有一定治疗效果,BillrothII式及Roux-en-Y式疗效差异无统计学意义,但较BillrothⅠ式显著。
消化道重建术;2型糖尿病;糖代谢
随着生活水平的提高,2型糖尿病已日益成为危害人民健康的问题。近年来研究显示[1],胃旁路和胆胰转流等胃肠道重建手术可以使2型糖尿病患者的葡萄糖代谢、胰岛素功能等得到改善。本文回顾性分析了近年来我院采用不同方式行胃切除消化道重建手术治疗的2型糖尿病患者的临床资料,拟探讨此类手术对2型糖尿病患者糖代谢的影响。
1 资料与方法
1.1 一般资料收集2004年6月至2011年3月于我院行胃切除及消化道重建术的2型糖尿病患者78例,其中男性44例,女性34例,年龄44~71岁,平均(58.84±5.64)岁。所选患者中术前均经胃镜及病理切片诊断为胃癌,肿瘤位置包括胃体部28例,胃窦部26例,贲门部24例,均未发现淋巴结或远处转移。入院前52例患者已有糖尿病病史,病史4~18年,平均(8.8±1.6)年,均已接受降糖治疗。26例患者无糖尿病病史,入院后行常规检查或糖耐量试验诊断为2型糖尿病,均符合世界卫生组织(WHO)1999年颁布的糖尿病诊断标准及糖代谢状态分类标准[2],即空腹血糖>7.0 mmol/L;或餐后2h血糖>11.1 mmol/L或葡萄糖耐量试验>11.1 mmol/L。所选患者术前均采取相应治疗方式控制血糖,将空腹血糖保持在6.9~8.9 mmol/L,餐后2 h血糖控制在10 mmol/L以下,其中17例患者术前采取饮食控制治疗,44例患者采取药物降糖治疗,17例患者采取注射胰岛素治疗。
1.2 病例分组及处理方式根据手术方式不同将患者分为BillrothⅠ式消化道重建术组(Ⅰ组)、BillrothⅡ式消化道重建术组(Ⅱ组)及全胃切除+食管空肠Roux-en-Y(RY式)吻合式组(Ⅲ组),每组均为26例患者。行Billroth式手术患者均根治性远端胃切除及D2淋巴结清扫术,其中Ⅰ组将残胃直接与十二指肠吻合,Ⅱ组将结肠前、空肠近端对胃大弯、全口吻合,RY式手术患者切除全胃并行D2淋巴结清扫术,并将空肠近端与上提空肠行端侧或侧侧吻合。术后继续监测患者血糖情况,并根据血糖、尿糖水平调整胰岛素用量。
1.3 记录指标记录方式包括术前院内记录及术后1、3、6个月随访,主要记录指标包括患者基本情况,如年龄、性别、糖尿病治疗方式、发病时间;术前及术后患者体重变化指标,如身体质量指数(BMI)超重体重下降百分比(EWL%);血糖变化指数,如空腹血糖(FPG)、餐后2 h血糖(2 h PBG)、糖化血红蛋白(HbA1c)以及空腹C肽(FC-P)、餐后2 h C肽(2 h C-P),并根据胰岛素和血糖值计算胰岛素抵抗指数(HOMA-IR)、β细胞功能指数(HBCI)。
1.4 统计学方法数据统计学分析采用SPSS14.0软件进行,计量资料以均数±标准差()表示,组间比较采用t检验(t-test),P<0.05为差异有统计学意义。
2 结果
2.1 患者术前情况比较所选三组患者性别、年龄及其他生理状态比较差异无统计学意义,具体如表1所示。
表1 三种消化道重建方式患者手术前观察指标比较()

表1 三种消化道重建方式患者手术前观察指标比较()
性别比(男/女)年龄(岁)病史(年) BMI(kg/m2) FPG(mmol/L) 2 h PBG(mmol/L) HbA1c(%) HOMA-IR HOMA-β FC-P(mmol/L) 2 h C-P(mmol/L) 15/11 57.92±5.41 8.7±1.7 25.03±2.75 14.08±3.68 18.24±2.51 8.93±0.72 1.82±0.88 4.41±2.55 1.81±0.88 3.41±1.55 15/12 58.75±4.83 8.7±1.6 25.02±2.91 14.04±3.52 18.41±2.62 8.91±0.75 1.84±0.64 4.36±2.52 1.82±0.79 3.36±1.52 14/11 59.37±5.14 8.9±1.5 25.06±2.88 14.11±3.56 18.32±2.62 8.98±0.79 1.88±0.92 4.52±2.53 1.85±0.91 3.52±1.53
2.2 患者术后情况比较所有患者均未失访,术后均未出现严重并发症,术后进食时间6~11 d,平均(8.8±0.6)d,出院后均恢复正常饮食,饮食量为术前的1/4~1/2。从术后第7天开始,所有患者的口服降糖药物或胰岛素用量开始减少,至术后3个月均停药,停药后血糖无升高,无其他不良反应。
三组患者术后1、3、6个月各项指标与术前相比均有显著改变(P<0.05),此外,Ⅱ、Ⅲ组术后上述时间FPG、2 h PBG、HbA1c较Ⅰ组改变更加明显(P<0.05),Ⅲ组术后1、3、6个月血糖及术后6个月HbA1c与Ⅱ组相比均较高,但差异无统计学意义(P>0.05),具体如表2所示。
表2 三种消化道重建方式患者手术后观察指标比较()
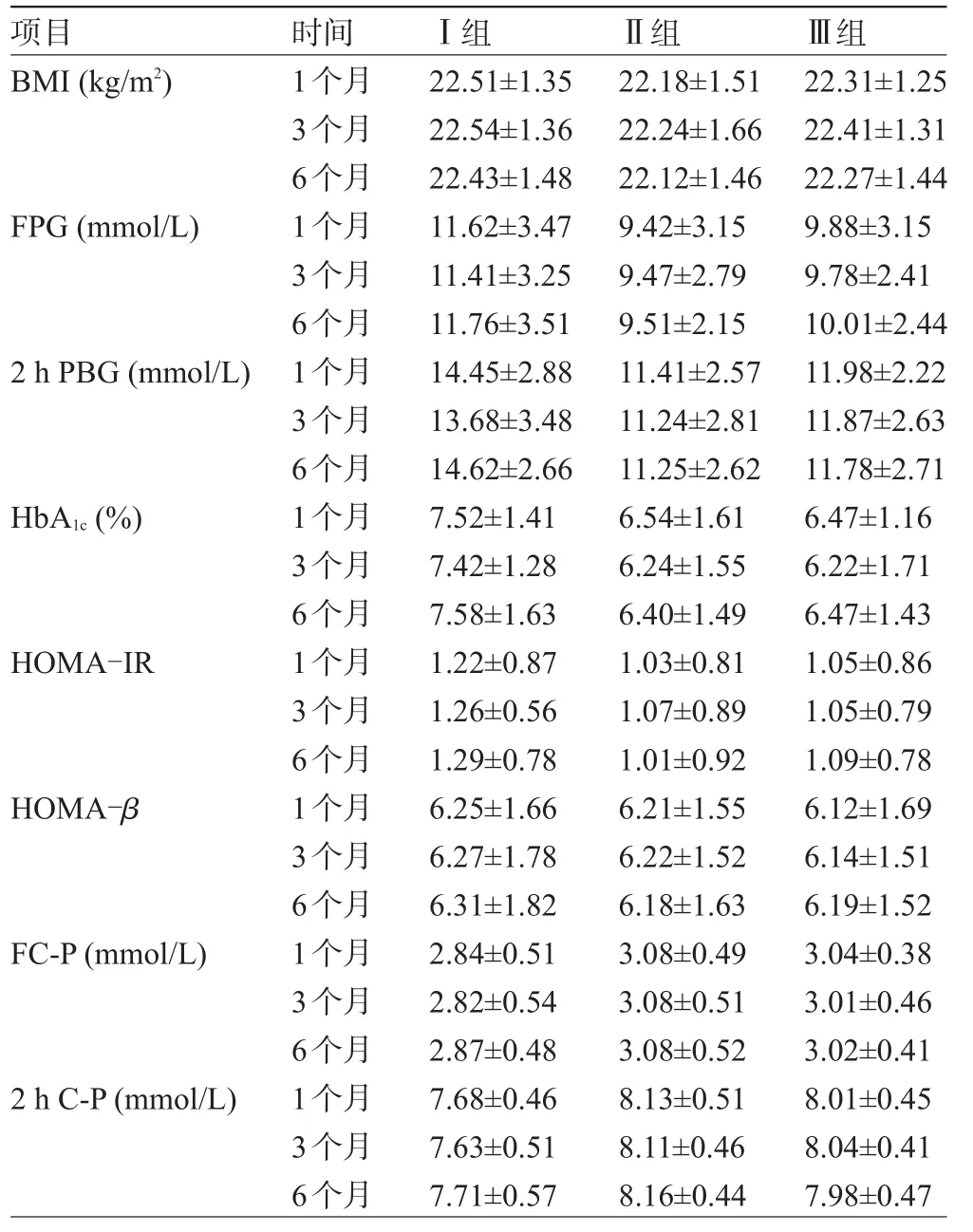
表2 三种消化道重建方式患者手术后观察指标比较()
BMI(kg/m2) FPG(mmol/L) 2 h PBG(mmol/L) HbA1c(%) HOMA-IR HOMA-β FC-P(mmol/L) 2 h C-P(mmol/L) 1个月3个月6个月1个月3个月6个月1个月3个月6个月1个月3个月6个月1个月3个月6个月1个月3个月6个月1个月3个月6个月1个月3个月6个月22.51±1.35 22.54±1.36 22.43±1.48 11.62±3.47 11.41±3.25 11.76±3.51 14.45±2.88 13.68±3.48 14.62±2.66 7.52±1.41 7.42±1.28 7.58±1.63 1.22±0.87 1.26±0.56 1.29±0.78 6.25±1.66 6.27±1.78 6.31±1.82 2.84±0.51 2.82±0.54 2.87±0.48 7.68±0.46 7.63±0.51 7.71±0.57 22.18±1.51 22.24±1.66 22.12±1.46 9.42±3.15 9.47±2.79 9.51±2.15 11.41±2.57 11.24±2.81 11.25±2.62 6.54±1.61 6.24±1.55 6.40±1.49 1.03±0.81 1.07±0.89 1.01±0.92 6.21±1.55 6.22±1.52 6.18±1.63 3.08±0.49 3.08±0.51 3.08±0.52 8.13±0.51 8.11±0.46 8.16±0.44 22.31±1.25 22.41±1.31 22.27±1.44 9.88±3.15 9.78±2.41 10.01±2.44 11.98±2.22 11.87±2.63 11.78±2.71 6.47±1.16 6.22±1.71 6.47±1.43 1.05±0.86 1.05±0.79 1.09±0.78 6.12±1.69 6.14±1.51 6.19±1.52 3.04±0.38 3.01±0.46 3.02±0.41 8.01±0.45 8.04±0.41 7.98±0.47
3 讨论
消化道重建术主要包括BillrothⅠ式、BillrothⅡ式、Roux-en-Y式等三种手术方式,其主要差别在于吻合部位的选择,因此其对患者身体机能也会产生不同的影响。BillrothⅠ式直接吻合残胃和十二指肠,其最贴近解剖结构,较少影响术后患者消化吸收功能[3];BillrothⅡ式旷置了十二指肠和近端空肠,从而减少了食物对其刺激,但未消化完全的食物可能对远端空肠和回肠的内分泌功能产生影响[4];Roux-en-Y式与BillrothⅡ式产生的效果类似,也能减少食物对胃远端、十二指肠和部分空肠近段的刺激,但其完全切除了胃部结构,近端旷置的肠袢长度也不尽相同,因此可能会带来与BillrothⅡ式不同的治疗效果[5]。
国外有研究对合并2型糖尿病的患者施行胃旁路术后发现,术后大部分患者血糖等相关疾病指标正常,其余患者的病情也得到了改善,原先患者控制血糖所需的药物种类明显减少或停药,而多数因糖尿病引起的并发症症状也得到了改善[6]。同时,有研究指出,糖尿病病史越长的患者,手术的效果越差[7],因此建议2型糖尿病患者应在早期便可施行手术。可见胃肠道重建手术对2型糖尿病患者确有一定的治疗作用。
本研究中,采取三种消化道重建术均能有效降低患者术后血糖等指标,使疾病得到改善,同时患者手术后胰岛细胞功能也得到了一定程度的恢复,此外患者BMI也得到了显著下降,这与相关研究结果相一致[1,6]。目前较为公认的机制包括术后患者体重下降、饮食量下降以及对肠-胰岛轴、胃肠激素的影响。但是尚无哪一种机制能够完全解释。
由于手术方式对患者消化吸收功能的影响不同,其对2型糖尿病的治疗机制可能也不尽相同。通过观察我们发现,采用BillrothⅠ式及Roux-en-Y式的患者血糖及HbA1c等指标变化幅度较BillrothⅠ式更加显著(P<0.05)。这与相关研究结果相似[8]。有学者指出[9],采用BillrothⅡ式和Roux-en-Y式手术治疗2型糖尿病较好的原因可能是两者均能使空回肠接触未消化或消化不全食物,从而使相关增强因子如胰高血糖素样多肽-1、瘦素等激素的分泌增加,抑制了胰岛素抵抗作用,同时增加了胰岛素基因表达和胰岛素前体的合成,促进β细胞增殖、抑制其凋亡,从而使胰岛素的反应和活性得到了改善,使血糖和胰岛素水平回归正常水平。但是关于Roux-en-Y式治疗2型糖尿病的确切疗效还存在一定争论,相关研究[10]显示胃癌合并2型糖尿病患者行Roux-en-Y式消化道重建术后C肽及HbA1c有变化,但无明显统计学意义,其推测以胃全切为特征的Roux-en-Y式手术失去了胃以及空肠上段,这些部位可能在血糖改善中发挥了重要的调节作用。但本研究中采用Roux-en-Y式的患者术后各项指标较术前均有显著变化,与BillrothⅡ式相比,虽然有差异,但无显著统计学意义,此结果也得到了一些文献[11-12]的支持,因此关于Roux-en-Y式对2型糖尿病患者的具体疗效还需在以后的研究工作中得到进一步证实。
综上所述,消化道重建术对2型糖尿病患者具有一定治疗作用。三种重建术相比,BillrothⅡ式和Roux-en-Y式效果较BillrothⅠ式更为显著,但目前其治疗糖尿病的具体机制尚不明确,如肿瘤切除、糖尿病病史长短等原因也可能对糖尿病糖代谢有所影响,其机制有待后续进一步研究。
[1]Kang KC,Shin SH,Lee YJ,et al.Influence of gastrectomy for stomach cancer on type 2 diabetes mellitus for patients with a body mass index less than 30 kg/m2[J].J Korean Surg Soc,2012,82(6): 347-355.
[2]Alberti KG,Zimmet PZ.Definition,diagnosis and classification of diabetes mellitus and its complications.Part 1:diagnosis and classification of diabetes mellitus provisional report of a WHO consultation[J].Diabet Med,1998,15(7):539-553.
[3]Omori T,Tanaka K,Tori M,et al.Intracorporeal circular-stapled Billroth I anastomosis in single-incision laparoscopic distal gastrectomy[J].Surg Endosc,2012,26(5):1490-1494.
[4]Du J,Shuang J,Li J,et al.Totally laparoscopic Billroth II gastrectomy with a novel,safe,simple,and time-saving anastomosis by only stapling devices[J].J Gastrointest Surg,2012,16(4):738-743.
[5]Chen CJ,Liu TP,Yu JC,et al.Roux-en-Y reconstruction does not require gastric decompression after radical distal gastrectomy[J]. World J Gastroenterol,2012,18(3):251-256.
[6]Parikh M,Ayoung-Chee P,Romanos E,et al.Comparison of rates of resolution of diabetes mellitus after gastric banding,gastric bypass,and biliopancreatic diversion[J].J Am Coll Surg,2007,205 (5):631-635.
[7]Silecchia G,Casella G,Rizzello M.Surgical treatment of type 2 diabetes[J].Acta Chir Belg,2009,109(3):292-299.
[8]Rubino F,Kaplan LM,Schauer PR,et al.The Diabetes Surgery Summit consensus conference:recommendations for the evaluation and use of gastrointestinal surgery to treat type 2 diabetes mellitus [J].Ann Surg,2010,251(3):399-405.
[9]Huang CK,Shabbir A,Lo CH,et al.Laparoscopic Roux-en-Y gastric bypass for the treatment of type II diabetes mellitus in Chinese patients with body mass index of 25-35[J].Obes Surg,2011,21(9): 1344-1349.
[10]Boza C,Muñoz R,Salinas J,et al.Safety and efficacy of Roux-en-Y gastric bypass to treat type 2 diabetes mellitus in non-severely obese patients[J].Obes Surg,2011,21(9):1330-1336.
[11]Cohen RV,Pinheiro JC,Schiavon CA,et al.Effects of gastric bypass surgery in patients with type 2 diabetes and only mild obesity [J].Diabetes Care,2012,35(7):1420-1428.
[12]Ikramuddin S,Klingman D,Swan T,et al.Cost-effectiveness of Roux-en-Y gastric bypass in type 2 diabetes patients[J].Am J Manag Care,2009,15(9):607-615.
R735.2
B
1003—6350(2012)21—063—03
10.3969/j.issn.1003-6350.2012.21.027
2012-07-01)
桂双元(1970—),男,湖南省永州市人,副主任医师,本科。
