误诊为肺癌的肺结核CT表现分析
2012-09-03耿兴东田忠福束长青
耿兴东,田忠福,束长青
(扬中市中医院放射科,江苏 镇江 212200)
近年来,肺结核和肺癌发病率呈上升趋势,而两者均有咳嗽、咯血等相似的临床表现,同时,肺结核和肺癌CT征象的多样性和重叠性,常给鉴别诊断带来一定困难,成为做出正确影像诊断的阻碍。笔者收集2004年6月至2011年5月误诊为肺癌的肺结核共19例患者资料进行了回顾性研究,分析其影像表现及误诊原因,为临床鉴别肺结核或肺癌提供一些帮助,避免一些结核患者不必要的剖胸手术和肺切除,争取保留较好的肺功能。
1 资料与方法
1.1 临床资料 本组患者19例,男性13例,女性6例,年龄为41~81岁,平均56岁,大于50岁以上者15例。主要临床征象为咳嗽、咳痰18例,咯血14例,发热10例,胸闷伴胸痛6例,消瘦7例;7例合并糖尿病。纤维支气管镜活检病理确诊6例,胸部穿刺活检病理确诊4例,手术病理确诊8例,痰菌检测阳性1例。
1.2 检查方法 患者均经多排螺旋CT平扫及增强扫描,采用CT机型包括Siemense Sensation 64型,GE Hispeed CT/ipro,扫描条件为:管电压120 kV,管电流120~130 mA,扫描层厚为1 mm或0.625 mm。图像观察:肺窗窗宽为1 400~1 600 HU,窗位为-600 HU,纵隔窗窗宽为400 HU,窗位为40 HU,重建层厚分别为5 mm,依病灶情况薄层1 mm或0.625 mm回顾性重建。重建冠、矢状位为3 mm,增强扫描经高压注射器注射碘海醇80 ml(300 mg/ml),注射速率常规为2.5~3.0 ml/s。
2 结果
2.1 部位 位于结核好发部位(上叶尖、后段及下叶背段)以外者12例(图1),其中,上叶前段3例,舌段2例,中叶2例,下叶基底段3例,跨叶1例,多段分布1例。
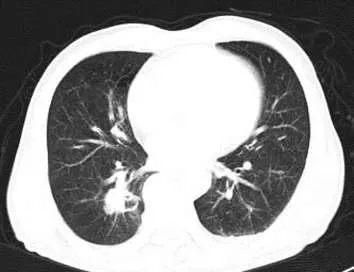
图1 右肺下叶后基底段肿块样结核,边缘见较长毛刺。
2.2 形态 本组误诊病例按形态分3种类型:①肺不张型2例(图2),可见叶或段肺组织体积略缩小,支气管狭窄或闭塞,邻近叶间裂或肺门结构向患侧略移位,伴相邻胸膜略增厚。②片状实变改变型2例(图3),形态不规则,密度大致均匀,边缘模糊,周边散在纤维索条影,其他肺野或其周围有粟粒样结节影1例,可见支气管充气征1例。③结节样或肿块样改变类型15例(图4),此型最多,病灶常呈类圆形,边缘欠光滑者13例,伴有毛刺影8例,病灶边缘呈分叶表现6例,伴空洞3例,病灶内见支气管扩张影2例,伴有钙化致密影4例,周围纤维索条影1例,病灶与胸膜相连伴胸膜增厚粘连2例,伴有相应肺门或纵隔及肺门淋巴结增大9例。
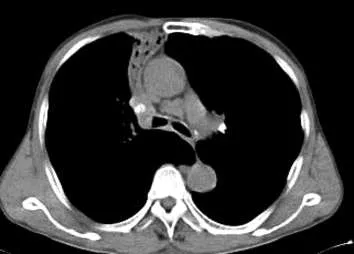
图2 肺结核呈右肺中叶内侧段不张改变,肺门淋巴结钙化,纵膈增大淋巴结。
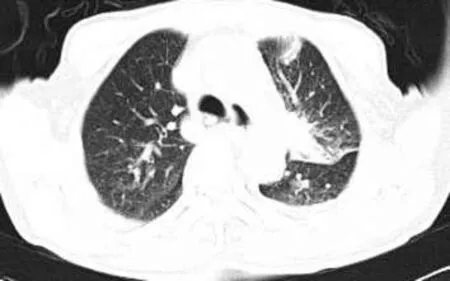
图3 肺结核呈左肺上叶片状实变样改变,边缘欠清晰。

图4 同一患者,肺结核呈右侧肺上叶肿块样改变,伴相连胸膜增厚。
2.3 病灶增强表现 19例中,轻度边缘强化9例,不均匀强化6例,均匀强化4例;增强前后平均CT值差小于26 Hu 16例,增强前后平均CT值差大于26 Hu 3例(图5)。
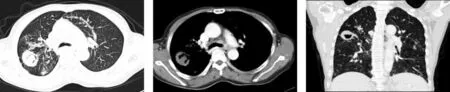
图5 同一患者,肺结核伴有空洞,周围见卫星病灶,实性部分强化大于26 HU,纵膈见多个小淋巴结影。
3 讨 论
一般来说,结核病的诊断不难。近年来,肺结核发病率逐年增高。老年人特别是伴有糖尿病等一些免疫缺陷疾病的患者,肺结核显著增多[1],糖尿病患者糖代谢紊乱、脂肪代谢障碍及维生素A生成减少,免疫力下降均是容易伴发肺结核的原因。部分患者发病部位和形态变化多样,有时给诊断带来困难。本组19例患者,50岁以上16例,占84.2%,最高年龄为81岁,其次,肺癌发病率在老年人中较高,使诊断者在面对不典型病变时过多的倾向考虑严重的疾病,造成误诊可能性增加。此外,成人原发性肺结核有增多趋势,好发于上叶前段,舌段,及下叶基底段等通气最大的部位,与传统观念中的结核好发部位有些差异。因此,应转变思维定势,不能仅根据发病年龄和发病部位来诊断肺结核。
3.1 形态 误诊为肺癌影像表现最多见的形态为结节或肿块样改变(15例)占78.9%。笔者认为,最主要原因为肺癌的最常见表现形态也是结节或肿块样表现。结核表现边缘较光滑,浅分叶较多。这与其病理转归密切相关[2],主要为纤维组织包裹的干酪坏死灶或增殖性结核灶,边缘有触角状突起或长纤维条索的干酪增殖结节融合,可呈分叶状,常表现浅而光滑分叶,肺癌毛糙的边缘和浅分叶则是由于癌细胞向四周不等速及侵袭性浸润生长所致。相对于结节或肿块型,片状实变型及肺不张型出现率较少。片状实变样改变易使两段以上受累,由于实变区为干酪灶,周边有渗出,增殖改变,其内段、亚段支气管通畅,这是结核直接蔓延及经血液、淋巴或支气管播散所形成。与肺癌所致阻塞性炎症不同,支气管阻塞所引起的病变相对局限,常不跨叶分布[3]。笔者认为,肺不张型肺结核由于形态与肺癌导致的肺不张表现极其相似,从影像学上鉴别最为困难。CT扫描显示肺段或肺叶支气管壁增厚,管腔变窄,但受累支气管周围无肿块影,有助于提示支气管内膜结核。本组支气管内膜结核经纤维支气管镜检查见支气管腔内菜花状或乳头状呈新生物腔内突起,通过刷片及活检病理确诊为支气管内膜结核。结核空洞一般壁或厚或薄,但常较光滑,如内壁不光整,但可见特征性卫星灶和引流支气管,也常考虑为结核[4-5]。肺癌空洞一般常表现为偏心型、厚壁,薄壁型较少见。如出现明显较多细小的较短毛刺征表现或短毛刺比例较多,则肺癌可能性大。其病理基础为瘤周受侵而拉直的肺支架结构,如细支气管、小血管和小叶间隔等,也有部分是周围肺组织不规则纤维结缔组织增生反应,表现为从病灶边缘向周围伸展的无分支,呈放射状,直而有力的细短线条影,良性结节也可见毛刺,主要是病灶的渗出、增生及纤维化所形成[6]。钙化的表现特征,结核主要以结节状或斑片状致密影出现,常伴有肺门或纵隔淋巴结的钙化(图4);肺癌钙化特点较多呈斑点或沙粒状。
3.2 淋巴结的改变 本组病例见肺门及纵隔淋巴结增大的有9例(图4)。结核性淋巴结肿大有时伴有钙化,且淋巴结肿大不如肺癌所致淋巴结增大明显,增强扫描可见淋巴结环形强化较多。笔者认为,如病灶呈结节或肿块样,合并有肺门及纵隔淋巴结肿大,对诊断者的迷惑性大增,使其误诊为肺癌可能性大大增加。
3.3 病灶增强的改变 部分肺结核病变由于形成缺乏血供改变,因而造影剂进入病灶中心量常偏少,故强化不明显,增强前后平均CT值相差小于26 Hu,有2例增强前后平均CT值相差大于26 Hu,可能为急性进展期肺结核周围常有炎性血管的增生和充血反应,其病灶表现为强化很明显,其最大强化净增值高达约51.06 Hu(图5),故实际工作中,不能仅以CT净增值大小来区分良恶性肺病变[7]。
总之,肺结核与肺癌在CT检查中征象复杂,二者往往容易相互混淆,但二者间的征象出现率存在一定的差异,对各个征象的详细分析和比较是鉴别诊断重要依据,单个征象对于肺结核和肺癌鉴别诊断常受到不同程度限制。同时,影像科医生也应详细了解患者的临床表现,有2个病例,由于诊断医师未及时了解到患者有轻度结核中毒症状,导致误诊,因此,在鉴别诊断中应结合多个征象综合分析并密切结合临床,更有利于得出正确结论。
[1]刘新忠,徐西香,雷 鸣.糖尿病患者肺结核的影像特点[J].放射学实践,2007,22(9):935-938.
[2]李铁一.肺部疾病的X线影像及其病理基础[M].北京:人民卫生出版社,1985:76,104,112.
[3]孙鹏飞,肖湘生,李惠民,等.周围型肺孤立性病灶支气管形态改变的影像特征与病理对照研究[J].癌症,2008,27(12):1293-1296.
[4]李邦国,马大庆,刘 晔,等.肺结核单发厚壁空洞CT误诊为周围型肺癌空洞原因分析[J].中国医学影像技术,2009,25(8):1387-1389.
[5]余庭山,孟家晓,龙显荣.多层螺旋CT鉴别诊断肺结核单发空洞与癌性空洞的价值研究[J].海南医学,2010,21(1):98-99.
[6]Parrona P,Torresa I,Pardoa M.The Halo Sign in computed tomography images:differential diagnosis and correlation with pathology findings[J].Arch Bronconenmol,2008,44:386-392.
[7]单秀红,郑金旭,王 绪,等.周围型肺腺癌增强CT与血管生成的相关研究[J].临床放射学杂志,2004,23(11):1004-1006.
