70例MDR-TB病例抗结核二线药物敏感性检测结果分析
2012-08-21黄明翔张丽水戴腊梅刘坦业
黄明翔,张丽水,戴腊梅,刘坦业
耐药结核病的出现和流行已成为结核病防治领域的难点和关注焦点。随着喹喏酮类和氨基糖甙类药物作为抗感染、二线抗结核药物的广泛应用,结核菌对其耐药性也随之增高,从而更加造成对耐药性结核病治疗的难题——广泛耐多药结核病(extensively drug resistant tuberculosis,XDR-TB)。XDR-TB的定义是除耐多药结核之外对任何喹诺酮类药物以及3种二线注射药物(卷曲霉素、卡那霉素、阿米卡星)中至少一种具有耐药性的结核病为XDR-TB[1,5]。为此,应用快速准确的抗结核二线药敏检测系统不仅为临床医生制定合理的治疗方案提供参考依据,而且对于控制耐多药结核病(multidrug resistant tuberculosis,MDR-TB)、XDR-TB十分重要。BACTEC MGIT960系统已被国外多家研究机构证实其检测抗结核二线药物的结果是可靠的和可重复的[2]。我们采用BACTEC MGIT960系统检测了临床分离的耐多药结核菌株对氧氟沙星(OFLX)、左氧氟沙星(LVFX)、阿米卡星(AMK)、卷曲霉素(CPM)等4种二线药物的敏感性,同时与改良罗氏培养法进行比较。现将结果报告如下。
1 材料方法
1.1 材料
1.1.1 菌株来源 选取本院2008年10月至2009年4月经痰结核分枝杆菌培养阳性、菌种鉴定为结核分枝杆菌的耐多药菌(即包含耐异烟肼和利福平2种药物在内的2种以上药物者)70株。
1.12 病例情况:70例耐多药患者中,男42例,女28例,年龄12~68岁,平均年龄42.4岁。
初治病人26例,有喹诺酮类用药史10例,氨基糖苷类用药史4例;44例复治病人方案中均有喹诺酮类和氨基糖苷类。其中喹诺酮类药物以左氧氟沙星为主,氨基糖苷类以阿米卡星为主。
1.1.3 试验药物 氧氟沙星(OFLX)、左氧氟沙星(LVFX)、阿米卡星(AMK)、卷曲霉素(CPM)均为购自Sigma公司提供的纯制剂。溶解方法:LVFX、AMK、CPM由去离子水溶解,在0.1N NaOH中的氧氟沙星由去离子水稀释。备用药物溶液保存在-70℃条件下,冷冻的药物溶液被解冻一次即丢弃。1.2 方法
1.2.1 应用BACTEC MGIT960系统进行药敏试验
1.2.1.1 氧氟沙星、左氧氟沙星、阿米卡星、卷曲霉素浓度以WHO推荐的BACTEC MGIT960系统抗结核二线药物的临界浓度为依据[3],分别为2.0 μg/m L、2.0μg/m L 、1.0μg/m L、2.5μg/m L。
1.2.1.2 将培养混悬液充分混匀后,将管子静置15 min以上,取静置后的浮层接种在含药物的培养基及控制管。将接种后的管子放置在药敏架上。
1.2.1.3 当生长控制管的生长单位(GU)达到400时,仪器出现“完成”标记,仪器将提供含药物管子的GU值。当生长控制管的GU值是400而含药物的管子GU值大于100,结果定义为耐药,当含药物的管子GU值小于等于100,为敏感。
1.2.2 应用改良罗氏培养法进行药敏试验
1.2.2.1 采用比例法 药敏培养基购自珠海贝索公司。氧氟沙星浓度为2.0μg/m L,阿米卡星浓度为30μg/m L、卷曲霉素浓度为40μg/m L,左氧氟沙星浓度为2.0μg/m L。试验方法参照《结核病诊断细菌学检验规程》[4]。
1.2.2.2 质量控制 每批试验以结核分枝杆菌标准株H37Rv 10-3mg检测含药培养基的质量。每份标本接种菌量为10-3mg。如果对照管中生长菌落数少于50个,则重新进行药敏试验。
2 结 果
2.1 BACTEC MGIT960二线药敏试验结果 对4种二线药物的总耐药率为61.4%(43/70)。对OFLX、LVFX、AMK 和 CPM 耐 药 率 分 别 为48.6%(34/70)、40.0%(28/70)、17.1% (12/70)、7.1%(5/70)。对4种药物全部敏感的为27例,占38.6%。初治耐药率为57.7%(15/26),复治耐药率达63.6%(28/44)。符合 XDR-TB诊断者5例(7.1%),包括初治者1例(3.8%),复治者4例(9.1%),详见表1。
2.2 两种方法抗结核二线药物敏感试验结果比较BACTEC MGIT960法检测抗结核二线药物敏感试验结果与改良罗氏培养法相比,符合率为95.7%,见表2。平均报告时间仅10.2 d,明显短于改良L-J罗氏培养法(28.3 d)。
2.3 XDR-TB病例回顾 5个XDR-TB患者中,4例为复治病例,1例为初治病例,平均年龄为49.6岁,均超过35岁,经过对病史的回顾和仔细询问,所有的复治病例均使用过二线药物(喹诺酮类和氨基糖甙类药物)进行结核病的治疗,但是均不规则,初治病例则在以前使用过喹诺酮类药物治疗过其他细菌性疾病,但用药时间不详。
3 讨 论
耐药结核病的发生及其流行已成为全球结核病控制的一大难题,耐多药结核病[3]的流行日趋严重。近年来,又出现了更加严重的耐药现象,即广泛耐药结核病[5]的发生和流行。WHO/IUATLD(国际防痨与肺病联合会)依据2002-2006年间在81个国家对9万名结核病患者进行的调查结果显示,有45个国家发现了XDR-TB[6]。我国的耐药结核病的流行同样相当严重,2007年全国结核病耐药监测结果显示,有 MDR-TB患者12万,估算涂阳 MDR-TB患者80 000例,MDR-TB占结核病例数的8.32%,以及 XDR-TB约占所有病例数的0.68%[7]。
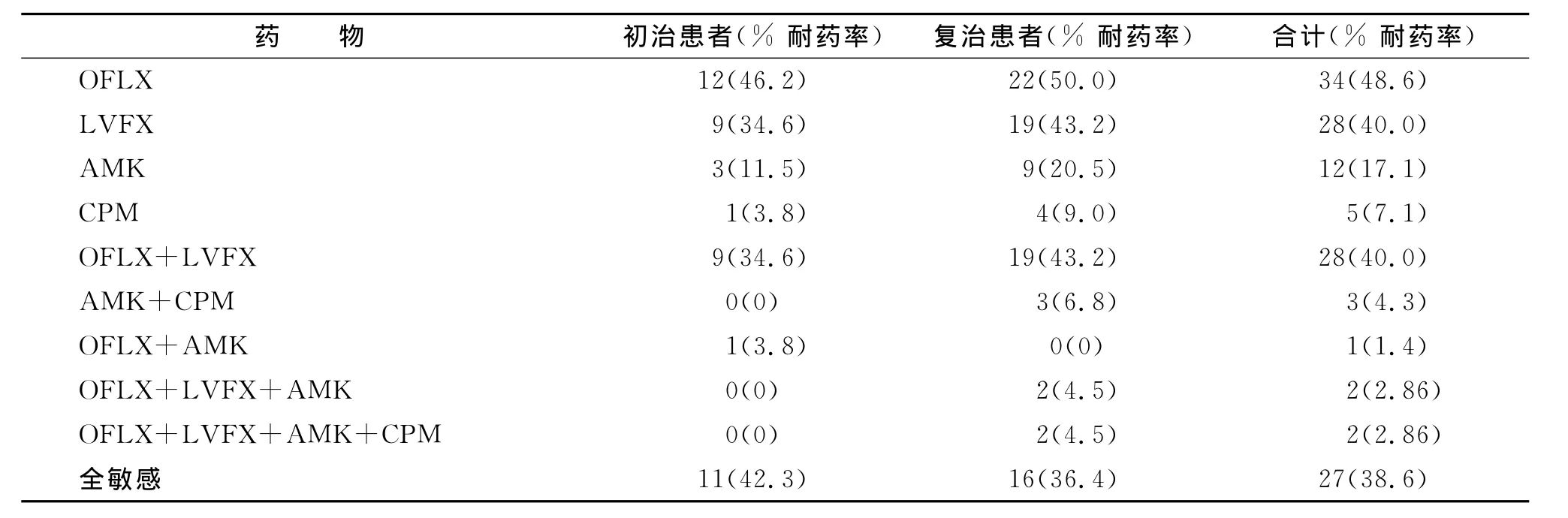
表1 70例MDR-TB对4种二线药的耐药结果Tab.1 Drug-resistance results of second-line drugs in 70 MDR-TB
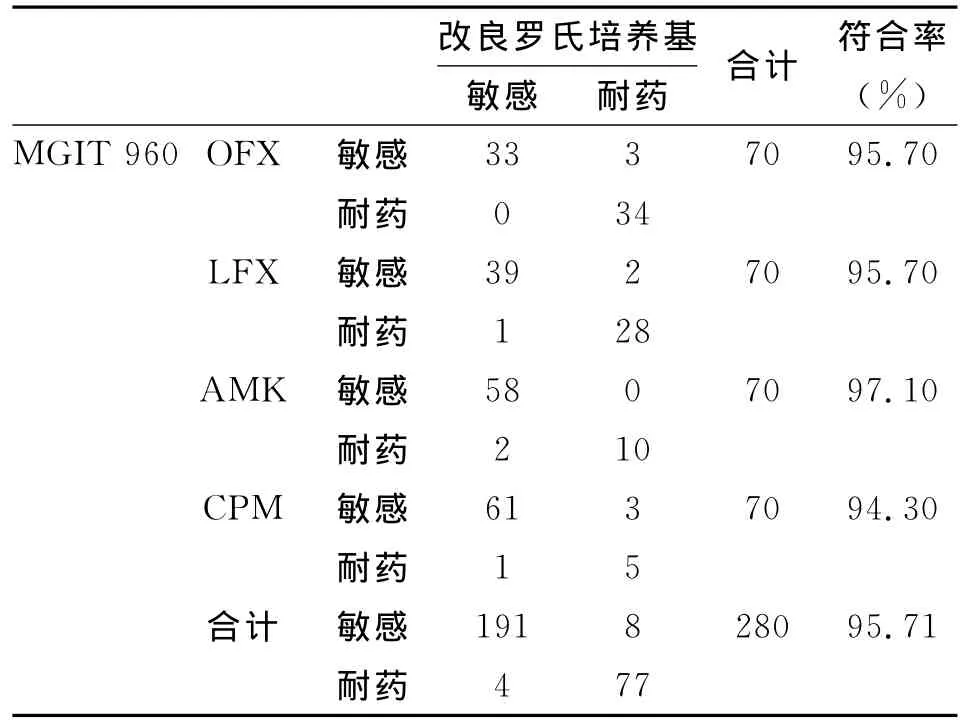
表2 两种方法抗结核二线药物敏感试验结果比较Tab.2 Comparison on drug sensitivity test results by the solid and liquid medium
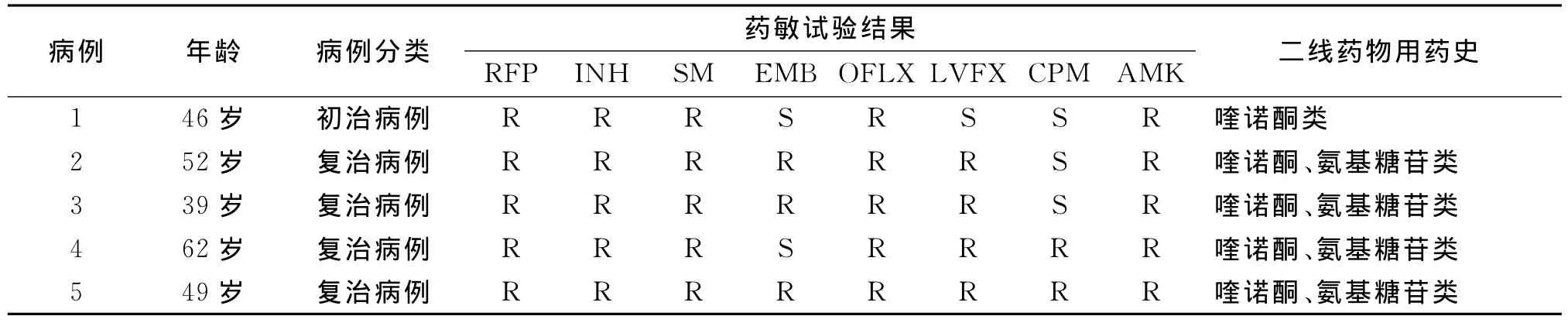
表3 5例XDR-TB病例基本情况表Tab.3 Basic data of 5 XDR-TB patients
本院曾应用BACTEC MGIT960检测临床初治菌阳肺结核患者的结核分枝杆菌对一线抗结核药物耐药态势[8],发现初始耐药率为42.6%,初始耐多药率为8.4%,均高于全国耐药水平(分别为18.6%和7.6%)[9]。尤其是初始耐药率0~19岁组竟高达42.3%(22/52),20~29岁组为35.5%(92/259),令人忧心。因为这些年龄组的高耐药率势必导致MDR-TB、XDR-TB的发生与流行。
本文通过对70例MDR-TB的4种二线药物敏感性检测发现其对二线药物耐药性已达到相当高的程度,对4种药的总耐药率为61.4%(43/70)。对OFLX、LVFX、AMK 和 CPM 耐 药 率 分 别 为48.6%、40.0%、17.1%、7.1%。初 治 耐 药 率 为57.7%(15/26),复治耐药率达63.6%(28/44)。
本研究中,26例初治耐多药患者对OFLX及LVFX耐药率均分别高达46.2%与34.6%,其中10例患者曾在发病初期用过氧氟沙星、左氧氟沙星抗炎治疗1~2 w,属于单一用药。发生较高初始耐药的原因有:(1)与这两种药物广泛用于一般细菌的抗感染治疗有关,根据我院院感科的统计数据,同期我院一般致病菌的氧氟沙星耐药率为41.6%、左氧氟沙星耐药率为31.9%(该数据为内部统计资料);(2)单一用药;(3)FQS高耐药率的发生也与该类药物之间的交叉耐药有关,研究表明耐FQs菌株中gyr A基因突变是此类药物耐药的共同机制[10],因此就造成了FQs药物之间的交叉耐药。本研究中,所有的复治耐多药病人均有喹诺酮、氨基糖苷类药的用药史,用药时间4 w至1年不等,这表明,不合理的化疗方案制定和药物剂量不足是导致这一现象的主要原因。因此,临床医师在治疗耐多药患者时,喹诺酮、氨基糖苷类药物尽量不要用于一般抗炎治疗,同时要和其它敏感抗结核药物联合应用,以防止产生耐药。
本研究中,发现5例符合WHO关于XDR-TB的定义,占7.1%(5/70),其中初治者1例,复治者4例,且均有二线药物治疗史。对于MDR-TB患者,由于二线药物治疗所需时间更长,更加昂贵,并且产生更多副作用导致其服药顺从性差,治疗成功率低仅约50%。当这些二线药物也被滥用或管理不当并因此也变得无效时,则发展为XDR-TB。XDRTB不但抗药性更强,治疗上比 MDR-TB更为棘手[11]。特别值得注意的是本实验中还发现1例初治XDR-TB病例,提示有可能存在XDR-TB的流行。因此,对XDR-TB的防控迫在眉睫。尽早发现和治疗XDR-TB是结核病防控的关键,这就要求实验室开展准确而快速的二线药敏实验。
罗氏药敏是药敏检测的传统方法,但检测周期较长,一般为30 d左右,不利于结核病的早期治疗。BACTEC MGIT960系统是一种基于液体培养法快速检测系统,与罗氏法相比其在一线药敏实验具有较高的符合率[12]。本文中,BACTEC MGIT960抗结核二线药物敏感试验结果与改良L-J罗氏培养法相比,符合率在95.7%,且平均报告时间仅10.2 d,明显短于L-J法。因此,BACTEC MGIT960系统的应用能够为耐多药病人提供快速、准确的抗结核二线药物治疗方案,为及时发现XDR-TB,有效控制其流行提供快速有效的实验室诊断方法。
(感谢中国CDC传染病所万康林教授指导)
[1]CDC.Revised definition of extensively drug-resistant tuberclosis[R].MMWR Morb Mortal Wkly Rep,2006,55:1176.
[2]Gerdes SR,Pfyffer GE,Cassal M,et al.Multicenter Laboratory Validation of the BACTEC MGIT 960 Technique for Testing Susceptibilities of Mycobacterium Tuberculosis to Classical Second-Line Drugs and Newer Antimicrobials[J].JCM,2006,44(3):688-692.
[3]World Health Organization.Guidelines for surveillance of drug resistance in tuberculosis[M].4th edition.Geneva:WHO,2009,3-22.
[4]中国防痨协会.结核病诊断细菌学检验规程[J].中国防痨杂志,1996,18(1):28-31.
[5]World Health Organization.Report of the meeting of WHO Global task force on XDR-TB [R].Geneva:WHO,2007,2:1-20.
[6]World Health Organization.Anti-Tuberculosis Drug Resistance in the World[R].WHO,2008:1-120.
[7]中华人民共和国卫生部.全国结核病耐药性基线调查报告(2007-2008年)[R].北京:人民卫生出版社.2010:24-33.
[8]邹盛华,代腊梅,张丽水.1008例初治菌阳肺结核患者的初始耐药情况[J].海峡预防医学杂志,2004,10(4):77-79.
[9]中华人民共和国卫生部.2000全国结核病流行病学抽样资料汇编[M].北京:人民卫生出版社,2003:44-45.
[10]潘希.结核分枝杆菌耐药性研究进展[J].中国防痨杂志,1997,19(4):155-156.
[11]Sotgiu G,Ferrara G,Richardson MD,et al.Toungoussova.Epidemiology and clinical management of XDR-TB:a systematic review by TBNET[J].Eur Respir J,2009,33(4):871-881.
[12]王巍,李洪敏.BACTEC-MGIT960快速培养药敏对肺结核诊治的应用和评价[J].中国防痨杂志,2003,25(6):379-381.
