瑞芬太尼抑制鼻内镜手术气管拔管期应激反应的临床观察
2012-07-11曾朝坤张广防石永勇洪庆雄肖建斌
曾朝坤,张广防,石永勇,洪庆雄,林 明,肖建斌
气管插管全麻苏醒期患者易出现呛咳、躁动、血压升高等应激反应,从而导致鼻内镜手术后鼻腔出血,增加气管拔管期的风险。气管内导管是全麻苏醒期的主要应激因素之一,本研究旨在观察持续泵注瑞芬太尼抑制气管拔管期应激反应的效果。
1 资料与方法
1.1 研究对象 选择2010 年-2011 年在我院择期全麻下行鼻内镜鼻窦手术的患者40 例,随机分入瑞芬太尼组(R 组)或对照组(C 组),每组20例。入选标准:①ASA Ⅰ~Ⅱ级;②年龄18 ~65岁。排除标准:①长期服用镇静药物者;②困难气道患者;③长期咳嗽患者;④精神病患者;⑤冠心病及高血压患者。
1.2 麻醉方法 术前肌注东莨菪碱0.3 mg。常规监测血压、心率、脉搏血氧饱和度(SpO2),呼气末二氧化碳(PETCO2)。麻醉诱导方法:异丙酚2 mg/kg,芬太尼 4 μg/kg,顺式阿曲库铵0.15 mg/kg,麻醉维持:异丙酚泵注 4 ~7 mg/(kg·h),瑞芬太尼泵注0.1 ~0.2 μg/(kg·min),间断静脉注射顺式阿曲库铵,每次0.05 mg/kg。手术准备鼻腔塞油纱时,两组均停用异丙酚,C 组停止泵注瑞芬太尼,R 组瑞芬太尼泵注速率改为0.05 μg/(kg·min),气管导管拔出后停止。拔管指征:患者出现自主呼吸,呼吸频率>12 次/min,潮气量在8 mL/kg 以上,呼吸空气5 min 后SpO2>95%,PETCO2<45 mmHg,吞咽反射恢复,呼之睁眼,吸痰后拔除气管导管。
1.3 观察指标 记录患者ASA 分级、年龄、体重、身高等一般资料,记录异丙酚用量。设定5 个时点(Tbase=麻醉前,Tstop=异丙酚停止时,T1=拔管前1 min,T2=拔管时,T3=拔管后5 min),记录平均动脉压(MAP)、心率(HR)。记录自主呼吸恢复时间(停止异丙酚到自主呼吸恢复),导管拔出时间(停止异丙酚到导管拔出)。拔管前呛咳程度(0:没有呛咳;1:轻度单次呛咳;2:中度呛咳,>1次,持续时间<5 s;3:重度呛咳,>1 次,持续时间>5 s)。拔管前Ramsay 镇静评分(1 分为焦虑、躁动不安;2 分为配合,有定向力、安静;3 分为嗜睡,能听从指令;4 分为睡眠状态,对轻叩眉间或大声听觉刺激反应敏捷;5 分为睡眠状态,对轻叩眉间或大声听觉刺激反应迟钝;6 分为深睡状态,呼唤不醒)。
1.4 统计学分析 采用SPSS 15.0 软件进行统计学分析。计量资料以均数±标准差(±s)表示,组间比较采用方差分析。计数资料组间比较采用卡方检验。P <0.05 为差异有统计学意义。
2 结果
2.1 两组患者ASA 分级、年龄、体重、性别、异丙酚用量等比较,差异无统计学意义(P >0.05)。
2.2 两组患者自主呼吸恢复时间与气管导管拔出时间比较,差异均无统计学意义。见表1。
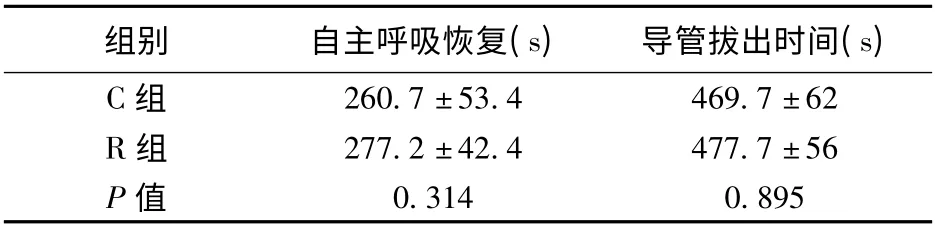
表1 自主呼吸恢复时间与气管导管拔出时间比较
2.3 两组患者拔管前呛咳程度与Ramsay 评分比较 C 组有17 例患者(85%)出现了中重度的呛咳,而R 组只有5 例(25%,P <0.05)出现中重度的呛咳。C 组有11 例(55%)患者出现了躁动(Ramsay 评分为1 分),R 组只有1 例(5%,P <0.05),但是R 组有1 例患者镇静过深。见表2。

表2 两组患者拔管前呛咳程度与Ramsay 评分比较(例)
2.4 两组患者MAP 与HR 比较 两组患者的MAP 及HR 在拔管前1 min(T1)、拔管时(T2)均较基础值升高(P <0.05);而R 组均低于C 组(P <0.05)。见图1、图2。
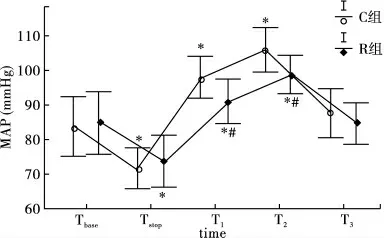
图1 两组平均动脉压(MAP)比较
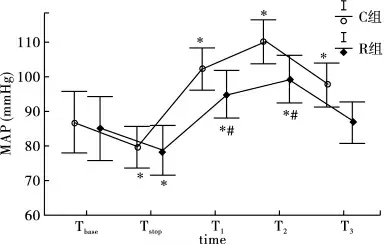
图2 两组心率比较(HR)
3 讨论
鼻腔手术后可能有渗血流入口咽部,为防止误吸、缺氧并发症,要求在患者意识清醒、自主呼吸恢复良好、吞咽反射等气道保护反应恢复后拔出气管导管。但拔管前导管对气管壁的刺激可引起严重的应激反应[1],导致呛咳反应,血压升高,甚至引起鼻腔出血增加。为减少拔管期的应激反应,既往研究使用了不同麻醉方式[2]或药物[3]来处理。芬太尼等阿片类药物可减少气管导管引起的应激反应[4],但其可能引起呼吸抑制,延迟拔管时间。瑞芬太尼是超短效的新型阿片类药物,主要被体内广泛存在的非特异性酯酶分解,代谢物无生物活性,清除率不受年龄影响,不依赖于肝肾功能。即使输注多于8 h,也无蓄积,其药物半衰期仍为3.2 min[5]。
Guiganrd 等[6]研究显示,使用临床剂量的瑞芬太尼不会引起BIS 值下降。本研究结果显示,两组患者自主呼吸恢复时间、导管拔出时间的差异无统计学意义,故围拔管期使用小剂量瑞芬太尼持续泵注不会引起苏醒延迟。Volmanen 等[7]研究发现,术后镇痛瑞芬太尼的中位输注速度为0.06 μg/(kg·min),本研究中瑞芬太尼组的输注速度设为0.05 μg/(kg·min)。Shajar 等[8]研究显示,手术结束时应用1 μg/kg 的瑞芬太尼静脉注射可减少拔管期的血压、心率波动,但不能减少呛咳反应,原因可能是瑞芬太尼的半衰期太短,单次注射后血药浓度不足以维持到整个拔管期。沙宪民等[9]在术毕后继续以0.1 μg/(kg·min)的速率输注瑞芬太尼,显示瑞芬太尼可明显减轻气管导管内吸痰时的血压和心率的波动,但是该研究未比较持续泵注瑞芬太尼对苏醒时间和呛咳程度的影响。本研究结果表明,持续泵注小剂量瑞芬太尼可以减少围拔管期的呛咳程度反应及心血管应激反应,从而影响Ramsay 评分,瑞芬太尼组患者多处于较舒适的2 ~3 级,而对照组由于导管对气管粘膜的刺激,引起患者强烈的呛咳,甚至烦躁。
本研究提示,持续泵注瑞芬太尼可以抑制鼻内镜下鼻窦手术气管拔管期呛咳及心血管的应激反应,不影响苏醒及拔管时间。
[1] Lee DH,Park SJ. Effects of 10% lidocaine spray on arterial pressure increase due to suspension laryngoscopy and cough during extubation[J]. Korean J Anesthesiol,2011,60(6):422-427.
[2] Hohlrieder M,Tiefenthaler W,Klaus H,et al.Effect of total intravenous anaethesia and balanced anaesthesia on the frequency of coughing during emergence from the anaesthesia[J]. Br J Anaesth,2007,99(4):587-591.
[3] Ozturk T,Erbuyun K,Keles GT,et al. The effect of remifentanil on the emergence characteristics of children undergoing FBO for bronchoalveolar lavage with sevoflurane anaesthesia[J].Eur J Anaesthesiol,2009,26(4):338-342.
[4] Safavi M,Honarmand A.Attenuation of cardiovascular responses to laryngoscopy and tracheal intubation-intravenous sufentanil vs pethidine[J].Middle East J Anesthesiol,2008,19(6):1349-1359.
[5] Beers R,Camporesi E. Remifentanil update:clinical science and utility[J].CNS Drugs,2004,18(15):1085-1104.
[6] Guiganrd B,Menigaux C,Dupont X,et a1. The effect of remifentanil on the bispectral index chang and hemodynamic responses after orotracheal intubation[J].Anesth Analg,2000,90(1):161-167.
[7] Volmanen P,Akural EI,Ranfaskeski T,et a1. Remifentanil in obstetric analgesia:a dose-finding study[J]. Anesth Analg,2002,94(4):913-917.
[8] Shajar AM,Thompson JP,Hall AP,et a1. Efect of a remifentanil bolus dose on the cardiovascular response to emergence from an aesthesia and tracheal extubation[J]. Br J Anaesth,1999,83(4):654-656.
[9] 沙宪民,陈铁军.全麻苏醒期吸痰时瑞芬太尼对循环的影响[J].中国误诊学杂志,2008,8(15):3606-3607.
