2型糖尿病合并非酒精性脂肪肝与慢性肾脏疾病的关系
2012-06-13刘向阳
刘向阳,张 宁,吴 峰
2型糖尿病合并非酒精性脂肪肝与慢性肾脏疾病的关系
刘向阳,张 宁,吴 峰
目的 探讨2型糖尿病 (T2DM)合并非酒精性脂肪肝 (NAFLD)与慢性肾脏疾病 (CKD)的关系。方法 选取300例T2DM患者,按是否合并NAFLD将患者分为T2DM未合并NAFLD组 (A组)及T2DM合并NAFLD组 (B组)。比较两组患者的一般资料及实验室检查结果,然后将差异有统计学意义的因素作为自变量,将CKD作为因变量进行多元Logistic回归分析。结果 300例T2DM患者中,A组131例 (43.7%),B组169例 (56.3%)。B组患者的腰臀比、胰岛素抵抗指数 (HOMA-IR)、丙氨酸氨基转移酶酶 (ALT)、天冬氨酸氨基转移酶 (AST)显著高于A组,而高密度脂蛋白胆固醇 (HDL-C)水平显著低于A组,差异均有统计学意义 (P<0.05)。多元Logistic回归分析显示,NAFLD是T2DM患者发生CKD的独立危险因素〔OR=1.032,95%CI(1.012,1.052)〕。结论 NAFLD与CKD密切相关,故早期诊断和干预NAFLD有可能会预防CKD的发生、发展。
糖尿病,2型;非酒精性脂肪肝病;慢性肾脏疾病
非酒精性脂肪肝 (NAFLD)包括单纯性脂肪变、脂肪性肝炎及脂肪性肝硬化,在西方国家是引起肝功能异常的最常见原因[1]。以往研究认为,NAFLD更多的与冠心病、脑卒中等大血管并发症有关[2-3],而对肾病、神经病变、视网膜病变等微血管病变的影响研究较少。故本研究对2型糖尿病(T2DM)合并NAFLD与慢性肾脏疾病 (CKD)的关系进行了探讨。
1 资料与方法
1.1 一般资料 选取天津医科大学代谢病医院2009年5月—2010年6月入院的T2DM患者300例为研究对象,其中男146例,女154例;平均年龄 (55.6±9.5)岁;糖尿病病程(7.3±2.9)年。入选者均符合世界卫生组织 (WHO)1999年T2DM诊断标准,排除恶性肿瘤、肝硬化、大量饮酒史(男性每周摄入乙醇量>140 g,女性每周摄入量>70 g)、病毒性肝炎标志物阳性、自身免疫性肝炎及肝损伤药物使用史者。根据是否合并NAFLD,将患者分为T2DM未合并NAFLD组 (A组)及T2DM合并NAFLD组 (B组)。
1.2 方法 收集所有患者的性别、年龄、体质量、腰臀比、糖尿病病程、既往史 (如高血压、冠心病、脑梗死)等一般资料和实验室检查指标〔包括高密度脂蛋白胆固醇 (HDLC)、丙氨酸氨基转移酶 (ALT)、天冬氨酸氨基转移酶(AST)、口服葡萄糖耐量试验 (OGTT)结果、胰岛素、C肽释放试验结果〕,同时用稳态模式评估法 (HOMA)评价胰岛素抵抗程度,以胰岛素抵抗指数 (HOMA-IR)表示。患者禁食8 h后接受腹部超声波检查 (LOGI7型彩色超声诊断仪,美国GE公司)。
NAFLD参照中华肝脏病学会脂肪肝及酒精性肝病学组2010年1月修订的NAFLD诊疗指南中的B超诊断标准[4]。尿清蛋白/肌酐比值 (UACR)≥300为大量蛋白尿。大量蛋白尿和 (或)肌酐清除率 (Ccr)≤60 ml/min即诊断为CKD[5]。高血压诊断明确且在进行药物治疗或收缩压≥140 mm Hg(1 mm Hg=0.133 kPa)和 (或)舒张压≥90 mm Hg。
1.3 统计学方法 采用SPSS 16.0统计软件进行统计检验。正态分布的计量资料以 (±s)表示,组间比较用t检验;偏态分布的计量资料转换成对数后再进行检验;计数资料组间比较采用χ2检验;用Logistic回归法分析NAFLD与CKD的关系。检验水准α=0.05。
2 结果
2.1 两组患者临床指标比较 实验室检查结果显示,300例T2DM患 者 中,A组 131例 (43.7%),B组 169例(56.3%)。两组患者性别、年龄、糖尿病病程、体质量、空腹血糖 (FPG)、空腹胰岛素 (FINS)间差异均无统计学意义(P>0.05);而两组腰臀比、HDL-C、HOMA-IR、ALT、AST比较,差异均有统计学意义 (P<0.05,见表1)。
2.2 CKD多因素Logistic回归分析 以是否合并CKD为结局变量 (是=1,否=0),将单因素分析差异有统计学意义的因素作为自变量进行多因素Logistic回归分析,结果显示年龄、糖尿病病程、吸烟、合并NAFLD、合并高血压病进入回归方程 (见表2),并且在剔除了年龄、糖尿病病程、高血压病、吸烟的影响后,NAFLD仍然是2TDM患者合并CKD的独立危险因素。
表1 A组和B组患者临床指标比较 (±s)Table 1 Comparison of clinical factors between no-NAFLD group and NAFLD group
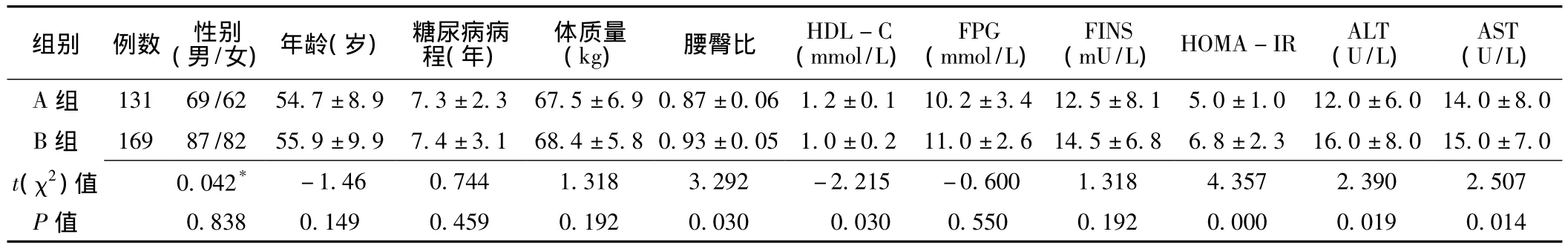
表1 A组和B组患者临床指标比较 (±s)Table 1 Comparison of clinical factors between no-NAFLD group and NAFLD group
注:HDL-C=高密度脂蛋白胆固醇,FPG=空腹血糖,FINS=空腹胰岛素,HOMA-IR=胰岛素抵抗指数,ALT=丙氨酸氨基转移酶,AST=天冬氨酸氨基转移酶;*为χ2值
组别 例数 性别(男/女)年龄(岁)糖尿病病程(年)体质量(kg)腰臀比HDL-C(mmol/L)FPG(mmol/L)(mU/L)HOMA-IR ALT(U/L)FINS AST(U/L)14.0 ±8.0 B 组 169 87/82 55.9 ±9.9 7.4 ±3.1 68.4 ±5.8 0.93 ±0.05 1.0 ±0.2 11.0 ±2.6 14.5 ±6.8 6.8 ±2.3 16.0 ±8.0 15.0 ±7.0 t(χ2)A 组 131 69/62 54.7 ±8.9 7.3 ±2.3 67.5 ±6.9 0.87 ±0.06 1.2 ±0.1 10.2 ±3.4 12.5 ±8.1 5.0 ±1.0 12.0 ±6.0 92 0.000 0.019 0.014 357 2.390 2.507 P 值 0.838 0.149 0.459 0.192 0.030 0.030 0.550 0.1值 0.042*-1.46 0.744 1.318 3.292 -2.215 -0.600 1.318 4.
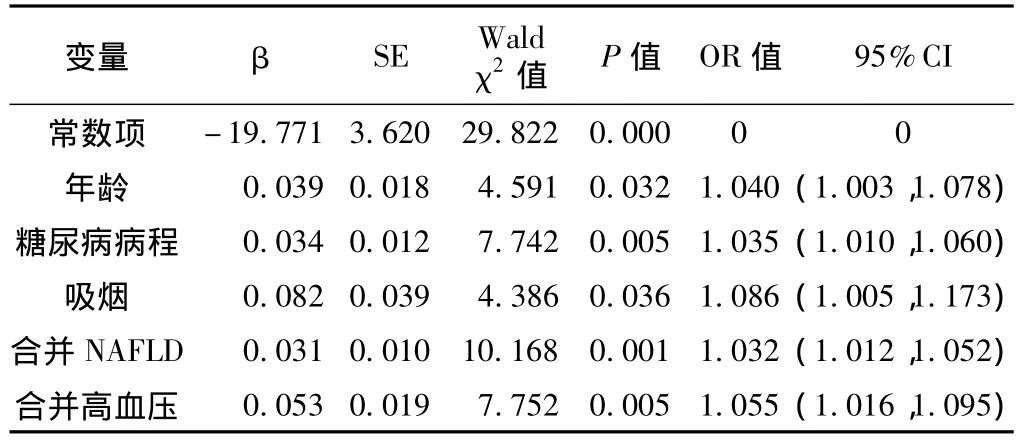
表2 CKD多因素Logistic回归分析结果Table 2 Multivariate Logistic regression of CKD-related factors
3 讨论
本研究结果显示,T2DM患者合并NAFLD比例为56.3%,高于普通人群中15% ~30%的发病率[6],提示T2DM患者更容易发生NAFLD。T2DM合并NAFLD患者与未合并NAFLD患者相比,其腰臀比、HOMA-IR显著升高,提示NAFLD与腹型肥胖、T2DM可能存在共同的病理生理特征——胰岛素抵抗[7]。本研究中T2DM合并NAFLD患者血清ALT、AST水平显著高于T2DM未合并NAFLD的患者,但NAFLD仅有11%(19/169)的患者ALT、AST超过正常上限,提示ALT、AST并不是诊断NAFLD的敏感指标。因此,ALT、AST阴性不能作为除外NAFLD的可靠指标。
本研究结果显示,年龄、糖尿病病程、吸烟、合并高血压均与CKD的发生有关,这与以往的研究相似[8-9]。NALFD是T2DM患者发生冠心病、脑梗死等大血管并发症的独立危险因素,这一点在以往的研究中已得到证实[2],而伴随着T2DM患者并发CKD越来越多,NALFD与CKD的关系逐渐引起人们的注意。本研究结果显示,NAFLD与T2DM患者发生CKD密切相关,并且在矫正了年龄、糖尿病病程、吸烟、高血压等因素之后,NAFLD仍然是CKD的独立危险因素,这与Targher等[10]研究结果相符。关于NALFD促进CKD发生发展的具体机制尚未完全阐明,目前认为慢性炎症是肥胖、胰岛素抵抗、代谢综合征及NAFLD的共同病理基础,而各种激活的炎症因子参与了CKD的发生发展。脂肪肝患者中IkB激酶 (IкK-в)激活,导致核因子κB(NF-κB)由细胞质转移至细胞核,NF-κB作为一个前炎症因子促进纤溶酶原激活物抑制物-1(PAI-1)、C反应蛋白 (CRP)、白介素 6(IL-6)生成[11-12]。而这些炎症因子又与CKD密切相关。Yeo等[13]研究显示:在亚洲糖尿病患者中,剔除了性别、年龄、吸烟等因素之后,肿瘤坏死因子α(TNF-α)及CRP仍是CKD发生的独立危险因素。同样,Lin等[14]研究发现可溶性肿瘤坏死因子受体2(sTNFR-2)及血管细胞黏附因子与T2DM患者的Ccr呈负相关。另外有研究发现,T2DM合并乙型病毒性肝炎 (乙肝)的患者发生终末性肾病的可能性高于无乙肝者,这也提示肝脏炎症可以直接导致CKD的进展[15]。
本研究存在的局限性在于,通过横断面研究来探讨NALFD与CKD的关系,只能证明两者间存在相关性,而不能证明它们之间是否具有因果关系;为证明两者之间的因果关系,需要行前瞻性的队列研究或相应的干预措施。另外,NALFD可以根据组织学或影像学分为单纯性脂肪性肝病、脂肪性肝炎、肝硬化,本研究中未观察不同病理类型NALFD与CKD之间关联强度的变化,希望在今后的研究中进一步探讨。
1 Williams R.Global changes in liver disease[J].Hepatology,2006,44(3):521-526.
2 Targher G,Bertolini L,Padovani R,et al.Prevalence of nonalcoholic fatty liver disease and its association with cardiovascular disease among type 2 diabetic patients[J].Diabetes Care,2007,30(5):1212-1218.
3 张洪霞,张清.非酒精性脂肪肝与冠心病危险因素的相关性分析[J].实用心脑肺血管病杂志,2011,19(3):355.
4 中华医学会肝脏病学分会脂肪肝和酒精性肝病学组.非酒精性脂肪性肝病诊疗指南 (2010年1月修订) [J].中华内科杂志,2010,49(3):163-166.
5 Levey AS,Coresh J,Balk E,et al.National kidney foundation practice guidelines for chronic kidney disease:evaluation,classification,and stratification [J].Ann Intern Med,2003,139(2):137-147.
6 Bedogni G,Miglioli L,Masutti F,et al.Prevalence of and risk factors for nonalcoholic fatty liver disease:the Dionysos Nutrition and Liver Study [J].Hepatology,2005,42(1):44-52.
7 Kazama Y,Takamura T,Sakurai M,et al.New insulin sensitivity index from the oral glucose tolerance test[J].Diabetes Res Clin Pract,2008,79(1):24-30.
8 Del Cañizo Gómez FJ,Fernández Pérez C,Moreno Ruiz I,et al.Microvascular complications and risk factors in patients with type 2 diabetes[J].Endocrinol Nutr,2011,58(4):163-168.
9 Katayama S,Moriya T,Tanaka S,et al.Low transition rate from normo-and low microalbuminuria to proteinuria in Japanese type 2 diabetic individuals:the Japan Diabetes Complications Study(JDCS) [J].Diabetologia,2011,54(5):1025-1031.
10 Targher G,Bertolini L,Rodella S,et al.Nonalcoholic fatty liver disease is independently associated with an increased prevalence of Chronic kidney disease and proliferative/laser treated retinopathy in type 2 diabetic patients[J].Diabetologia,2008,51(3):444-450.
11 Barbato A,Iacone R,Tarantino G,et al.Relationships of PAI-1 levels to central obesity and liver steatosis in a sample of adult male population in southern Italy[J].Intern Emerg Med,2009,4(4):315-323.
12 张毅,孟军,姜艳艳.多烯磷脂酰胆碱联合二甲双胍治疗非酒精性脂肪性肝病的临床观察 [J].疑难病杂志,2009,8(8):496.
13 Yeo Eun-sil,Hwang Ji-Yun,Park Eun-Sil,et al.Tumor necrosis factor(TNF-α)and C-reactive protein(CRP)are positively associated with the risk of chronic kidney disease in patients with type 2 diabetes[J].Yonsei Med J,2010,51(4):519-525.
14 Lin J,Hu FB,Rimm EB,et al.The association of serum lipids and inflammatory biomarkers with renal function in men with type 2 diabetes mellitus [J].Kidney Int,2006,69(2):336-342.
15 Cheng AY,Kong AP,Wong VW,et al.Chronic hepatitis B viral infection independently predicts renal outcome in type 2 diabetic patients[J].Diabetologia,2006,49(8):1777-1784.
Association between Non-alcoholic Fatty Liver Disease with Chronic Kidney Disease in Type 2 Diabetic Patients
LIU Xiang-yang,ZHANG Ning,WU Feng.Metabolic Disease Hospital,Tianjin Medical University,Tianjin 300070,China
ObjectiveTo investigate the relationship between non-alcoholic fatty liver disease(NAFLD)and chronic kidney disease(CKD)in type 2 diabetic(T2DM)patients.Methods A total of 300 T2DM inpatients were selected and were divided into group A and group B according to the presents of NAFLD.The general information and laboratory data of the two groups were compared,and factors with statistically significant differences between the two groups were taken as independent variable and CKD was taken as dependent variable.Then multivariate logistic regression analysis was conducted.ResultsThere were 131 cases in group A(43.7%)and 169 cases in group B(56.3%).The waist to hip ratio(WHR),homeostasis model assessment-IR(HOMA-IR),alanine aminotransferase(ALT)and aspartate aminotransferase(AST)of group B were significantly higher than those of group A,but high density lipoprotein cholesterol(HDL-C)was significantly lower than that of group A(P <0.05).Multivariate logistic regression analysis showed that NAFLD was the independent risk factor for CKD among T2DM patients〔OR=1.032,95%CI(1.012,1.052)〕.ConclusionNAFLD is closely related to CKD in type 2 diabetic patients.Early identification and intervention of NAFLD may prevent the occurrence and development of CKD.
Diabetes mellitus,type 2;Non-alcoholic fatty liver disease;Kidney disease
R 587.1
A
1007-9572(2012)10-3348-03
10.3969/j.issn.1007-9572.2012.10.047
300070天津市,天津医科大学代谢病医院 (刘向阳);中国人民解放军第254医院 (张宁,吴峰)
2012-05-10;
2012-09-17)
(本文编辑:刘莉)
