脑梗死合并代谢综合征的临床特征
2012-06-09张丽刘继娥
张丽 刘继娥
代谢综合征(Metabolic Syndrome,MS)是以糖代谢异常(糖尿病或调节受损)、高血压、血脂异常、中心性肥胖为多种主要疾病或危险因素在个体聚集为特征的一组临床症候群[1]。研究表明,代谢综合征与脑卒中的发生关系密切,尤其是在脑梗死的发病率上表现更加明显[2]。本文旨在分析脑梗死与代谢综合征之间的相关性,为临床二级预防提供参考。
1 资料与方法
1.1 一般资料 选取2009年8月-2011年12月笔者所在医院住院的脑梗死患者108例,其中男67例,女41例,年龄60~91岁,平均(69.3±8.7)岁。根据是否合并MS分为MS组和非MS组。脑梗死的诊断符合1995年全国第四次脑血管病学术会议制定的诊断标准,所有病例均有脑血管病的症状或体征,全部经头部CT或MRI证实为脑梗死,排除严重肝肾功能不全、急性心肌梗死、甲状腺疾病。
1.2 研究方法 对每位入选患者详细询问病史,测量血压(休息10 min后测量2次取平均值)、身高、体重、空腹8~12 h后血糖(FBG)、餐后2 h血糖(2 h BG)、甘油三酯(TG)、胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、肝肾功能等生化指标检查,体重指数(BMI)的计算为体重(kg)/身高2(m2)。
1.3 诊断标准 本文采用2004年中华医学会糖尿病分会(CDS)提出的MS诊断标准。高血糖:FPG≥6.1 mmol/L,2 h PG≥7.8 mmol/L和(或)诊断糖尿病并治疗;超重和(或)肥胖:BMI≥25 kg/m2;血脂紊乱:TG≥1.7 mmol/L和(或)HDL-C男性<0.9 mmol/L,女性<1.0 mmol/L;高血压:收缩压≥140 mm Hg和(或)舒张压≥90 mm Hg或已治疗。CDS定义为任意4项中至少3项即可诊断MS。脑血管病变程度评定:根据中国脑血管病防治指南(2004)脑梗死的结构性影像(CT)分型,分为大灶梗死:梗死灶>5 cm;中灶梗死:梗死灶3.1~5.0 cm;小灶梗死:梗死灶1.6~3.0 cm;腔隙性梗死:梗死灶<1.5 cm;多灶梗死≥2个以上梗死灶。神经功能缺损积分根据中国脑卒中临床神经功能缺损程度评分量表(1995)分为轻型:0~15分;中型:16~30分;重型:31~45分。
1.4 统计学处理 应用SPSS 12.0统计软件分析,计量资料以(s)表示,两组间比较应用t检验,计数资料应用 字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 本研究108例脑梗死患者中,MS患者65例,MS检出率约为60.2%,MS患者中男性40例(61.5%),肥胖30例(46.1%),高血压51例(78.4%),高血糖35例(53.8%),血脂紊乱41例(63.0%)。与非MS组比较:两组年龄、性别、吸烟史方面比较差异无统计学意义(P>0.05)。MS组中高血压、高血糖检出率明显高于非MS组(P<0.01),血脂紊乱、肥胖检出率次之(P<0.05),比较差异有统计学意义。见表1。

表1 两组间一般临床资料比较
2.2 两组患者的临床特点 与对照组比较,MS组患者在体重指数、甘油三酯、胆固醇、空腹及餐后2 h血糖、动脉血压方面均显著高于非MS组,高密度脂蛋白胆固醇显著低于后者,比较差异有统计学意义(P<0.05)。见表2。
2.3 MS组中大灶梗死及多发梗死发生率及重型神经功能缺损率均高于非MS组,比较差异有统计学意义(P<0.05)。中小灶梗死率和中型神经功能缺损率差异不大,腔梗发病率和轻型神经功能缺损率低于后者(P<0.05)。见表3。
表2 两组脑梗死患者的临床特征(s)

表2 两组脑梗死患者的临床特征(s)
组别 BMI(kg/m2)TG(mmol/L)HDL-C(mmol/L)FBG(mmol/L)2 h BG(mmol/L)SBP(mm Hg)DBP(mm Hg)TC(mmol/L)MS 组 (n=65)28.3±3.5 2.59±0.34 0.99±0.20 6.2±1.8 11.3±3.5 150.5±12.3 89.6±10.4 5.21±1.78非 MS 组 (n=43)25.1±3.3 1.89±0.46 1.08±0.19 5.3±0.8 7.9±3.2 138.3±10.6 78.1±8.2 4.59±0.79 P值 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01 <0.01 <0.05
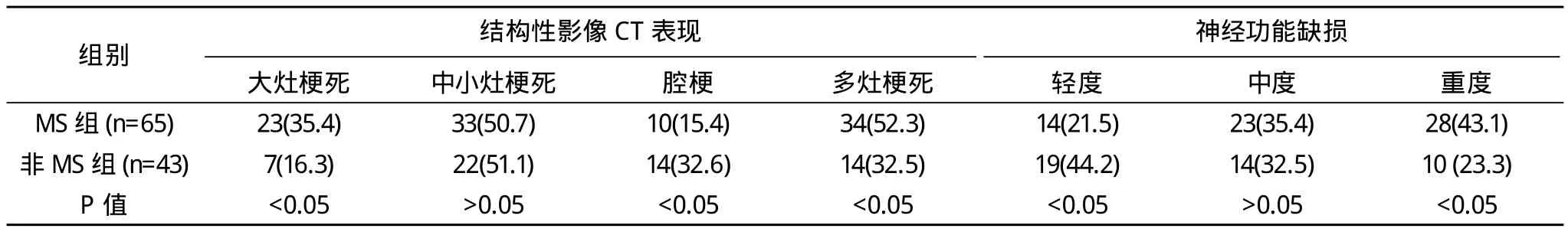
表3 两组脑梗死患者脑血管病变程度 例(%)
3 讨论
在我国,随着人们生活水平的不断提高和生活方式的改变,MS患病率在总体上呈逐年上升的趋势。国内流行病学资料显示,我国成人中MS患病率达14%~16%,且随年龄逐渐增长。本研究选取笔者所在医院108例住院脑梗死患者中65例MS,占(60.2%),表明MS与脑梗死发生关系密切。Park等[3]研究中代谢综合征的发病率为67.7%,发病率高于本次研究结果,分析原因可能与各研究采用的MS诊断标准不同及入选患者的年龄构成、地域差异有关。Wang等[4]报告指出,MS增加脑梗死的发病率,是脑梗死的独立危险因素。MS患者发生脑梗死的风险为非MS患者的3倍,死亡率增加了5~6倍[5]。已有研究发现MS合并大面积脑梗死比非MS患者高3~4倍。在本研究中显示,MS组患者中大灶梗死和多灶梗死发生率显著高于对照组,重型神经功能缺损占43.1%,提示MS患者不仅脑梗死的发生风险增高,而且脑血管病变程度加重,神经功能损伤严重,是致残率和死亡率升高的关键所在。
已有许多资料表明,MS中各组分都是脑梗死的独立危险因素。本研究结果显示MS组中高血压、高血糖、血脂紊乱、肥胖发生率均较高,在体重指数、甘油三酯、胆固醇、空腹及餐后2 h血糖、动脉血压方面均显著高于非MS组,高密度脂蛋白胆固醇显著低于后者,提示MS与脑梗死的发生密切相关。高血压是脑血管病发病的最重要和独立的危险因素之一。长期高血压使小动脉中层平滑肌细胞增殖、纤维化、脂质透明样变和纤维蛋白样坏死,使血管壁增厚和管腔狭窄,促使脑动脉粥样硬化的形成和发展。在本研究中二组患者高血压的发病率和血压水平均较高,尤其MS组收缩压升高较明显,进一步证实MS与脑梗死的密切相关性。糖尿病和血脂紊乱也是导致脑梗死的常见因素,胰岛素抵抗(IR)是2型糖尿病发生发展中的主要特征,IR导致高胰岛素血症,使脂肪分解减少,TG增高,外周组织LDL-C增多,HDL-C减少。LDL-C的升高和HDL-C的降低,特别是二者比值的增高,均可加速动脉粥样硬化的进程,影响血液粘度,促进血栓形成,进而发展成脑卒中[7]。近年来的流行病学调查研究显示,糖尿病患者脑梗死的发病风险是非糖尿病患者的3~4倍。高血糖致血流动力学改变,使红细胞黏附能力和血小板聚集功能增强,凝血功能亢进,导致血液处于高凝状态,血液瘀滞,组织缺氧促使小血管病变和微血栓形成。本研究中MS患者FBG及2 h BG均明显升高,且多合并有糖尿病史,提示MS患者具有引发脑梗死的发病机制,MS组患者TG明显升高,HDL-C明显降低,提示MS可促发动脉硬化的发生。肥胖常作为MS的主要症状,尤其是中心性肥胖,肥胖会导致IR,引起脑梗死的机制是通过IR、糖尿病、高血压、血脂紊乱、动脉硬化、高血凝状态、血小板功能紊乱等作用,本研究中二组患者均具有较高的BMI,特别是MS组更突出。MS的发生可能与遗传和环境因素相关,但确切的病因及发病机制目前尚不十分清楚。多数学者认为与IR和继发性高胰岛素血症相关。MS所聚集的各构成要素都是脑血管病的危险因素,当其共同处于代谢异常发病机制时,相互之间协同作用,危险因素叠加最终导致脑梗死的高发病率、致残率、死亡率。同时,MS加速了脑动脉淀粉样硬化进程,使动脉血栓形成较广泛,且动脉斑块不稳定性增加,易形成多灶梗死和大灶梗死增加脑水肿,致使脑损伤严重,故脑卒中伴有MS患者致残率和致死率均高于非MS患者[6-7]。
由于MS治疗尚无统一标准,目前只能采取分别治疗各个组分的方法,主要以MS患者具体代谢异常构成要素和异常程度进行防治,包括调整饮食结构、控制体重、戒烟戒酒、适当运动,减轻或消除中心性肥胖,改善胰岛素抵抗。对已有的高血压、糖尿病、血脂紊乱必须给予有效药物治疗,并坚持长期维持以达目标值。降低MS发生率,降低脑血管病的发生率、致残率、致死率和复发率,提高居民健康水平。
[1]Grundy S M,Brewer H B,Cleeman J I,et al.Definition of metabolic syndrome[J].Circulation,2004,109(1):433-438.
[2]中国成人血脂异常防治指南制定联合委员会.中国成人血脂异常防治指南[J].中华心血管病杂志,2007,35(3):390-419.
[3]Park J H,Kwon H M,Roh J K.Metabolic syndrome is more associated with intracranial atherosclerosis than extracranial atherosclerosis[J].Eur Neurol,2007,14(4):379-386.
[4]Wang J,Ruotsalainen S,Moilanen L,et al.Themetabolic syndrome predicts incident stroke a 14-year follow-up study in elderly peopLe in Finland[J].Stroke,2008,39(1):1078-1083.
[5]Cohn G,Valdes G,Capuzzi D M.Pathophysiology and treatment of the dyslipidemia of insulin resistance[J].Curr Cardinal Rep,2001,12(5):416-423.
[6]杜娟,张微微.代谢综合征与脑梗死[J].中华老年心脑血管病杂志,2005,7(2):143-144.
[7]Cronin S,Kelly P J.Stroke and the metabolic syndrome in populations the challenge ahead[J].Stroke,2009,40(12):3-4.
