宫颈癌保留生育功能的腹式根治性宫颈切除术——一项潜在获益人群的研究
2012-05-30李琎吴小华
李琎 吴小华
复旦大学附属肿瘤医院妇瘤科,复旦大学上海医学院肿瘤学系,上海 200032
宫颈细胞学筛查日益普及,显著降低了宫颈癌的发病率。目前,宫颈癌仍是全球妇科恶性肿瘤患者的主要死因,一方面,宫颈癌筛查使得早期宫颈癌的确诊比例上升[1];另一方面,随着宫颈癌发病年龄呈现年轻化趋势,现代社会生育年龄推迟,在浸润性宫颈癌患者中,未生育的患者比例逐年上升[2]。
浸润性宫颈癌的传统治疗方式为手术切除子宫和区域性淋巴结,或通过放疗杀灭原发灶和淋巴引流区肿瘤,但手术或放疗在治疗肿瘤的同时都将导致患者丧失生育功能。
以上因素使得保留患者的生育功能在宫颈癌的治疗中越来越重要。法国医生Daniel Dargent于1987年首次开展了根治性宫颈切除术(radical trachelectomy,RT)[4]。改术式的切除范围近似于经典的阴式根治性子宫切除术,只切除病变的宫颈,将子宫峡部与阴道上端吻合,使得患者在治愈肿瘤的同时保留了生育功能。目前RT手术主要有阴式根治性宫颈切除术(vaginal radical trachelectomy,VRT)和腹式根治性宫颈切除术(abdominal radical trachelectomy,ART)两种。我国开展此类手术较晚,尽管保留生育功能的RT手术已成为早期宫颈癌治疗的标准手段,但许多患有早期宫颈癌的育龄妇女在治疗前并不知晓这一可以选择的手术方式,目前国内开展RT手术的医院较少。本研究旨在评估ART手术在复旦大学附属肿瘤医院广泛开展之前,因早期宫颈癌并行根治性子宫切除术的患者中,适合行保留生育功能的ART手术的患者比例。
1 资料和方法
1.1 临床资料
复旦大学附属肿瘤医院于2004年开展了第1例ART手术,但这一术式直到2008年才得以广泛开展。本研究收集2000年1月—2007年12月间,因浸润性宫颈癌在复旦大学附属肿瘤医院行根治性子宫切除术及盆腔淋巴结清扫术的共3 220例患者病历。病历中详细记录了患者年龄、生育和婚姻状况、肿瘤的病理类型以及术后病理结果等相关信息。按照FIGO 2009宫颈癌新的临床分期对所有研究病例进行分期修正,按照复旦大学附属肿瘤医院手术标准回顾性筛选适应人群的比例。
1.2 方法
ART的手术指征见表1[5]。本研究为回顾性研究,患者的入选标准并不完全参照表1。以“有保留生育功能的欲望”为例,因涉及患者隐私,病史不能反映出该信息。所有接受RT的患者并未接受术前例行检查以排除不孕。因此,除非病历中明确记录患者有不孕病史,本研究将所有年龄≤45岁的患者定义为潜在的有生育可能的受益人群。因缺乏术中冷冻病理,宫颈内口浸润以及淋巴结转移需根据最终病理报告予以确诊。肿瘤直径通过临床病史或病理标本巨检测量获得,两者皆有则取较大值。病理诊断发现有淋巴结转移、肿瘤侵犯宫颈内口或子宫体下段、肿瘤腹腔内转移,则考虑患者不适合行保留生育功能的手术。
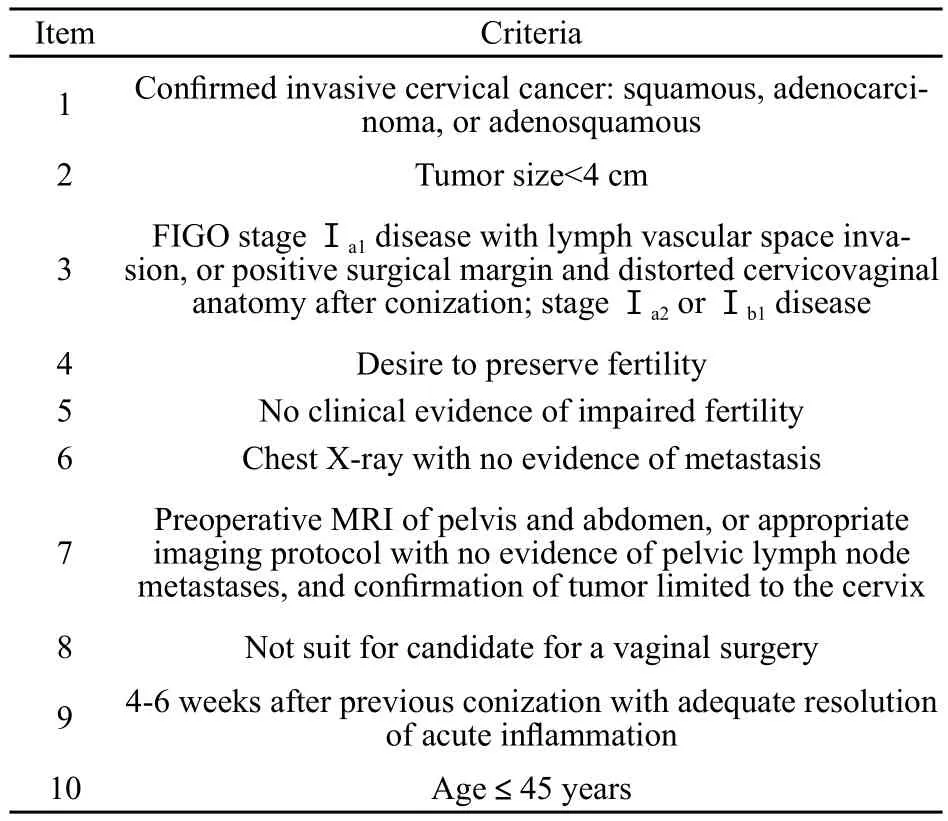
表 1 复旦大学附属肿瘤医院ART的手术指征Tab.1 Suggested clinical eligibility criteria for ART in Fudan University Shanghai Cancer Center
2 结 果
共1 638例患者(50.87%)接受手术治疗时年龄≤45岁。患者的肿瘤病理类型见表2。
在病理类型符合手术指征的患者中,1 061例患者的肿瘤最大径≤4 cm。其中23例患者的病历明确记录不孕症史的患者予以剔除,72例因术前接受过新辅助化疗也予以剔除,另有228例FIGOⅡa1期、85例Ⅰa1期但没有淋巴脉管侵犯或切缘阳性的患者,因不符合ART术适应证而被剔除。初步统计,653例(39.87%)患者的组织学标准、FIGO分期和肿瘤大小符合ART手术标准(图1)。病理诊断结果显示,41例患者有盆腔淋巴结转移,其中2例同时发现有子宫体内膜累犯,另有8例肿瘤侵犯宫颈管内口。在653例患者中,49例因肿瘤播散不适合行保留生育功能的手术。对最终符合ART手术指征的604例(36.87%)患者进行FIGO分期(2009版):Ⅰa1期伴淋巴脉管浸润或切缘阳性共158例;Ⅰa2期48例;Ⅰb1期398例。604例患者接受手术时的婚姻以及生育情况见表3。
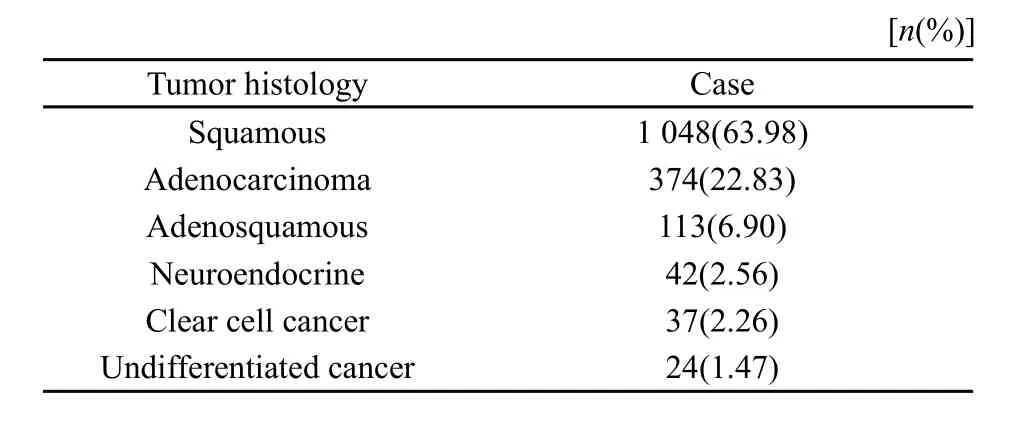
表 2 年龄≤45岁的患者的病理类型Tab.2 Tumor characteristics in patients ≤45 years old
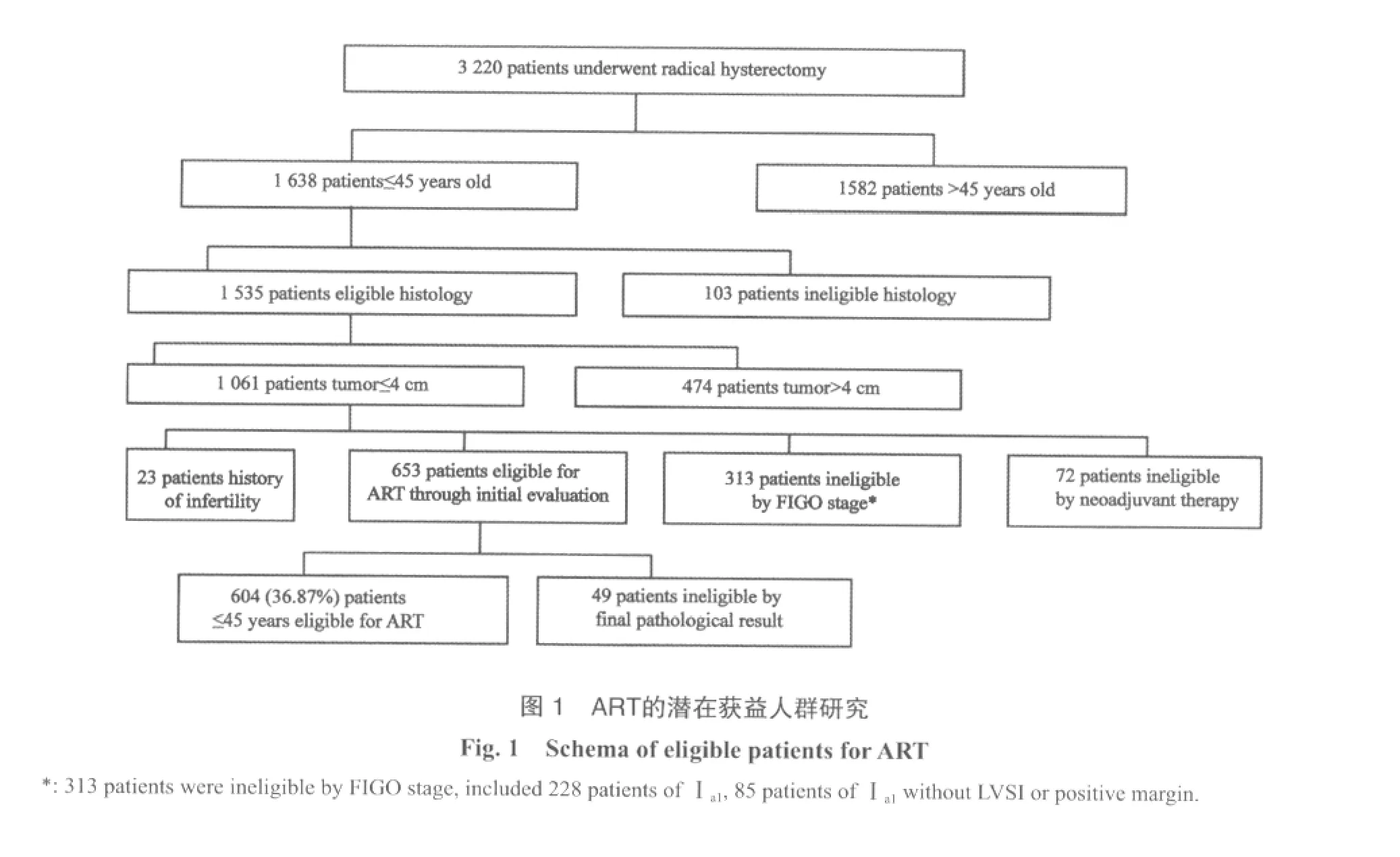
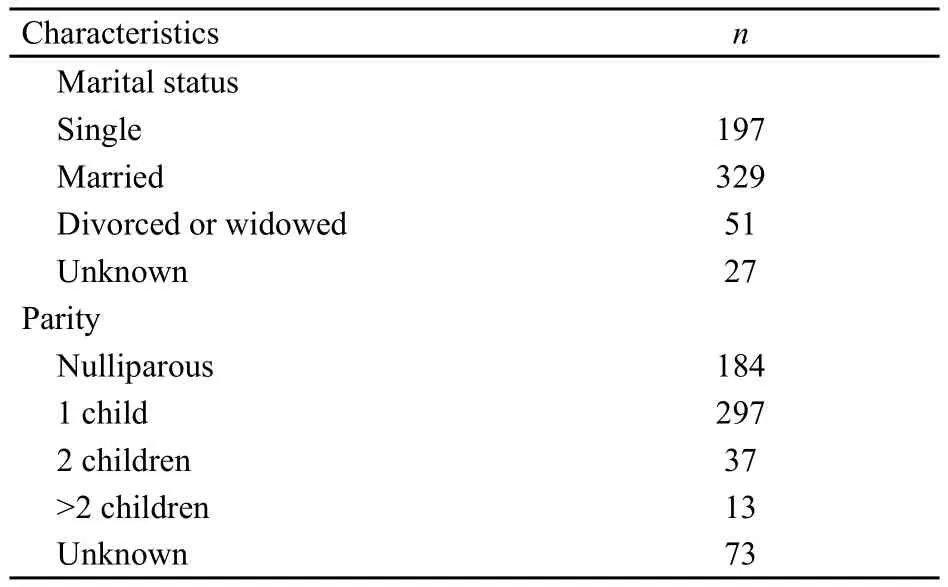
表 3 604例患者接受ART手术时的婚姻以及生育情况Tab.3 Reproductive data and marital status of 604 patients eligible for ART
3 讨 论
宫颈癌筛查的广泛应用,使得育龄妇女患有早期宫颈癌的确诊病例数显著上升。约15%的宫颈癌患者及45%的可手术切除的Ⅰb期宫颈癌患者的发病时年龄<40岁[6]。与此同时,社会发展以及女性生育年龄的推迟无疑给宫颈癌的治疗带来了新的挑战。早期宫颈癌传统的治疗手段包括根治性手术切除或根治性放疗,两者的疗效相似,但在治疗肿瘤的同时都将导致患者丧失生育功能[7-8]。
保留生育功能的RT开展之后,手术安全性的相关数据也有报道。有研究显示,RT术后患者的生存率与根治性子宫切除术患者的生存率相似。Covens等[6]报道了34例肿瘤最大径≤2 cm的患者的手术结果,其中2例患者因淋巴结转移放弃了RT;其他32例患者与配对组、未配对组患者的2年生存率分别为95%、100%和97%;RT组患者中1例复发并死亡。但是,Plante等[9]和Dargent等[10]认为,行VRT手术患者肿瘤最大径>2 cm则术后复发率显著上升。
对手术的切除范围而言,ART的切除范围比VRT更广。Einstein等[11]对28 例经VRT手术和15例经ART手术患者的组织标本进行比较,结果发现,经VRT切除的子宫旁组织平均长度为1.45 cm,而ART术则为3.97 cm,两者差异有统计学意义(P<0.000 1)。所有经VRT手术切除的子宫旁组织均不含淋巴结,而57%的患者经ART切除的标本含宫旁淋巴结(P=0.000 2)。可见与VRT相比,ART可以切除子宫旁组织的范围更广,包括相邻的子宫旁淋巴结。因此,本研究认为,ART的适应证较VRT更广,适合较大的肿瘤(最大径≥4 cm)[12]。
从近年文献报道的VRT与ART手术患者的随访结果来看,在683例行VRT的患者中,肿瘤最大径>2 cm的复发率为20.8%(11/53),而肿瘤最大径<2 cm的复发率为2.9%(12/409),可见肿瘤最大径>2 cm的患者接受VRT手术的风险较大。所有接受VRT的患者的复发率为4.7%,死亡率为3.0%,该结果与根治性子宫切除术相近。而在174例成功接受了ART的患者中,20.8%的病例肿瘤最大径>2 cm,其中仅有8例(4.6%)复发,远低于VRT术的肿瘤最大径>2 cm患者的复发率20.8%[2]。可见ART手术对于局部肿瘤较大的患者有较好的肿瘤学安全性。
复旦大学附属肿瘤医院从2004年4月—2010年10月共有64例患者接受ART手术,其中2例因术中病理高危因素而放弃保留生育功能,其余62例成功接受ART手术,其中包括14例FIGOⅠb1期肿瘤最大径在2~4 cm的患者。所有病例随访至今无一例复发[5]。本研究认为,对于育龄期的早期宫颈癌患者,如果肿瘤最大径≤4 cm,ART不失为一种安全可行的治疗选择。
回顾性分析在复旦大学附属肿瘤医院接受根治性子宫切除术的宫颈癌患者的临床病理资料,进而可以评估有多少患者适合接受保留生育功能的ART手术。鉴于回顾性研究的特点,因而不能将现有的所有入组标准应用于研究人群(如患者对保留生育功能的要求)。因此本研究基于病理诊断的结果。此外,本研究默认所有的研究患者均适合行ART。研究结果显示,2000年1月—2007年12月在本院行根治性子宫切除术年龄≤45岁的1 638例患者中,653例(39.86%)患者符合ART术适应证要求的FIGO分期、肿瘤大小及组织学标准。然而,初步符合ART手术指征的653例患者能否全部成功接受ART则难以评估。国外已有多篇样本量较大的文献报道[6,13-17]。Dargent等[13]报道,在183例原计划RT手术的患者中,20例(11%)因术中病理危险因素而放弃保留生育功能的手术。另有2例患者出现淋巴结转移并拒绝治疗。本研究653例潜在可行ART的患者中,49例(7.5%)因高危病理因素可能放弃ART,其中48例为FIGO Ⅰb1期肿瘤,另有1例临床Ⅰa2期且伴有淋巴脉管浸润的患者术后病理诊断结果显示,肿瘤为内生性生长且侵犯宫颈管内口。而在FIGOⅠa1期患者中,没有发现因高危病理因素可能放弃ART术的病例。本院开展的ART手术的结果显示,64例准备行ART的患者中,2例FIGOⅠb1期患者因术中病理高危因素而放弃保留生育功能[5],说明FIGOⅠb1肿瘤患者因高危因素无法行ART术的风险更大。因此,对于所有准备行ART术的患者而言,均需在术前向患者解释术中因高危病理因素终止这一保留生育功能手术的潜在可能。
本研究最终确定的604例可能适合接受ART手术的患者中,73例缺乏生育数据记录。对比国外的相应数据,美国女性平均生育数为1.9子[3]。接受RT术的患者中,19%~27%的患者已经生育1子,5%~10%的患者已经生育不少于2子[14,17]。本研究的604例患者中,184例(30.46%)在接受手术时尚未生育,多数患者有保留生育功能的愿望。
此外,婚姻状况也在很大程度上影响着患者对保留生育功能的看法。根据本院行ART手术的临床经验,无论是否已经生育,多数离异或丧偶的患者在接受宫颈癌治疗时,仍表现出希望保留生育功能的愿望。因而本研究认为,早期宫颈癌患者均应与妇瘤科医生就保留生育功能的相关事宜进行交流,但最终的决定应该由患者做出。医生有必要强调手术过程中面临的风险。此外,由于手术的同时做了永久性的宫颈环扎,这一术后的妊娠妇女将只能通过剖宫产术分娩。
值得注意的是,2011年的NCCN宫颈癌诊疗指南修订了RT手术的适应证,将“保留生育功能的根治性宫颈切除术”修改为“根治性宫颈切除术”,体现了现代肿瘤治疗理念对患者生活质量的重视。RT手术的适应证不再局限于保留生育功能,对于要求保留女性特征以及出于其他考虑的女性患者,RT手术都应该是可以选择的治疗方式。此外,随着现代辅助生育技术的发展,一些研究者建议修改RT手术适应证中“无临床不育症病史”一条。理由是很大一部分不育症患者因输卵管不通而无法受孕,但借助成熟的辅助生育技术(如IVF-ET)完全可以受孕。对于这样的患者,RT手术也不再是绝对禁忌。上述变化均表明,RT手术的潜在获益人群随着时间的推移将日益扩增。
尽管不能精确统计有多少患者从ART术中获益,且本研究有可能高估了潜在获益人群的数据。本研究结果说明,在接受RT手术的患者中,绝大部分符合ART手术的病理入组标准。
是否保留生育功能取决于患者的意愿。由于ART在国内开展的时间尚短,目前仅有小样本量的前瞻性研究证实手术的安全性,多数患者术前也未被充分告知选择这一手术的益处及风险,因此在该术式开展的初期,很多患者即使有保留生育功能的愿望仍倾向于选择传统的治疗方式。随着愈来愈多的前瞻性研究的开展,会有更多有关ART手术生育结果和安全性方面的数据供患者和医师参考。
[1]JEMAL A, TIWARI R C, MURRAY T, et al.Cancer statistics,2004[J].CA Cancer J Clin, 2004, 54: 8-29.
[2]李琎,吴小华.各种根治性宫颈切除术手术关键点及特点比较[J].中国实用妇科与产科杂志,2011, 27(3):171-174.
[3]BACHU A, O’CONNELL M.Fertility of American Women:June 2000.Current Population Reports [EB/OL].http://www.census.gov/prod/2001pubs/p20-543rv.pdf.
[4]DARGENT D, BRUN J L, ROY M, et al.Pregnancies following radical trachelectomy for invasive cervical cancer (Abstract)[J].Gynecol Oncol, 1994, 52: 105.
[5]LI J, LI Z T, WU X H, et al.Radical abdominal trachelectomy for cervical malignancies: Surgical, oncological and fertility outcomes in 62 patients[J].Gynecol Oncol, 2011, 121(3):565-570.
[6]COVENS A, ROSEN B, MURPHY J, et al.Changes in the demographics and perioperative care of stage Ⅰa(2)/Ⅰb(1)cervical cancer over the past 16 years[J].Gynecol Oncol,2001, 81: 133-137.
[7]Incidence-SEER 9 Regs Public-Use, Nov 2002 Sub (1973-2000) [EB/OL].www.seer.cancer.gov.
[8]LANDONI F, MANEO A, COLOMBO A, et al.Randomised study of radical surgery versus radiotherapy for stage Ⅰb-Ⅱa cervical cancer[J].Lancet, 1997, 350: 535-540.
[9]PLANTE M, RENAUD M C, FRANCOIS H, et al.Vaginal radical trachelectomy: an oncologically safe fertilitypreserving surgery.An updated series of 72 cases and review of the literature[J].Gynecol Oncol, 2004, 94(3): 614-623.
[10]DARGENT D, FRANZOSI F, ANSQUER Y, et al.Extended trachelectomy relapse: plea for patient involvement in the medical decision[J].Bull Cancer, 2002, 89 (12): 1027-1030.
[11]EINSTEIN M H, PARK K J, SONODA Y, et al.Radical vaginal versus abdominal trachelectomy for stage Ⅰb1 cervical cancer: a comparison of surgical and pathologic outcomes[J].Gynecol Oncol, 2009, 112: 73-77.
[12]ABU-RUSTUM N R, NEUBAUER N, SONODA Y, et al.Surgical and pathologic outcomes of fertility-sparing radical abdominal trachelectomy for FIGO stage Ⅰb1 cervical cancer[J].Gynecol Oncol, 2008, 111: 261-264.
[13]DARGENT D, MARTIN X, SACCHETONI A, et al.Laparoscopic vaginal radical trachelectomy: a treatment to preserve the fertility of cervical carcinoma patients.Cancer 2000, 88: 1877-1882.
[14]Roy M, Plante M.Pregnancies after radical vaginal trachelectomy for early-stage cervical cancer[J].Am J Obstet Gynecol, 1998, 179: 1491-146.
[15]SHEPHERD J H, MOULD T, ORAM D H.Radical trachelectomy in early stage carcinoma of the cervix: outcome as judged by recurrence and fertility rates[J].BJOG, 2001,108: 882-885.
[16]SCHLAERTH J B, SPIRTOS N M, SCHLAERTH A C.Radical trachelectomy and pelvic lymphadenectomy with uterine preservation in the treatment of cervical cancer[J].Am J Obstet Gynecol, 2003, 188(1): 29-34.
[17]BURNETT A F, ROMAN L D, O’MEARA A T, et al.Radical vaginal trachelectomy and pelvic lymph adenectomy for preservation of fertility in early cervical carcinoma.Gynecol Oncol, 2003, 88(3): 419-423.
