气阴两虚证及脾虚痰湿证2型糖尿病动态血糖谱的特点
2012-05-29卢昉郎江明魏爱生
卢昉 郎江明 魏爱生
血浆葡萄糖水平不稳定所引起的生物效应对糖尿病慢性并发症危险性的作用远远超过血糖绝对水平的作用,本研究对2型糖尿病(T2DM)气阴两虚证及脾虚痰湿证患者应用动态血糖检测系统(CGMS)监测72小时血糖谱,探讨气阴两虚型和脾虚痰湿型患者的血糖波动特点。
1 临床资料与方法
1.1 研究对象 选取广州中医药大学附属佛山市中医院内分泌科糖尿病强化治疗中心2006年3月~2011年3月内分泌科住院的38例2型糖尿病患者,均符合WHO推荐的糖尿病诊断及分型标准和《中华人民共和国国家标准-中医临床诊疗术语治法部分》辩证分型的气阴两虚证和脾虚痰湿证诊断标准。气阴两虚证T2DM者:18例(男16例,女2例),其中脂肪肝者13例,高血压病者5例。脾虚痰湿证T2DM者:20例(男16例,女4例),其中9例合并冠心病,5例合并脑梗死,13例合并糖尿病周围神经病变,其中脂肪肝者14例,高血压病者14例。2组患者性别、病程等间比较均无显著性差异(P>0.05),具有可比性。
1.2 方法
1.2.1 动态血糖监测 所有患者入院后7d药物清洗,之后佩带国产雷兰持续性血糖监测系统(CGMS)监测全天血糖变化(新诊断者直接佩戴),观察2d,每天用微量血糖仪测4点指端毛细血管血糖,以校正误差。所得数据转到计算机进行处理。由营养师制定相同食谱,专人送餐。不使用其他影响血糖的药物。
1.2.2 血糖、血脂、C肽和HbAlc测定 血糖测定采用葡萄糖氧化酶法;C肽测定采用Immulite化学发光分析仪测定(药盒购自美国DPC公司);HbAlc测定采用德国拜耳DCA2000+糖化血红蛋白仪测定。血脂测定采用Olympas AU600全自动生化分析仪测定。
表1 两组2型糖尿病患者各项指标比较(±s)

表1 两组2型糖尿病患者各项指标比较(±s)
分组 T2DM气阴两虚证 T2DM脾虚痰湿证 t P年龄(岁) 38.4±7.5 59.7±9.4 3.619 0.004 FBG(mmol/L) 10.754±8.283 7.459±4.298 0.996 0.339 HbA1c(%) 6.592±1.476 6.428±1.769 0.168 0.870 C肽(ng/ml) 2.84±1.437 1.427±0.564 2.148 0.048 TG(mmol/L) 1.153±0167 1.978±1.008 1.370 0.198 TC(mmol/L) 6.145±0.758 5.157±1.226 1.481 0.164 HDL-C(mmol/L) 1.055±0.035 1.18±0.242 0.698 0.503 LDL-C(mmol/L) 4.03±0.476 3.315±0.024 1.377 0.194 UA(mmol/L) 380.425±40.176 384.740±88.58 0.092 0.928腰围(cm) 83.668±3.669 90.051±6.617 1.756 0.101 BMI 23.78±3.077 26.25±3.769 0.568 0.277收缩压(mmHg) 123.833±16.129 149.2±16.691 2.631 0.039舒张压(mmHg) 76.000±5.513 83.9±9.146 0.791 0.459
1.3 观察指标 总体参数包括血糖波动系数,持续高血糖时间比,餐后血糖的达峰值时间,早餐前和三餐后2h、凌晨3点的血糖值,最高点和最低点的血糖值,血糖最低点出现时间,是否有黎明现象、苏木杰氏反应、持续高血糖和血糖失控的情况,是否有典型的一日三餐特征。
生化指标包括体重指数、糖化血红蛋白、空腹C-肽和胰岛素、甘油三脂、总胆固醇、低密度脂蛋白、高密度脂蛋白。
1.4 统计学方法 评价指标包括治疗前后全天各个时点的血糖、餐后血糖达峰时间等。采用SPSS13.0统计软件进行分析,计量资料采用(±s)表示。计量资料采用t检验,计数资料用χ2检验,P<0.05表示差异具有统计学意义。
2 结果
由表1可以看出,与气阴两虚证相比,脾虚痰湿证呈现出年龄增大、C肽降低、收缩压增高的特征,差异有统计学意义(P<0.05)。
表2所示,与气阴两虚证相比,脾虚痰湿证最低血糖值明显降低,差异有统计学意义(P<0.05)。
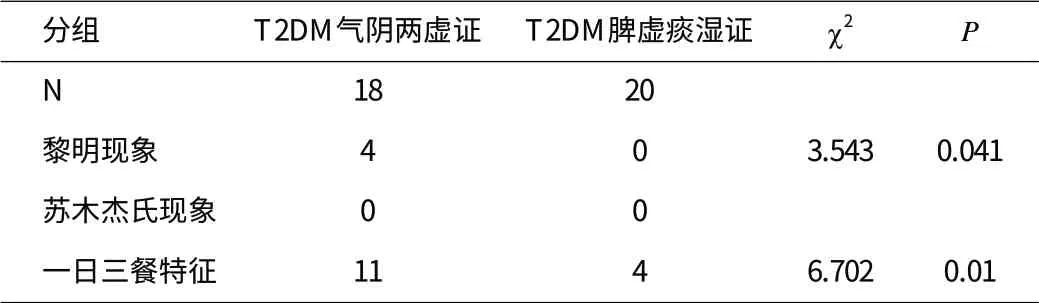
表3 两组患者的动态血糖图特征比较
表3可以看出,与脾虚痰湿证相比较,气阴两虚证更多地呈现出有黎明现象的倾向,其动态血糖图谱更多地呈现出一日三餐的特征(P<0.05)。两组均无苏木杰氏现象。
表2 两组2型糖尿病患者CGMS检查各项指标比较(±s)

表2 两组2型糖尿病患者CGMS检查各项指标比较(±s)
分组 T2DM气阴两虚证 T2DM脾虚痰湿证 t P血糖波动系数 3.216±1.028 2.430±0.492 2.037 0.061持续高血糖时间比 54.2±20.456 38.7±14.802 1.383 0.190早餐后血糖的达峰值时间(min) 101.667±30.659 77.7±23.823 1.699 0.111午餐后血糖的达峰值时间(min) 71.500±20.906 55.100±45.94 0.973 0.348晚餐后血糖的达峰值时间(min) 99.833±30.7 108.70±46.89 4.08 0.69早餐前血糖值(mmol/L) 10.833±4.104 7.42±2.69 1.702 0.302早餐后2h血糖值(mmol/L) 11.833±4.70 10.36±3.743 0.717 0.485午餐后2h血糖值(mmol/L) 13.061±5.146 9.030±2.452 1.780 0.122晚餐后2h血糖值(mmol/L) 13.6±4.654 10.4±2.665 1.776 0.168凌晨3点血糖值(mmol/L) 6.2±1.875 4.81±1.903 1.422 0.177最低血糖值(mmol/L) 4.95±1.137 3.67±1.167 2.144 0.049
3 讨论
3.1 脾虚痰湿证和气阴两虚证与胰岛素相关 《灵枢·邪气脏腑病形》认为脾气素虚,阴津化生不足,或水谷精微运化失常,则易致消渴病发生。而肥胖伴高脂血症的2型糖尿病病人的发病机理为“脾虚痰湿”[1]。国内外医学研究证实:肥胖可致IR,肥胖是2型糖尿病的一个重要危险因素[2-3]。
现代研究认为,脏象学说中的脾作为解剖学单位,包含现代医学的脾和胰脏[4],与中医“脾主运化”、“游溢精气”等生理功能极为吻合。而脾的生理、病理机制与胰岛素的生物学效应是相一致的。而血糖、血脂与痰湿相关。胰岛素抵抗是高血压、脂质代谢紊乱、糖耐量受损、高胰岛素血症、肥胖、高尿酸血症等的共同发病基础,符合“无处不到而化为痰者,凡五脏之伤,皆能致之”的痰致病特点。本研究表明,脾虚痰湿证和气阴两虚证相比,C肽明显降低(P<0.05)提示其胰岛B细胞的储备功能比气阴两虚证更低,胰岛素抵抗、胰腺储备功能低可能是脾虚痰湿证的重要病理生理机制。
3.2 动态血糖监测结果分析 昼夜晨昏自然界阴阳的消长,人体亦与之相应。黎明现象是指糖尿病患者清晨时血糖明显升高或维持正常血糖所须的胰岛素显著增多的现象。糖尿病时各种酶的活性均有变化,酵解酶属阳;糖异生酶属阴。气虚酵解酶活性降低,阴虚则有相对有余的表现—糖异生酶系活性升高,导致糖异生作用的亢进,引起血糖升高。本研究中血糖图谱分析提示,气阴两虚证患者呈一日三餐特征,并且白天高血糖明显,夜间稍好,且有黎明现象;而脾虚痰湿证多无一日三餐特征。提示脾虚痰湿证患者血糖谱无典型的特征,其原因与痰湿致病广泛,变化多端的特点相关。
糖尿病患者的晚期综合征直接与其血糖浓度有关,目前的点采血方法得不到真实的血糖平均值,糖化血红蛋白能够对此有所帮助。CGMS统计表则能够直接提供近期内可靠的统计平均血糖值。因此,CGMS丰富了我们对2型糖尿病的认识,也丰富了中医对疾病认识的物质材料,值得进一步观察研究。
[1]齐迅,沈欣,陈马力,等.降糖调脂丸对脾虚痰湿型2型糖尿病胰岛素抵抗的影响实验研究[J].中国中医基础医学杂志,2004,4(10):268-274.
[2]李秀钧.胰岛素抵抗综合征[M].北京:人民卫生出版社,2001:94.
[3]胡伟峰,李立明.2型糖尿病体质因素流行病学研究进展[J].中国糖尿病杂志,2001,9(1):52-54.
[4]任颖,刘伟,陆广华,等.2型糖尿病病人的内脏脂肪性肥胖和胰岛素抵抗[J].中国糖尿病杂志,2003,2(1):84-87.