小切口白内障囊外摘出联合人工晶状体植入术后眼前节变化分析
2012-05-21闫海艳
闫海艳
白内障是常见的致盲眼病之一,占致盲总数的41%[1],且发病率呈逐年递增趋势。在我国40岁以上人群中,老年性白内障的患病率为18.58%,其中盲发生率为14.54%,低视力发生率为20.51%。预计2020年,我国白内障人数将达506.25万,较现有的白内障人数增加2.53倍[2]。手术是白内障最有效的治疗方法,小切口白内障手术是目前最为常用的手术方式。本研究对小切口白内障囊外摘出联合人工晶状体植入术后患者眼前节变化情况进行观察分析,现报告如下。
1 资料与方法
1.1 一般资料 收集2008年5月至2010年6月在我院行小切口白内障囊外摘出联合后房型人工晶状体植入术后随访资料完整的白内障患者104例(104眼),其中男49例,女55例;年龄56~87岁,平均72.3岁;白内障核硬度:Ⅱ级者21例,Ⅲ级者30例,Ⅳ级者42例,Ⅴ级者11例。所有患者均为人工晶状体植入囊袋内,除外术中发生晶状体后囊膜破裂者、既往有内眼手术和屈光手术史者、既往有青光眼病史者。
1.2 手术方法 全部患者术前常规散瞳,行裂隙灯显微镜、间接检眼镜检查,并行眼科A/B超检查以计算所需人工晶状体度数。术前30 min常规散瞳,采取表面麻醉联合球后阻滞麻醉,于上方11~1点钟位沿角膜缘剪开球结膜,角膜缘后0.5 mm做角巩膜切口,长约6.0 mm,向角膜做板层隧道,止于透明角膜缘内1.0 mm,以3.2 mm穿刺刀刺入前房,扩大内口至8.0 mm,9点钟位做透明角膜辅助切口,以撕囊镊环行撕囊,充分水分离,以圈匙手法娩核,植入后房型人工晶状体(PMMA)于囊袋内,切口不缝合。
1.3 检查方法 术前、术后1个月使用日本NIDEK NT-2000非接触眼压计测量眼压,美国Ocular单面间接前房角镜测量房角。同时检测角膜屈光力(K值)、手术前后前房深度(anterior chamber depth,ACD)。前房角镜检查时4个象限房角均做记录,但只以下方房角纳入研究;前房角按Scheie分类法[3],房角为宽角用W表示,窄角用N表示,分为NⅠ、NⅡ、NⅢ、NⅣ四级。
1.4 统计学分析 使用SPSS 17.0统计学软件进行分析,采用配对t检验和卡方检验,相关性采用直线相关分析,P<0.05为差异有统计学意义。
2 结果
2.1 各项检测指标变化及相关性分析 术后1个月时眼压较术前有所下降,下降值为(0.65±1.76)mmHg(1 kPa=7.5 mmHg),但差异无统计学意义(t=0.396,P >0.05);术后 ACD 较术前明显增加,增加值为(1.08±0.61)mm,差异有显著统计学意义(t=5.431,P <0.01);由于存在术源性散光,术后 K值较术前有所增加,增加值为(0.93±2.41)D,但差异无统计学意义(t=0.461,P >0.05,见表1)。经直线相关分析显示,术前K值与ACD有正相关关系(r=0.232,P <0.05)。
表1 术前、术后1个月各项检测指标比较Table1 Comparison of each index before and after cataract surgery(±s)
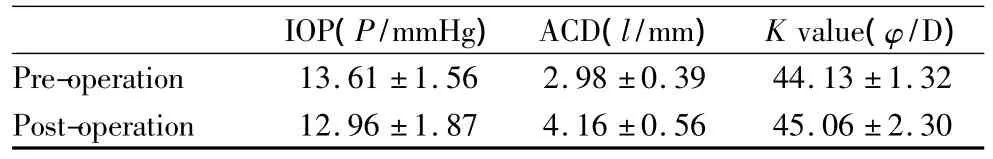
表1 术前、术后1个月各项检测指标比较Table1 Comparison of each index before and after cataract surgery(±s)
IOP(P/mmHg) ACD(l/mm) K value(φ/D)Pre-operation 13.61 ±1.56 2.98 ±0.39 44.13 ±1.32 Post-operation 12.96 ±1.87 4.16 ±0.56 45.06 ±2.30
2.2 前房角变化 术前、术后1个月前房角变化见表2。术后前房角镜检查均可见小梁功能区,术前、术后前房角情况分类比较,差异有显著统计学意义(χ2=42.16,P <0.01)。

表2 术前、术后1个月前房角比较Table2 Comparison of anterior chamber angle before and after cataract surgery [eye(rate)]
3 讨论
目前对于白内障患者来说,手术是最有效的治疗方法,但白内障术后眼前节往往发生改变。正常情况下,晶状体位于后房,占据了大部分后房空间,在眼内空间不变的情况下,晶状体随着年龄增加逐渐老化膨胀变大,造成虹膜-晶状体隔前移,周边部虹膜膨隆,使前房角变得狭窄、缩短,前房固有空间减小。这些患者均有可能因房角关闭而导致急性闭角型青光眼发作。生理性晶状体的厚度为4~5 mm,而人工晶状体的厚度仅为1 mm左右[4],晶状体摘出术后,虹膜-晶状体间隙变宽,前房角加宽,有效地预防了房角狭窄的老年患者因晶状体膨胀而导致的青光眼急性发作。葛坚等[5]仅用白内障超声乳化吸出+后房型人工晶状体植入术治疗青光眼患者,获得了良好的治疗效果。张海涛等[6]研究发现白内障手术不仅可提高患者的视力,同时使早期原发性青光眼患者的眼压下降,确切机制尚不清楚,可能是由于白内障术后睫状体、小梁网和Schlemm管受到的压迫解除,恢复房水外流,从而使青光眼患者的眼压下降所致。
研究证明现代白内障手术前后眼轴长度、角膜屈光力无显著变化,而ACD因诸多因素影响而发生明显变化,如晶状体囊袋收缩、玻璃体压力、手术医师手法等[7-8]。Hoffer[9]基于 450 眼计算出的术后ACD平均为4.55 mm。本研究中术后ACD较术前增加了(1.08 ±0.61)mm。Kurimoto等[10]采用超声活体显微镜观测人工晶状体植入术后ACD的变化,结果表明术前前房浅、房角窄者的晶状体使虹膜前移显著,晶状体摘出术后,虹膜后移也明显。本研究也发现术前前房越浅,术后前房加深越明显;术前房角越窄,术后房角变化越大。
1 赵堪兴,杨培增.眼科学[M].北京:人民卫生出版社,2008:312-318.
2 赵家良.我国白内障的防治任重道远[J].中华眼科杂志,2003,39(5):257-259.
3 杜庆生,胡超雄,何夏怡,何庆国,徐少帅,余青松.前房角狭窄患者白内障术后的前房角改变[J].中国实用眼科杂志,2006,24(6):599-601.
4 汤 萍,张惠颖,王 红.人工晶状体植入术后前房深度的变化分析[J].中华眼科杂志,2006,42(1):32-36.
5 葛 坚,郭 彦,刘奕志,林明楷,桌业鸿,程 冰,等.超声乳化吸除术治疗闭角型青光眼的初步观察[J].中华眼科杂志,2001,37(5):355-357.
6 张海涛,胡俊喜,王保君,彭 坤,王晓丽.白内障超声乳化人工晶体植入对早期原发性青光眼眼压控制效果分析[J].中国实用眼科杂志,2011,29(3):238-242.
7 Koranyi G,Lydahl E,Norrby S,Taube M.Anterior chamber depth measurement:a-scan versus optical methods[J].J Cataract Refract Surg,2009,28(2):243-247.
8 Elder MJ.Predicting the refractive outcome after cataract surgery:the comparison of different IOLs and SRK-IIv SRK-T[J].Br J Ophthalmol,2002,86(6):620-622.
9 Hoffer KJ.The Hoffer Q formula:a comparison of theoretic and regression formula[J].J Cataract Refract Surg,1993,19(6):700-712.
10 Kurimoto Y,Park M,Sakaue H,Tondo T.Changes in the anterior chamber configuration after small-incision cataract surgery with posterior chamber intraocular lens implantation[J].Am J Ophthalmol,1997,124(6):775-780.
