乳腺良恶性病变的3.0T磁共振扩散加权成像鉴别诊断及b值优化
2012-05-17张雪梅姚秀忠曾蒙苏
张雪梅 林 江 叶 芳 姚秀忠 曾蒙苏
目前乳腺MRI检查已比较成熟,其中扩散加权成像(diffusion- weighted imaging, DWI)是乳腺MRI的重要组成部分[1-2]。DWI通过显示水分子的扩散评价水分子随机运动的动态分布状况来反映肿瘤本身的病理生理信息,并与肿瘤的分级密切相关。正常乳腺组织、良性和恶性病变之间的表观扩散系数(apparent diffusion coefficient,ADC)值各不相同。但我们检索文献发现大多数乳腺DWI成像研究都在1.5T上进行,应用3.0T进行乳腺DWI成像的报道较少[3-8]。由于随着场强的升高,磁敏感伪影、化学位移伪影及呼吸运动伪影等也随之增加,而DWI序列对此尤其敏感,因此3.0T乳腺DWI的图像质量受到限制。本研究旨在克服这些伪影的基础上,探讨不同b值3.0T DWI对乳腺良恶性病变的诊断价值。
方 法
1.研究对象
201 0年10月至2011年6月间临床触诊检查、乳腺X线摄影和(或)超声发现或怀疑有乳腺肿块而行MR检查并经手术或活检病理证实的女性患者34例共36个病灶纳入研究组,其中良性病变18例共20个病灶,包括纤维腺瘤 16个、导管内乳头状瘤 3个及浆细胞性乳腺炎1个,年龄24~55岁,平均41 岁;恶性病变16例共16个病灶,包括浸润性导管癌13个、浸润性小叶癌1个及导管原位癌2个,年龄23~62岁,平均45岁。
同期行乳腺MR检查的健康女性体检20例列为对照组,年龄25~55岁,平均46岁;无乳腺疾病史或家族史,无自觉症状,触诊未及肿块,B 超检查正常。
2.MR-DWI
采用SIEM ENS 3.0T超导扫描仪(Magnetom Verio; Siemens AG, Erlangen, Germany),扫描时受检者俯卧于专用乳腺相控阵表面线圈上,使双侧乳房自然悬垂于线圈洞穴内。12例正常对照组及17例研究组病例共19个病灶的所有检查序列(包括T2WI、DWI及T1WI动态增强扫描)均在3.0TMR上进行,其余8例正常对照组及17例研究组病例共17个病灶先在1.5TMR上进行上述所有检查序列后,间隔2~3h再到3.0T上进行DWI检查。3.0TMR DWI序列的参数如下:TR 11900ms,TE 77ms,FOV 350mm,层厚4mm,均采用EPI技术,并采用选择性水激励(water excitation)抑脂技术,GRAPPA加速因子为3,扫描时间共298s。b值取0,750 s/mm2、1000 s/mm2、1250 s/mm2,进行手动频率校正;DWI成像后自动生成相应的ADC图。
3.图像分析及处理
3.1 图像质量分析标准:根据有无伪影、图像变形程度及解剖结构显示情况,将图像评为1~5分:1分为极差,图像不能用于诊断;2分为差,有较多的伪影及图像变形影响了诊断,但并不是所有解剖结构都无法辨认;3分为中,较少的伪影及图像变形,图像对所有的解剖区域的显示和诊断是可信的;4分为良,少量的伪影,图像解剖结构显示清晰;5分为优,图像清晰没有伪影。
3.2 测定ADC值和病灶对比噪声比(cont rastnoise ratio, CNR):所有图像分析均在工作站(Siemens syngo MR B17)上进行,由两位从事乳腺影像学的放射科医师共同进行观察和分析。①正常组:在b值为750 s/mm2、1000 s/mm2、1250 s/mm2的DWI上,各选择3个扫描层面(以乳头层面为中心),注意尽量避开伪影,选取富含纤维腺体组织部分,每个层面上在两侧乳腺随机各取1个感兴趣区(ROI,面积均取0.2cm2),在b值为(0,750),(0,1000)及(0,1250)拟合成的ADC图上,复制上述ROI,以保持大小和位置一致,测定ADC值,计算平均值。②病灶组:在b值为750 s/mm2、1000 s/mm2、1250 s/mm2的DWI上,对照1.5T和(或)3.0T动态增强图像,进一步明确DWI上病灶位置及其边缘,取病灶的最大径所在层面,ROI尽量大,但要避开伪影、囊变坏死及出血区,测定病灶信号强度,在b值为(0,750),(0,1000)及(0,1250)拟合成的ADC图上,复制上述ROI,测定ADC值,计算平均值。在病灶周围正常乳腺组织随机选取2个ROI,测定乳腺组织信号强度,计算平均值。选择相同测量层面,ROI置于双侧乳腺前方及正中前方无伪影处,测量背景噪声的信号强度的标准差,计算平均值。根据公式:CNR=(SI病灶-SI乳腺组织)/SD背景计算病灶CNR,SI病灶代表病灶的信号强度,SI乳腺组织代表乳腺纤维腺体组织的信号强度,SD背景代表背景噪声信号强度的标准差。
4.统计分析
采用Stata 11.0数据分析软件包完成数据处理和统计分析。计量资料用均数±标准差(x±s)表示;不同b值时DWI图像质量评分的比较和乳腺病灶CNR的比较、各组间ADC值的比较以及相同b值各组ADC值的比较均采用单因素方差分析。若结果具有统计学差异后再做各组间两两比较。以P<0.05时认为有统计学差异,P<0.01时有显著的统计学差异。
以病理诊断为金标准,各b值恶性病变平均ADC值的95%可信区间上限为界值,以小于该值作为判断恶性病变的标准,对诊断试验作评价(敏感性、特异性、准确性、阳性预测值及阴性预测值),用受试者工作特征曲线(receiver operating characteristics curve,ROC)及曲线下面积AUC评估各b值时ADC值诊断乳腺癌的价值。
结 果
1.不同b值时DWI图像质量比较
全部54例受检者不同b值时DWI图像主观质量评分结果见表1。b=750 s/mm2时DWI图像质量平均评分为3.31±0.77,主观质量评分达到3分(可以诊断)及以上的为44例,占总检查例数的81.48%;b=1000 s/mm2时DWI图像质量平均评分为3.13±0.89,主观质量评分达到3分及以上的为40例,占总检查例数的74.07%;b=1250 s/mm2时DWI图像质量平均评分为2.91±0.92,主观质量评分达到3分及以上的为35例,占总检查例数的64.81%。统计结果显示不同b值时DWI图像质量没有统计学差异(F=3.02,P=0.0516>0.05)。

表1 不同b值时DWI图像质量评分(n=54)
2.不同b值时乳腺病灶CNR的比较
研究组34例共36个病灶,b=750 s/mm2、1000 s/mm2、1250s/mm2时平均CNR分别为165.90±72.74、118.17±50.59和102.14±57.12(图1),统计显示有显著差异(F=10.69,P=0.0001<0.01),两两比较显示b=750 s/mm2时CNR明显优于b=1000 s/mm2及1250s/mm2时(P值为0.004及0.000),而b=1000与1250s/mm2之间没有显著性差异(P=0.800>0.05)。

图1 不同b值CNR比较。
3.各b值时各组ADC值的比较
相同b值时(表2,图2),正常乳腺组织、良性病变及恶性病变的A DC值差异均有显著性(P=0.000);两两比较显示正常乳腺组织ADC值显著>乳腺良性病变(P<0.05),良性病变ADC值非常显著>恶性病变(P<0.01)。

表2 正常乳腺组织及乳腺良恶性病变在不同b值时的平均ADC值

图2 不同b值时各组ADC值的比较。
而就同一组别而言(表2),随着b值增大,ADC值逐渐降低,但三种组织或病变的不同b值下的ADC值未见显著性差异(P均>0.05)。
4.各b值时乳腺癌诊断的ADC阈值界定
以各b值恶性病变平均ADC值95%可信区间的上限作为界定乳腺癌ADC的阈值,小于这个阈值作为判断乳腺癌的标准,则b=750 s/mm2、1000 s/mm2、1250s/mm2时,ADC阈值分别为1.33×10-3mm2/s、1.25×10-3mm2/s、1.16×10-3mm2/s。以病理为金标准,上述阈值判断乳腺癌的敏感度、特异度、准确度、阳性预测值和阴性预测值见表3。三者的曲线下面积(图3,AUCb750=0.8781,AUCb1000=0.8672,AUCb1250=0.8828)未见显著性差异(P=0.1925>0.05)。
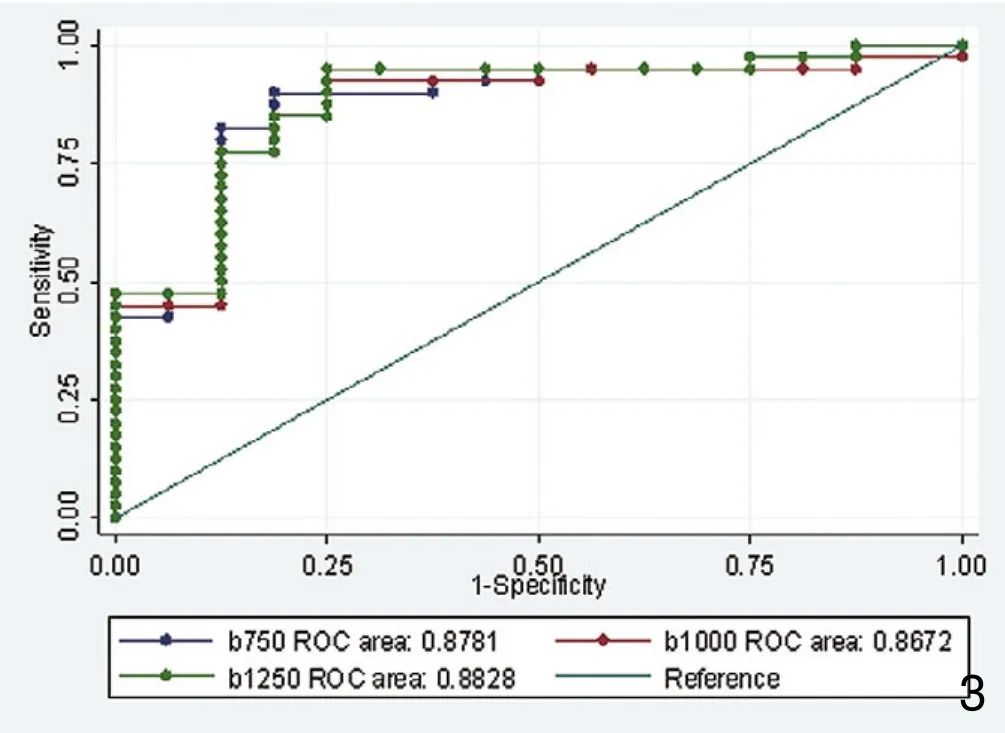
图3 不同b值的ROC曲线及曲线下面积。
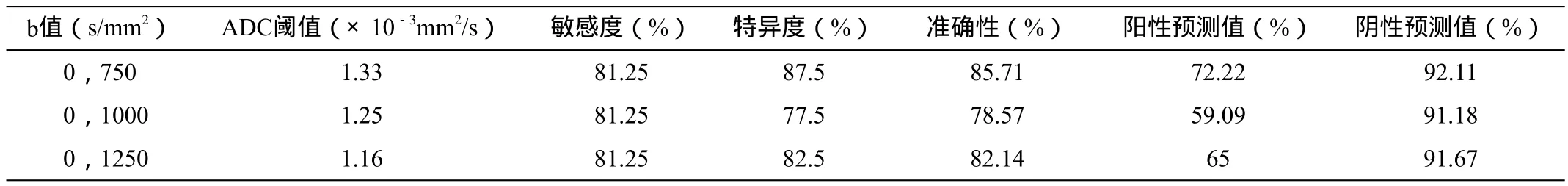
表3 不同b值ADC阈值诊断乳腺癌的比较
讨 论
DWI是目前唯一能观察活体水分子微观扩散运动的成像方法,能从分子水平反映人体组织的空间组成信息和病理生理状态下各组织成分之间交换水分的功能状况,从而能够检测出与组织含水量改变有关的形态学和病理学的早期改变。在DWI乳腺成像方面,目前国内多在1.5T上进行,其扫描技术日趋成熟,临床应用广泛。而在3.0T上由于随着场强的增加,各种伪影(磁敏感伪影、化学位移伪影、呼吸运动伪影等)随之增加,图像质量不理想,因此限制了其使用[9]。乳腺组织含有大量脂肪成分,高信号的脂肪会掩盖病灶的信号,降低病灶的检出率;同时,脂肪会产生严重化学位移伪影,脂肪-空气界面会产生较重的磁敏感伪影。因此,为了突出病灶的对比度有利于病灶的检出,并消除上述伪影,在乳腺DWI中,尤其是3.0T成像上,应用适宜的脂肪抑制技术尤显重要。我们在3.0T上采用的脂肪抑制技术为选择性水激发技术(water excitation)。该技术是依据脂肪和水分子中质子的进动频率差异,以水分子中氢质子的进动频率来选择性激发和采集,而脂肪中的氢质子不被激发,从而达到脂肪抑制效果。与1.5T上常用的频率选择脂肪饱和法和短反转时间反转恢复技术相比,其选择性高,信噪比好,扫描时间短,特异吸收率即SAR值也较低,且对磁场的均匀性要求相对较低,故在高场强中颇具优势。本研究各b值图像均获得较高图像质量,相信与采用该脂肪抑制技术有关。
在DWI中的b值是一个非常重要的技术参数,代表施加的扩散敏感梯度场强的大小。b值的大小与扩散敏感梯度场的强度、持续时间以及两个梯度场的间隔时间有关。b值越大,越偏重扩散像;b值越小,越偏重T2加权。但是由于活体组织的扩散还受到许多微循环因素如毛细血管灌注、体液的流动、细胞的渗透性等影响;同时又受宏观因素如心跳、脉搏、呼吸、肠道蠕动等生理活动的影响,因而在临床应用中,通常使用ADC值来衡量病变的扩散程度。活体组织水分子的扩散运动主要受细胞膜结构的限制,并与大分子物质如蛋白质等对水分子的吸附作用有关,因此细胞繁殖越旺盛,细胞密度越高,细胞膜对水分子的限制越明显。乳腺恶性肿瘤细胞较良性组织而言,繁殖旺盛,有较高的细胞密度,细胞也比正常组织肿胀,细胞外间隙减少,ADC值要低于细胞密度较低的良性病变及正常乳腺组织。国内外多项研究[10-15]表明在乳腺良恶性病变中,其ADC值有显著差异,但多数研究结果在1.5T上获得。本组研究结果证实,在3.0T上,正常乳腺组织的平均ADC值>乳腺良性病变>乳腺恶性病变,其趋势同1.5T一致。
在组织中,由于微观运动受水分子扩散和毛细血管微循环灌注的双重影响,ADC值常高于预测值,尤其在小b值中明显,因为小b值序列受灌注效应的影响较大,因此不宜选择过小的b值;而用大b值进行DWI时,所测的ADC值受微循环血流灌注影响较小,能较好地反映组织内水分子扩散的真实状况,但是随着b值的增加,组织的信噪比和病灶的对比噪声比逐渐减低,这是因为随着b值的增加,回波时间增加,信号衰减加重,图像质量下降,因此亦不宜选择过大的b值。目前文献报道中乳腺DWI选用的b值并不统一,而b值不同,影响到良恶性病变的ADC阈值,文献报道[10-15]1.5T DWI诊断乳腺良恶性病变的敏感度(64.0%~93.0%)、特异度(45.8%~96.7%)差异较大,即同b值的选择有关。在1.5T上b值多选择500~1000s/mm2之间,以1000 s/mm2最为常用;而在3.0T上DWI成像参数的选择,特别对适宜b值的选取应有别于1.5TMRI,需考虑到磁场强度升高、各种伪影影响、SAR值的限制和其他诸多参数变化的协同作用。目前有限的几篇使用3.0T的文献报道结果也并不一致:王双玉等[7]认为b=1200s/mm2对乳腺解剖结构显示及病变定性诊断最有价值;而Bogner等[8]认为b值为50s/mm2和850s/mm2时成像具有最优的ADC值和最佳的DWI图像质量,对乳腺病变的良恶性鉴别最有价值。本研究在克服各种伪影的基础上,分别选择中等和较高的三组b值(0,750;0,1000及0,1250s/mm2),诊断乳腺癌ADC阈值分别为1.33×10-3mm2/s、1.25×10-3mm2/s及1.16×10-3mm2/s,其敏感度、特异度、准确性及ROC曲线下面积均无统计学差异,说明b值为750s/mm2时已基本消除了微灌注的影响;而b值为750s/mm2时,图像质量及病变的对比噪声比均高于b值为1000 s/mm2及1250s/mm2,因此我们认为在3.0T上乳腺DWI成像的最佳b值为0,750s/mm2。
总之,根据我们的初步研究发现,结合选择性水激励技术,3.0T乳腺DWI成像是可行的,图像质量基本可以得到保证。b值为0,750 s/mm2;0,1000 s/mm2及0,1250s/mm2时对乳腺癌的检出均有较高准确性,但结合图像质量及病灶的对比噪声比考虑,我们推荐的最佳b值为0,750s/mm2。
1. Woodhams R, Ramadan S, Stanwell P, et al. Diffusion-weighted imaging of the breast: principles and clinical applications.Radiographics, 2011, 31: 1059-1084.
2. Iacconi C. Diffusion and perfusion of the breast. Eur J Radiol, 2010,76:386-390.
3. Peters NH, Vincken KL, van den Bosch MA, et al. Quantitative diffusion weighted imaging for differentiation of benign and malignant breast lesions: the influence of the choice of b-values. J Magn Reson imaging, 2010,31:1100–1105.
4. Matsuoka A, Minato M, Harada M, et al. Comparison of 3.0- and 1.5-tesla diffusion-weighted imaging in the visibility of breast cancer.Radiat Med, 2008, 26:15-20.
5. Ei Khouli RH, Jacobs MA, Mezban SD, et al. Diffusion-weighted imaging improves the diagnostic accuracy of conventional 3.0-T Breast MR imaging. Radiology, 2010, 256:64-73.
6. Lo GG, Ai V, Chan JK, et al. diffusion-weighted magnetic resonance imaging of breast lesions: first experiences at 3T. J Comput Assist Tomogr, 2009, 33:63-69.
7. 王双玉,段 青. 3.0T磁共振扩散加权成像在乳腺良恶性病变鉴别诊断中的价值. 中国CT和MRI杂志,2009,7:18-21.
8. Bogner W, Gruber S, Pinker K, et al. Diffusion-weighted MR for differentiation of breast lesions at 3.0 T: how does selection of diffusion protocols affect diagnosis? Radiology, 2009, 253: 341-351.
9. Rosenkrantz AB, Oei M, Babb JS, et al. Diffusion-weighted imaging of the abdomen at 3.0 tesla: image quality and apparent diffusion coefficient reproducibility compared with 1.5 tesla. J Magn Reson Imaging, 2011, 33:128-135.
10. 叶 芳,曾蒙苏,严福华, 等. 乳腺病灶不同强化形态及大小的MR扩散加权成像研究和参数选择.中华放射学杂志, 2010, 44:459-464.
11. Hatakenaka M, Soeda H, Yabuuchi H, et al. Apparent diffusion coefficients of breast tumors: clinical application. Magn Reson Med Sci, 2008, 7:23-29.
12. Park M J, Cha ES, Kang BJ, et al. The role of diffusion-weighted imaging and the apparent diffusion coefficient (ADC) values for breast tumors. Korean J Radiol, 2007, 8:390-396.
13. Baltzer PA, Benndorf M, D ietze l M, et a l. Sensitivity and specificity of unenhanced MR mammography (DWI combined with T2-weighted TSE imaging, ueMRM) for the differentiation of mass lesions. Eur Radiol, 2010, 20:1101-1110.
14. 贾文霄,杨利霞,邵 华, 等. 乳腺疾病磁共振扫描方案的优化选择.中国医学计算机成像杂志, 2008, 14:516-522.
15. 陈 欣,张毅力,张秋娟,等.MR扩散加权成像对乳腺病变良恶性鉴别的Meta分析报告.中华放射学杂志,2008,42:582-585.
