应用动态血糖监测系统评价两种胰岛素强化治疗方案对2型糖尿病的疗效和安全性
2012-05-12曹慧韩淑艳
曹慧,韩淑艳
(新沂市铁路医院,江苏 新沂 221400)
应用动态血糖监测系统评价两种胰岛素强化治疗方案对2型糖尿病的疗效和安全性
曹慧,韩淑艳
(新沂市铁路医院,江苏 新沂 221400)
目的应用动态血糖监测系统评价重组甘精胰岛素联合赖脯胰岛素(Ⅰ组)与胰岛素泵持续皮下输注门冬胰岛素(Ⅱ组)两种胰岛素强化治疗方案对2型糖尿病的疗效和安全性。方法将72例患者随机分为两组,每组各36例,Ⅰ组三餐前即刻皮下注射赖脯胰岛素,睡前皮下注射重组甘精胰岛素。Ⅱ组应用胰岛素泵持续皮下输注门冬胰岛素,三餐前即刻皮下泵入门冬胰岛素。根据血糖调整胰岛素用量,观察治疗后空腹血糖、早餐后2 h血糖、凌晨3点血糖、血糖达标时间、每日胰岛素用量、低血糖发生率,并应用动态血糖监测系统评价血糖波动,计算日内平均血糖波动幅度。结果两组治疗方案均能良好控制空腹血糖、早餐后2 h血糖及平均血糖,但Ⅱ组的血糖达标时间、每日胰岛素用量、低血糖发生率、血糖波动幅度明显小于Ⅰ组(P<0.05)。结论胰岛素泵持续皮下输注胰岛素强化治疗具有能更好地控制糖尿病的疗效和安全性。
动态血糖监测系统;胰岛素/治疗应用;2型糖尿病/治疗
英国前瞻性糖尿病研究(UKPDS)证实,胰岛素强化治疗对于控制血糖水平效果肯定,严格控制糖尿病患者血糖达标有利于减少糖尿病大血管病变的致死,致残率[1]。血糖波动比单纯稳定的高血糖对血管内皮细胞的损害更为严重.因此,减少2型糖尿病患者血糖波动幅度更为重要。控制血糖达标对延缓2型糖尿病患者心血管并发症发生具有重要意义。动态血糖监测系统(CGMS)是一种新近发展起来的糖尿病血糖监测的高科技手段,可以每5 min记录一次血糖值,全天可记录288次血糖值,连续、动态的血糖监测能全面反映血糖的整体情况。本研究旨在通过CGMS比较重组甘精胰岛素联合赖脯胰岛素与胰岛素泵持续皮下输注门冬胰岛素两种治疗方案对2型糖尿病患者的疗效和安全性。现报道如下。
1 临床资料
1.1 一般资料 选择2009年10月~2011年10月初诊老年2型糖尿病患者72例为研究对象(FBG≥7.0 mmol/L和(或)2hBG≥11.1 mmol/L,HbA1c≥7.0%)。其中男41例,女31例,年龄62~77岁。所有患者随机分为两组,其中重组甘精胰岛素联合赖脯胰岛素组(Ⅰ组)36例,男21例,女15例;胰岛素泵持续皮下输注胰岛素(门冬胰岛素)组(Ⅱ组)36例,男20例,女16例。两组患者性别、年龄、病程、体重指数(BMI)、空腹血糖、餐后2 h血糖、糖化血红蛋白(HbA1c)等差异无显著性(表1)。
1.2 方法 所有患者均按糖尿病标准热卡饮食进食,体力活动的强度及时间相对固定,并均接受了糖尿病教育。两组胰岛素初始剂量根据体重指数(BMI)制定:BMI>25 kg/m2,一天总量为0.6 U/kg;BMI≤25 kg/ m2,一天总量为0.4 U/kg。Ⅰ组患者三餐前即刻皮下注射赖脯胰岛素,睡前皮下注射长效胰岛素类似物重组甘精胰岛素,每日重组甘精胰岛素占总量的一半,余量使用短效胰岛素类似物赖脯胰岛素按1∶1∶1三餐前皮下注射。Ⅱ组应用胰岛素泵持续皮下输注门冬胰岛素(丹麦诺和诺德公司生产的诺和锐)及三餐前即刻皮下泵入。用美国美敦力MiniMed公司生产的712胰岛素泵治疗,基础量和三餐前大剂量1∶1分配,三餐前大剂量再按1∶1∶1分配。血糖仪均采用瑞士罗氏诊断公司生产的乐康全Ⅱ型,每日测量7次(空腹、早餐后2 h、午餐前、午餐后2 h、晚餐前、晚餐后2 h、凌晨3时)监测血糖。餐前胰岛素用量根据餐后2 h血糖的高低调整,睡前(或基础)胰岛素用量根据空腹血糖的高低调整,每次调整剂量为1~2 U,直至血糖达标,疗程共2周。血糖达标标准:空腹指尖血糖4.4 mmol/L~6.0 mmol/L,非空腹指尖血糖4.4 mmol/L~8.0 mmol/L,若血糖<3.9 mmol/L,无论有无症状均视为低血糖。若患者出现低血糖,首先明确低血糖原因,若非人为原因,则每个出现低血糖的血糖点每次减2 U。血糖达标后稳定3 d,应用动态血糖监测系统(CGMS)72 h评价血糖水平及血糖波动幅度(amplitude of glycemic excursions,AGE),具体为:1)平均血糖水平(mean blood glucose,MBG)及标准差(SDBG):受试者CGMS 24 h监测期间共288个测定值的平均值及其标准差。2)日内平均血糖波动幅度(mean amplitude of glycemic excursions,MAGE):取受试者CGMS 24h监测期间AGE大于1个标准差的为有效波动,以波动峰值到谷值的方向计算AGE,MAGE为所有有效波动AGE的平均值,并统计其波动次数(number of glycemic excursions,NGE)。3)日间血糖平均绝对差(absolute means of daily differences,MODD):取受试者CGMS 2个连续24 h监测期间测定值,其相匹配测定值间的平均绝对差为MODD。
1.3 观察项目 包括患者空腹血糖、餐后2 h血糖、血糖达标时间、每日胰岛素总量、低血糖发生率、MBG、SDBG、MAGE、NGE、MODD。
1.4 统计学处理 所有资料采用SPSS 11.5软件分析,计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料的比较用χ2检验。
2 结果
治疗后两组观察指标的比较(表1-2):经胰岛素强化治疗后,两组患者空腹血糖、餐后2 h血糖及MBG均得到良好控制(P<0.05),两组间比较差异无显著性(P>0.05);但Ⅱ组较Ⅰ组患者血糖达标时间明显缩短,每日胰岛素用量明显减少,低血糖发生率显著降低,日内及日间的血糖波动明显减少,差异有显著性(P<0.05)。
表1 两组治疗前后空腹血糖、早餐后2 h血糖、HbA1c及平均血糖水平比较(±s,mmol/L)
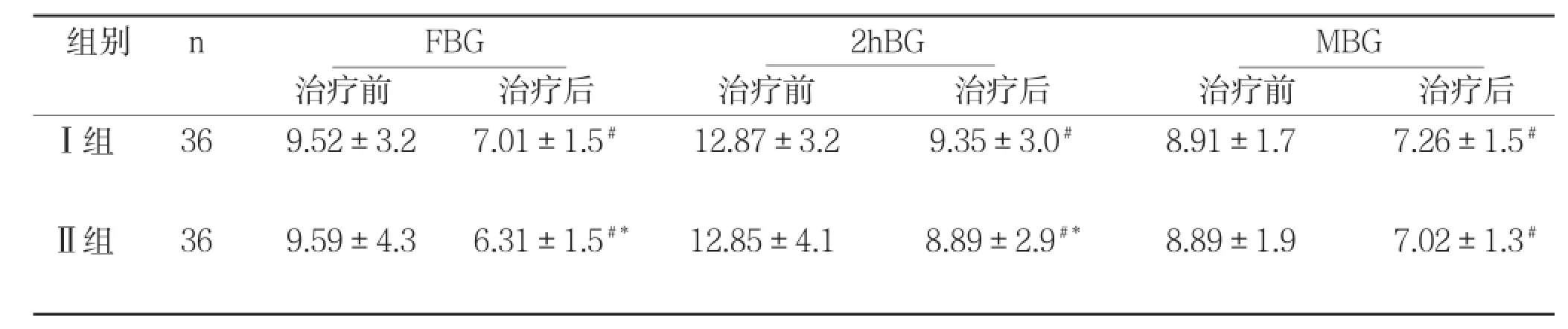
表1 两组治疗前后空腹血糖、早餐后2 h血糖、HbA1c及平均血糖水平比较(±s,mmol/L)
注:与治疗前比较#P<0.05,两组间治疗后比较*P>0.05
组别nFBG2hBGMBG治疗前治疗后治疗前治疗后治疗前治疗后Ⅰ组369.52±3.27.01±1.5#12.87±3.29.35±3.0#8.91±1.77.26±1.5#Ⅱ组369.59±4.36.31±1.5#*12.85±4.18.89±2.9#*8.89±1.97.02±1.3#
表2 两组患者治疗后CGMS检查指标比较(±s)
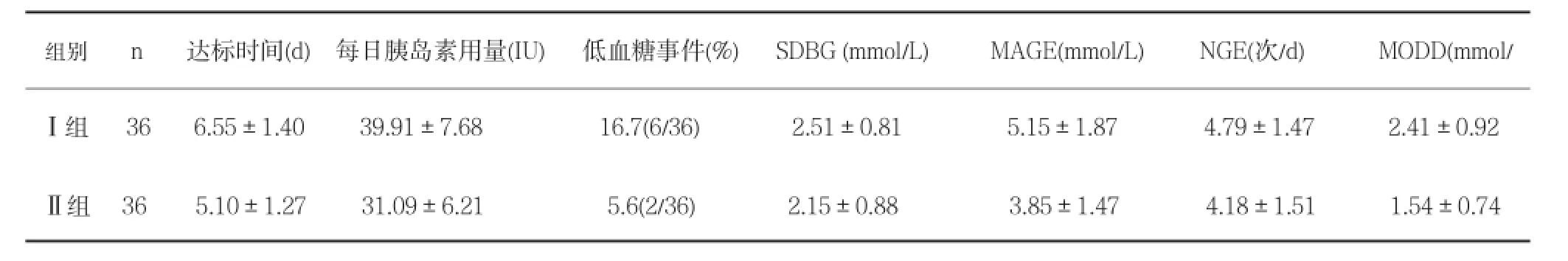
表2 两组患者治疗后CGMS检查指标比较(±s)
注:两组比较,P均<0.05。
组别n达标时间(d)每日胰岛素用量(IU)低血糖事件(%)SDBG(mmol/L)MAGE(mmol/L)NGE(次/d)MODD(mmol/Ⅰ组366.55±1.4039.91±7.6816.7(6/36)2.51±0.815.15±1.874.79±1.472.41±0.92Ⅱ组365.10±1.2731.09±6.215.6(2/36)2.15±0.883.85±1.474.18±1.511.54±0.74
3 讨论
强化血糖控制能延缓和减少糖尿病的并发症,而连续皮下输注胰岛素(胰岛素泵治疗)为强化治疗的最新手段。胰岛素泵可最大程度模拟生理状态的胰岛素输注方式,用可调程序的微型电子计算机准确控制胰岛素输入的剂量、速度和时间,模拟胰岛素的持续基础分泌和进餐时的脉冲式释放,而胰岛素的剂量和脉冲式注射时间均可通过计算机程序预先设计并作调整。对于这种泵,适时的血糖监测是保持血糖良好控制的必需条件。常规指法或静脉血糖检测只能测定瞬时血糖值,糖化血红蛋白反映近2~3个月的血糖水平,有文献报道,相同HbAlc水平的患者,血糖变异存在较大差异[2-3]。CGMS弥补了这些不足,可监测全天血糖波动的细节、高低血糖的发生及持续时间等,连续数天的动态血糖监测亦可了解日间血糖变化的差异。依据血糖监测结果,可了解糖代谢紊乱的程度,调整降糖方案,减少严重低血糖的危险,达到理想的血糖控制。近年来,有学者提出血糖四分体的概念,即糖尿病血糖控制要关注“空腹血糖、餐后血糖、HbA1c、血糖波动”四位一体的概念[4]。
随着CGMS评估技术的发展,血糖过度波动对发生并发症危险性的作用日益受到关注[5]。评估2型糖尿病血糖的波动变化主要包括一日之内和每日之间AGE。目前常用的评估日内AGE的参数主要有MAGE、血糖的标准差及血糖最高最低值的差值等。其中MAGE评估受试者大于1个标准差、主要与进餐相关的AGE,能很好地反映患者日内血糖的波动变化,被认为是评估血糖波动的“金标准”。MODD指连续2 d血糖谱相匹配血糖绝对差的均值,不依赖日内血糖的波动程度,因而可精确评估日间血糖波动。美国糖尿病协会(ADA)提出的新低血糖标准(定义为3.9 mmol/L)[6],意味着临床中必须使血糖控制在一个很窄的范围内波动,这使血糖控制达标的任务更具挑战性。为此,本研究通过观察空腹血糖、餐后2 h血糖、平均血糖、血糖达标时间、低血糖发生率、日内及日间血糖波动等多种因素,综合评估两种强化治疗方案对糖代谢的影响。在Ⅰ组患者中,血糖波动幅度大,同时有餐前及凌晨低血糖,而对于老年糖尿病患者来说,低血糖的危害甚至高于高血糖,长期严重的低血糖反复发作可导致中枢神经系统不可逆的损害,还可引发严重心律紊乱、呼吸停止、脑水肿,甚至猝死[6],且老年人易出现无症状低血糖,危险性更大。CGMS作为一种新的监测手段,能客观反映患者全天的真实血糖,发现无症状低血糖的发生,以便医生及时精细调整胰岛素用量,制定个性化的CSII治疗方案,杜绝了严重低血糖的发生和潜在的意外风险,在临床实践中有很高的应用价值,且CGMS监测结果与传统血糖监测结果之间有良好相关性。本研究认为,胰岛素泵持续皮下输注胰岛素强化治疗具有能更好地控制2型糖尿病的疗效和安全性。
[1] Stratton IM,AdlerAI,NeiIHA,et at.Association of glycemia wmacrovascular and microvascular complications of type 2 diabetes(UKDS 35):prospective observational study[J].BrMed J,2000,32:405-412.
[2] 陈名道.波动性高血糖与糖尿病并发症[J].国际内分泌代谢杂志, 2006,26(5):312-314.
[3] 赵家坤.脑梗塞患者空腹血糖、血清果糖咹、糖化血红蛋白123例的测定研究[J].菏泽医学专科学校学报,2009,21(4):1-2.
[4] Monnierl,ColetteC,Owers DR.Integrating glycaemic variability in the glycaemic diorders of type 2 diabetes:a move towards a unified glucose tetrad concept[J].Diabetes Metab Res Rev,2009,25(5):393-402.
[5] 中华医学会糖尿病学分会.中国动态血糖监测临床应用指南(2009年版)[J].中华医学杂志,2009,89:3388-3392.
[6] Swinner SG,Mullins P,Miller M,et al.Changing the glucose cut-off values that define hypoglycaemia has a major effect on reported frequencies of hypoglycaemia[J].Diabetologia,2009,52(1):38-41.
[7] 刘烈华,李延兵.糖尿病低血糖的危害和应对[J].实用糖尿病杂志, 2009,5(6):4-5.
R458+.5;R587..1
A
1008-4118(2012)01-0012-03
10.3969/j.issn.1008-4118.2012.01.05
2012-01-09
