膝关节骨关节炎腘窝囊肿的关节镜手术探讨
2012-04-24姜军,倪磊
姜 军, 倪 磊
膝关节骨关节炎腘窝囊肿的关节镜手术探讨
姜 军, 倪 磊
(北京大学人民医院骨关节科, 北京 100044)
腘窝囊肿; 骨关节炎, 膝; 磁共振成像; 关节镜
膝关节骨关节炎是中老年常见病, 常形成腘窝囊肿, 引起膝关节后方症状。有学者认为膝关节骨关节炎的腘窝囊肿与关节腔相通, 且与关节积液密切相关, 当关节积液减少时囊肿会自行消失无需手术[1], 但我们的临床经验表明, 保守治疗患者通常不满意; 另有学者主张手术治疗, 采用的是与传统开放手术相似的原理, 在腘窝后方在关节镜下进行囊壁剥除进行微创治疗[2], 但这种方法对手术操作技术要求较高, 须避免损伤神经血管。本文中采用了关节镜下囊肿内引流而不是囊肿切除的方法, 操作简单安全, 通过消除囊肿的成因, 减轻了临床症状。
1 对象与方法
1.1 对象
2007年8月~2011年3月, 对38例膝关节骨关节炎腘窝囊肿患者行关节镜下后内侧关节囊部分切除腘窝囊肿内引流术。患者平均年龄63.5岁(48~79岁), 病程平均22.5月(8~40个月); 男性8例, 女性30例; 左膝16例, 右膝22例; 术前磁共振成像(magnetic resonance imaging, MRI)检查, 横断面显示, 半膜肌腱与腓肠肌内侧头肌腱之间的间隙有囊状积液, 与关节腔存在交通(图1), 其中冠状面和矢状面显示内侧半月板Ⅱ度损伤3例, Ⅲ度轻微损伤35例。
1.2 手术方法
患者采用腰麻, 麻醉成功后取仰卧位, 大腿中部束气囊止血带。常规完成关节镜检查后, 先进行关节清理,处理受损的半月板。然后屈膝80°~90°将镜头经后交叉韧带和股骨内髁间隙插入后内侧间室, 腰穿针定位建立后内侧入路, 插入刨刀进行后内侧关节囊部分切除, 充分显露腓肠肌内侧头肌腱与半膜肌肌腱间隙, 达到腘窝囊肿与关节腔之间的内引流(图2)。关节镜下通常不能发现囊肿与关节腔的交通口。
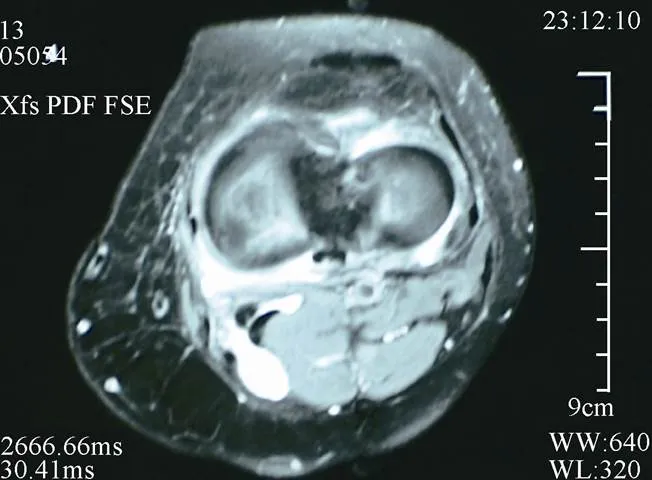
图1 术前MRI影像
Figure 1 Preoperative MRI image
横断面显示, 半膜肌腱与腓肠肌内侧头肌腱之间的间隙有囊状积液, 与关节腔存在交通
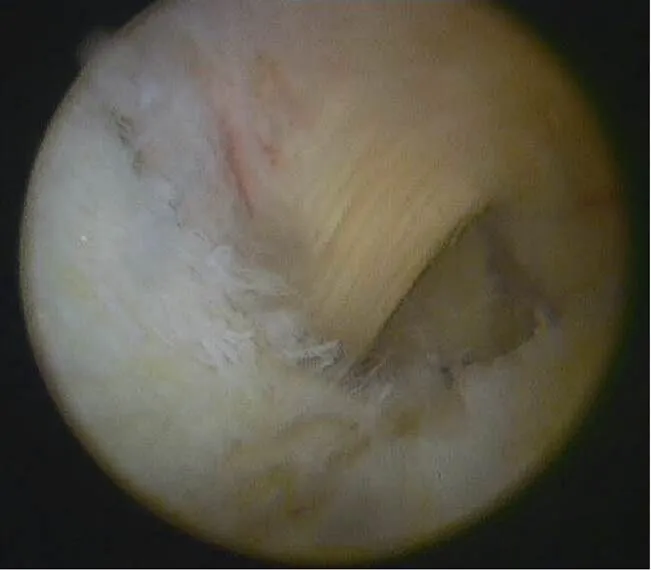
图2 关节镜图像
Figure 2 Arthroscopy image
关节镜下后内侧关节囊部分切除, 达到囊肿内引流
2 结 果
2.1 症状体征
患者术前有腘窝不适和肿胀感, 有些伴有下肢乏力, 当囊肿增大到一定程度时会影响膝关节的充分屈曲和伸展, 并在活动较多后感到疼痛。术后患者自述这些症状消失。术前检查腘窝可扪及囊性肿物、波动感、有张力, 局部压痛, 过屈过伸试验(+)。术后门诊复查时未再触及肿物, 局部无明显压痛, 过屈过伸试验(-)。
2.2 Lysholm膝关节功能评分
本组患者平均随访18.5个月(2~45个月), Lysholm评分由术前(43.6±5.3)分(36~51分)提高到术后(87.5±3.7)分(81~93分), 采用检验进行统计分析, 结果显示, 与术前相比较差异有统计学意义(<0.05)。
3 讨 论
膝关节骨关节炎是以关节软骨退变为主要病理特征的慢性退行性疾病, 常因游离体、半月板损伤、滑膜炎和腘窝囊肿而症状加重。Labropoulos等[3]对426例膝关节进行研究, 发现随着年龄的增加, 尤其是50岁以上的人群腘窝囊肿的发生率增高。Martí-Bonmatí等[4]利用MRI进行了腘窝囊肿的流行病学研究, 在382个被检查者中发现145例腘窝囊肿(38.0%), 腘窝囊肿与是否存在关节积液和积液量有极显著相关性(=0.002), 与半月板损伤的程度有显著相关性(=0.01)。
大多数学者认为, 腘窝囊肿是由腓肠肌内侧头与半膜肌腱之间的滑囊间隙扩张所致, 此滑囊间隙通过“活瓣”与膝关节腔相通。膝关节骨关节炎引起滑膜炎关节积液, 膝关节腔内关节液压力增大, “活瓣”的存在使关节积液形成由关节腔向腘窝腓肠肌内侧头与半膜肌之间滑囊间隙的单向流动, 腘窝囊肿内的压力小于关节腔压力, 从而关节积液不能回流到关节腔内, 导致腘窝囊肿的产生和持续增大。Sansone等[5]认为内侧半月板损伤是致病的关键, 84%~90%的患者可见有内侧半月板损伤, 他们认为撕裂的内侧半月板后角起到腘窝囊肿与膝关节腔之间“活瓣”的作用。Takahashi等[6]对这种观点提出了质疑, 由于通过后内侧入口进入关节腔后内侧室, 可以观察到内侧半月板后角距离腘窝囊肿的交通口有较大距离, 因此内侧半月板后角撕裂部分不能起到“活瓣”作用, 而病损的关节软骨也不可能成为“活瓣”, 所以Takahashi等认为关节镜手术中观察到的膝关节后内侧囊壁的“裂隙样结构”会起到“活瓣”作用。我们的病例资料显示, 在后内侧关节囊壁没有明显的孔道, 且全部病例都有内侧半月板后角的损伤, 而且程度较轻, 而临床上许多内侧半月板后角严重损伤的病例反而未发生腘窝囊肿, 这说明“活瓣”发生部位是在半月板内。
膝关节骨关节炎腘窝囊肿患者术前进行MRI检查十分必要, 不仅可以发现腘窝囊肿与关节腔之间是否相通, 而且可以发现有无半月板损伤以及软骨退变的部位和程度, 有利于指导关节镜手术的手术方法。成功治疗的关键是建立腘窝囊肿与关节腔的双向流通。华英汇等[7]报道, 应用关节镜扩大腘窝囊肿和膝关节腔的交通口, 切除囊壁大约5mm×5mm左右, 并不切除腘窝囊肿, 绝大多数患者(33/35)取得了满意的疗效, 腘窝部肿胀的症状消失。我们采用后内侧关节囊部分切除, 更加充分地显露半膜肌腱与腓肠肌内侧头肌腱之间的间隙, 达到腘窝囊肿向膝关节腔充分“内引流”的效果。我们未在术后进行MRI复查, 主要是考虑到关节内引流只是扩大了囊肿与关节腔之间的通道, 肌腱间隙内仍会存在少量关节液, 而压力减低, 症状消失, MRI对疗效评价的意义不大。
腘窝囊肿只是膝关节骨关节炎的一个表现, 对腘窝囊肿的处理要充分考虑病因治疗, 如果忽略了对关节内病变的诊治, 仅仅进行腘窝囊肿局部摘除, 往往术后会复发。本组患者中即有2例腘窝囊肿的病例, 初次手术只是进行了常规的开放式腘窝囊肿摘除术, 并结扎了囊肿蒂部, 但是术后3~5个月即感到切口部位肿胀, B超显示腘窝囊肿复发, MRI检查发现内侧半月板后角损伤, 复发的腘窝囊肿位于腓肠肌内侧头和半膜肌之间, 并且与膝关节腔相通。我们通过关节镜下内侧半月板后角成形术, 然后从后内侧入路进入刨刀, 将半膜肌内侧与腓肠肌内侧头之间的后关节囊切除, 扩大腘窝囊肿与膝关节腔的通道, 术后随访1年, 囊肿未再出现。另外, 本研究中, 在此种关节镜下后内侧关节囊部分切除术以内引流膝骨关节炎合并的腘窝囊肿, 治疗后Lysholm评分大幅度提高的原因, 不仅仅是因为内引流术后腘窝囊肿的缩小, 而且与常规关节镜下微创治疗, 包括磨损关节软骨的清创、滑膜清理、游离体取出、不稳定骨赘的去除、关节腔冲洗有关。
总之, 膝关节骨关节炎腘窝囊肿患者术前须行MRI横断面检查, 以确定囊肿与关节腔的关系, 对于与关节腔交通的腘窝囊肿, 行关节镜下后内侧关节囊部分切除囊肿内引流术可消除腘窝症状, 明显改善膝关节功能评分。
[1] Rupp S, Seil R, Jochum P,. Popliteal cysts in adults. Prevalence, associated intraarticular lesions, and results after arthroscopic treatment[J]. Am J sports Med, 2002, 30(1): 112-115.
[2] 刘玉杰, 薛 静, 周 密, 等. 关节镜微创手术治疗膝骨性关节病伴Baker囊肿的价值[J]. 第三军医大学学报, 2008, 30(15): 1408-1410.
[3] Labropoulos N, Shifrin DA, Paxinos O. New insights into the development of popliteal cysts[J]. Br J Surg, 2004, 91(10): 1313-1318.
[4] Martí-Bonmatí L, Mollá E, Dosdá R,. MR imaging of Baker cysts --prevalence and relation to internal derangements of the knee[J]. MAGMA, 2000, 10(3): 205-210.
[5] Sansone V, De Ponti A. Arthroscopic treatment of popliteal cyst and associated intra-articular knee disorders in adults[J]. Arthroscopy, 1999, 15(4): 368-372.
[6] Takahashi M, Nagano A. Arthroscopictreatment of poplitealcyst and visualization of its cavity through the posteriorportal of the knee[J]. Arthroscopy, 2005, 21(5): 638.
[7] 华英汇, 陈世益, 翟伟韬, 等. 关节镜下治疗腘窝囊肿35例报道[J]. 中华运动医学杂志, 2006, 25(3): 297-301.
(编辑: 任开环)
2011-07-08;
2011-11-01
倪 磊, Tel: 010-88326250, E-mail: nilei@medmail.com.cn
R684.3
B
10.3724/SP.J.1264.2012.00057
