苯中毒脑病的MR诊断价值初探
2012-02-07曾俊杰张秀萍韩再德李一辉
曾俊杰 ,张秀萍 ,韩再德 ,李 昶 ,刘 慧 ,李一辉
(1.湖南省株洲市一医院CT、MRI室,湖南 株洲 412000;2.湖南省长沙市三医院放射科,湖南 长沙 410002;3.中南大学湘雅医院放射科,湖南 长沙 410008)
苯中毒是接触苯蒸气或液体所致的急性或慢性疾病。急性中毒以中枢神经系统的抑制作用为主要表现;慢性中毒则以造血系统损害为主要表现。目前,我国的苯中毒诊断标准主要依据血细胞计数及骨髓象检查进行诊断、分级及治疗,神经系统损伤局限于患者本人的主观症状描述,无客观资料参考。其部分体征头痛、头晕、恶心和许多常见疾病如感冒有重叠,因此,对于许多只有神经系统损伤而血液系统无损害的职业性苯中毒患者,临床医师由于无标准化指导和参考,认识不足,导致许多此类患者误诊而耽搁治疗,不能及时脱离有毒环境,造成伤残乃至死亡的身心损伤。迄今国内外还没有发现MR对苯中毒脑病诊断的相关报道,作者收集湘雅医院和株洲市一医院近2年来收治的18例有机苯接触史、诊断为中毒性脑病患者,总结其MR影像表现,认为其有一定特征,期望可以帮助影像科和临床医师、公共卫生医师对其提高认识,维护职业性苯中毒患者的身心健康。
1 资料与方法
1.1 临床资料
收集2008年10月—2011年8月中南大学湘雅医院神经内科及株洲市一医院神经内科收治的苯中毒脑病18例患者,男8例,女10例,年龄20~56岁,平均28.6岁。所有患者均有明确苯接触史,并经影像学检查及实验室检查、临床检查排除其它神经系统疾病、代谢性疾病、家族遗传性疾病等,鞋厂刷胶工患者反映同工作环境工友有类似症状,临床诊断为苯中毒性脑病。18例患者中,理发师1例(长期接触染发剂),家具批发商1例,油漆工4例,鞋厂刷胶工12例,苯接触史最长32年(理发师),最短3月。18例均有头痛、头晕,15例出现恶心、呕吐,16例出现记忆力明显下降、反应迟钝,14例出现四肢乏力、行走困难,4例出现吞咽困难,1例出现大小便失禁。症状进行性加重17例,1例突然发病。所有病例均经降颅压及对症支持治疗后好转出院,但影像学表现无明显改善。
1.2 实验室检查及其它检查
腰穿测颅压:脑脊液压力为305~600 mmH2O,脑脊液常规、生化、细胞学未见异常;血常规红细胞未见异常,白细胞>10×109L-14 例,<4×109L-12 例,正常 12 例;血小板<100×109L-12例,正常16例。检验科免疫组、生化组检查未见明显异常。以颅压增高为主要表现。
1.3 影像学检查
全部病例均行MRI平扫、增强检查并常规行FLAIR序列扫描,6例加行DWI序列扫描,4例行弓上血管及颅内血管MRA成像。采用SIEMEMS Sonata 1.5T超导型磁共振扫描仪,GE Signa 3.0T超导型磁共振扫描仪,使用8通道头颅协同线圈,序列包括自旋回波(SE)及快速自旋回波(TSE)序列。 先常规行横断位 T1WI及 T2WI,参数:T1WI,视野(FOV)203×270 mm,TR 400 ms,TE 10 ms,矩阵 288×512,采集次数(NSA)2 次,翻转角 90°,层厚 5 mm,层间距 0 mm;T2WI采用TSE 序列,FOV 195×240 mm,TR 4200 ms,TE 98 ms, 矩阵354×512,NSA 4次,层厚 5 mm,层间距 0 mm。 FLAIR 序列DWI序列采用单次激发平面回波序列(SE-EPI),参数:TR 3400 ms,TE 97 ms,层厚、层间距、FOV 与常规扫描一致,在相互垂直的层面选择(S)、相位编码(P)和频率编码(M)3个方向施加弥散梯度,取2个扩散敏感系数(b值)b=1000s/mm2,b=0 s/mm2。增强扫描时,静脉团注钆喷酸葡胺(0.2~0.3 mL/kg体质量)后行横断、冠状、矢状位T1WI,参数同常规扫描。扫描范围自枕大孔或上腭平面至颅顶部。
1.4 图像分析
由两位具有高级职称的神经影像学专家双盲法对图像进行评价,意见不一致时由第三方协商解决。
1.5 诊断依据
临床排除感染性病变、肿瘤性病变、脱髓鞘病变、遗传性代谢性疾病、静脉窦血栓、海洛因中毒及CO中毒等疾病后,依据影像学表现、实验室检查等,结合患者明确苯接触史,确立苯中毒脑病的临床诊断。
2 结果
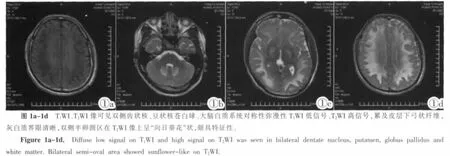
18例患者行MR平扫、增强及FLAIR序列检查,其影像学表现相似,均表现为双侧大脑皮层下、半卵圆中心、放射冠区、内囊等大脑白质投射系统及双侧基底节豆状核、小脑齿状核等灰质核团T2WI像、FLAIR像弥漫性对称高信号,呈蒺状伸入皮层下,灰白质界限清晰,在双侧半卵圆区层面呈“向日葵花”状,颇具特征性;T1WI像呈低或稍高信号,图像特点表现为血脑屏障受损的血管源性脑水肿。增强扫描均无肉眼可见强化。6例患者加行DWI序列检查,可见上述异常信号区呈高信号,ADC值稍增高,与细胞毒性脑水肿表现不符。其异常信号分布及DWI、ADC表现与脑梗塞、血肿、脑炎症及脑肿瘤的血管源性脑水肿表现亦不符合。4例行弓上血管及颅内血管MRA成像未见异常。
2.1 T1WI、T2WI特点
见图1a~1d。T1WI、T2WI像特征表明血脑屏障受损,水肿液沿白质纤维束蔓延;双侧齿状核、豆状核对称性特征性(18例/18例)受累,其机制尚不明确;在非增强及增强T1WI像上,近中线区及基底节区病灶信号较高,周围区及皮层下弓形纤维区信号较低,推测可能与病情发展阶段不同,血脑屏障受损程度、水肿液沿白质纤维缓慢蔓延及水肿液的蛋白含量不同有关。
2.2 FLAIR序列表现
见图2a,2b。FLAIR像特征反映T2WI高信号区均为结合水,符合血管源性脑水肿特点。
2.3 DWI序列及ADC值特点
见图3a~3c。DWI信号及ADC值特征与常见血管源性脑水肿、细胞毒性脑水肿均有所不同,推测其可能两者均存在,其分布形态表明以血管源性水肿为主,含高蛋白的水肿液进入白质间隙后沿纤维束走形蔓延,同时可能因水肿液蛋白含量较高,与水分子结合能力较强,影响水分子的扩散,导致DWI序列高信号,这也可以解释病灶T1WI信号较高的原因。
2.4 增强后表现
见图4a,4b。增强后病灶未见肉眼可分辨强化,提示血脑屏障破坏不完全,水肿液为漏出液。

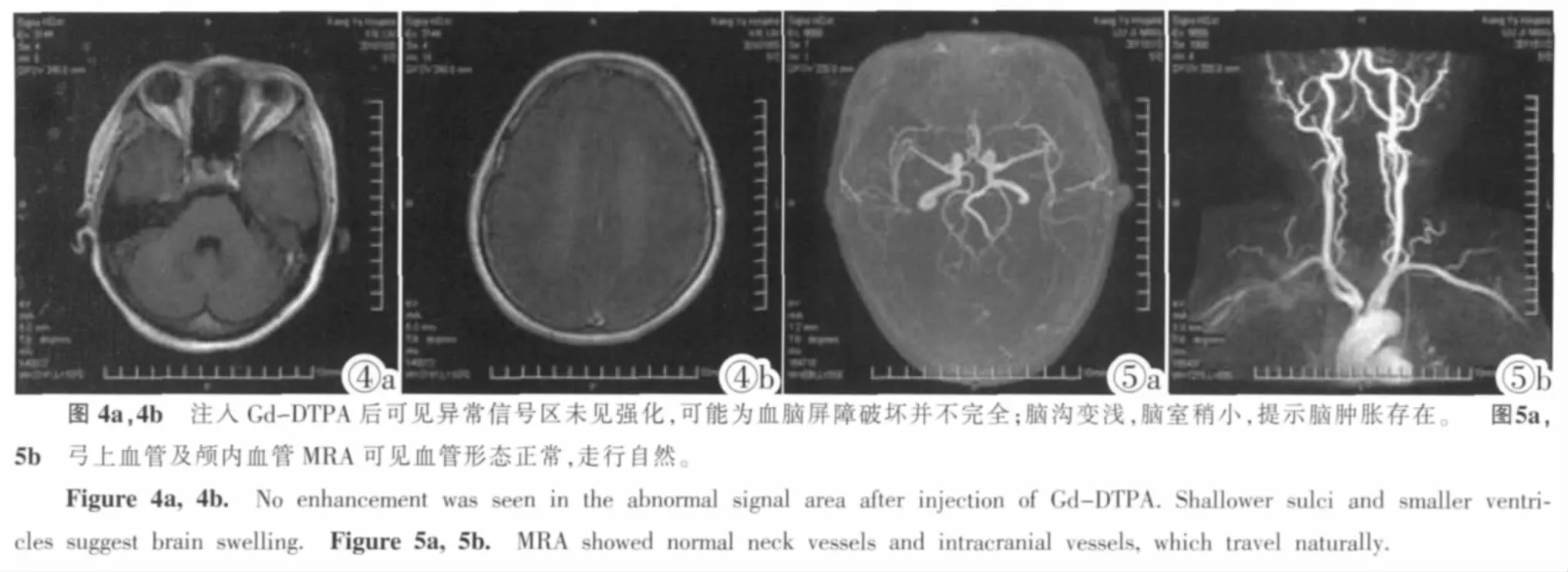
2.5 MRA表现
见图5a,5b。弓上血管及颅内血管MRA成像未见异常,证明本病无宏观血管病变。
3 讨论
苯的毒性代谢产物氢醌在转化为苯醌的过程中,可产生直接造成DNA氧化损伤的过氧化氢和羟自由基[1],是慢性苯中毒的一个重要机制。目前,国内外对慢性苯中毒的研究集中于基因多态性与慢性苯中毒风险之间的关联,研究样本来自于根据我国 《职业性苯中毒诊断标准及处理原则(GBZ 68-2008)》[2]确诊的病例,确诊主要依据造血系统的损伤,未对神经系统器质性损伤予以重视,导致医学界对其认识不足,延误病患救治。作者对收集的苯中毒脑病患者MR资料进行分析,总结其特征,认为苯可通过多种机制损伤中枢神经,造成脑病的各种临床症状;并发现其MR表现有一定特异性,MR平扫T1WI、T2WI及DWI序列对苯中毒脑病有极高的确诊价值。鉴于以往苯中毒脑损伤并无相关影像学发现和报道,类似病例极易忽略和误诊,导致有中枢神经症状的苯中毒患者未能及时接受MRI检查而确诊,并可能导致只有中枢神经症状的苯中毒患者漏诊。作者以收集到的病例,结合对以往苯中毒基因多态性研究文献的复习分析,试图为今后的苯中毒脑病发病机制的研究及临床诊断提供帮助。
文献报道[3],携带hMTH lc.83Val/Met+Met/Met基因型和hOGG lc.326Cys/Cys基因型的人群发生慢性苯中毒的危险是携带hMTH lc.83Val/Val和lc.326S er/Cys+Ser/Ser基因型个体的2.5倍,但样本采集造血系统损伤病例,与苯中毒脑病易感性基因多态性的关系尚不清楚。作者收集的18例患者并无明显造血系统损伤,MR检查苯中毒脑病在T2WI序列呈弥漫性脑白质系统及豆状核、齿状核高信号,呈典型血管源性脑水肿。脑部的连续性微血管的解剖结构、内皮细胞表面负电荷、内皮细胞内的某些酶以及基底膜外胶质细胞足突构成了血脑屏障[4],损伤其中任一环节,均可引起血脑屏障破坏,导致血管源性脑水肿。在苯中毒脑病患者中,推测通过苯的毒性代谢产物引起的生物膜脂质过氧化途径[5],产生自由基,自由基能导致血脑屏障开放[4],在长期的慢性疾病发展过程中,血浆大分子蛋白质渗出连续性微血管,沿白质纤维束蔓延,积聚于细胞外间隙,导致颅内高压及白质系统病变;水肿液蛋白质含量高,亲水性较强,水分子扩散受限,导致DWI序列较高信号及FLAIR像明显高信号,其次由于水肿液含有较多水分子,造成ADC值亦增高,与常见血管源性脑水肿表现相矛盾;增强扫描未见强化,推测原因:①目前MRI造影剂对血浆蛋白质亲和力低,对血浆水亲和力高[6-7]。②造影剂从微血管血脑屏障受损部缓慢渗出,时间及浓度不够,不足以引起T1时间和信号的改变。③可能此时血脑屏障失常不足以让对比剂通过而水肿液可通过;但目前证据尚不充分,需进一步深入研究。血管成像对苯中毒脑病无意义。
苯中毒脑病主要与海洛因中毒性脑病、脑白质营养不良、缺血缺氧性脑病、脱髓鞘脑病、脑后部可逆性脑病及其他代谢性脑病鉴别。海洛因中毒性脑病的影像学表现与苯中毒脑病极为相似,可表现为大脑半球白质、内囊后肢、小脑齿状核的广泛性、对称性分布的T1低信号、T2高信号的病灶[8],鉴别需联系临床病史、吸毒史。遗传代谢性疾病脑白质营养不良[9]的病理生理机制为髓鞘蛋白合成障碍、髓鞘形成障碍和髓鞘缺失,表现为髓鞘缺陷的髓鞘生成障碍,晚期可出现脑萎缩,主要包括肾上腺性和异染性脑白质营养不良,典型肾上腺性脑白质营养不良主要表现为双侧顶枕区两侧、三角区周围脑白质对称性蝶形长T1长T2信号病灶,从后部向前发展[10],临床病史、DWI及常规MR表现可资鉴别;异染性脑白质营养不良幼时发病常见,病变从前向后发展,可表现为弥漫性白质病变,但不累及皮层下弓状纤维和齿状核[11],临床病史、MR常规表现及DWI表现可资鉴别;缺血缺氧性脑病急性期亦表现为弥漫性脑水肿,对称性白质T2WI高信号,灰白质界限不清[12],此点结合病史可与苯中毒脑病鉴别,缺血缺氧性脑病慢性期有脑软化、脑萎缩表现,鉴别不难;脱髓鞘脑病一般表现为多发不规则斑片状长T2信号,无弥漫性完全均匀对称征象[13],鉴别较易;脑后部可逆性脑病发生于高血压、子痫等患者,表现为对称性脑水肿,同时累及灰白质,以白质为主,但MR表现同时累及皮层,很少累及齿状核,白质病变无苯中毒脑病范围均匀对称[14],结合病史即可鉴别。
综上所述,作者认为,MR发现脑内弥漫性白质系统及齿状核对称性T2WI高信号、T1WI低信号或等信号、灰白质界限清晰、DWI高信号及ADC值高、常规增强无强化的患者,结合明确苯接触史,排除海洛因中毒性脑病、脑白质营养不良、缺血缺氧性脑病、脱髓鞘脑病及其他代谢性脑病,可以确诊为苯中毒脑病。苯中毒脑病MR表现有其特征性,常规T1WI、T2WI、DWI序列对苯中毒脑病有极高的诊断价值,指导临床确定治疗方案;MR常规增强无特殊意义。然而,因为病例数有限,对苯中毒脑病认识不足,期待大样本的对比研究,为MR诊断苯中毒脑病总结经验,保护劳动者身心健康。
[1]Andreoli C,Leopardi P,Crebelli R.Detection of DNA damage in human lymphocytes by alkaline single cell gel electrphoresis after exposure to benzene metablites[J].Mutat Res,1997,377(1):95-104.
[2]中华人民共和国卫生部.职业性苯中毒诊断标准及处理原则GBZ 68-2008[S].北京:人民卫生出版社,2008:6.
[3]张忠彬,刘薇薇,顾寿永,等.MTH lc.83及hOGG lc.326和hMYHc.335基因多态性与慢性苯中毒风险性的关系[J].中华职业卫生杂志,2006,24(3):134-138.
[4]沈天真,陈新荣.神经影像学[M].上海:上海科技出版社,2004.
[5]付凯强. 自由基与职业中毒[J]. 劳动医学,1987,4(3):48.
[6]Morris TW.Intravascular contrast media and their properties[M]//Skucas J.Radiographic Contrast Agents.2nd ed.Rockville:Aspen,1989:119-128.
[7]Chang CA.Magnetic resonance imaging contrast agents:design and physioco-chemical properties of gadodiamide[J].Invest Radiol,1993,28(1):21-27.
[8]古坤意,潘秋燕,褚晓凡,等.海洛因中毒神经系统损害的影像研究[J]. 实用神经疾病杂志,2005,8(6):24-25.
[9]Worpert SM,Barnes PD.MRI in Pediatrics Neuroradiology[M].St Louis:Mosby-Year Book,1992:124-128.
[10]任伯绪,卢宏柱.肾上腺脑白质营养不良的病理和临床与MRI表现分析[J]. 实用医技杂志,2006,13(4):497-498.
[11]陈雷,杜湘柯.家族性异染性脑白质营养不良的磁共振成像及磁共振波谱表现:附3例报告及文献综述[J].中国医学影像技术,2003,19(6):738-741.
[12]王良,余丹.成人重症缺血缺氧性脑病34例CT、MRI分析[J].中国现代医学杂志,2008,13(18):1889-1890.
[13]李蜀渝,李刚.左旋咪唑所致脱髓鞘脑病的临床及CT与MRI的比较研究[J]. 卒中与神经疾病,2000,7(3):167-168.
[14]王红星,李国良,杨期东,等.影像学检查示脱髓鞘脑病的可逆性脑后部白质脑病综合症1例报道 [J].卒中与神经疾病,2010,17(5):304-306.
