滋肾生肝法治疗肝肾阴虚型更年期综合征临床研究
2012-01-29马东玉卢玉彬
马东玉 刘 明 李 实 卢玉彬
河北省抚宁县中医院内科,河北抚宁 066300
更年期综合征是绝经前后妇女易患的疾病之一,根据文献据报道其发病率高达85%~90%[1]。因古人误认为此症多出现于妇女绝经前后,故中医又习惯于成为“绝经前后诸症”[2]。从中医角度来说,更年期综合征是以肾虚致病为本,正虚致邪继发,情志影响为诱因,三者密切相关,同时作用于机体,从而产生一系列阴阳平衡失常的虚实夹杂症候群,尤以烘热汗出,烦躁易怒为特征[3]。本病如不及时治疗将严重困扰中老年女性的健康。因此研究和防治更年期综合征对保障妇女的健康,提高妇女生活质量具有重要的医学和社会意义。现代医学对更年期综合征的治疗主要采用激素和替代疗法,其疗效肯定,但副作用不容忽视。2001~2010年笔者运用滋肾生肝法治疗肝肾阴虚型更年期综合征取得较好的临床疗效,且无任何副作用。现将结果报道如下:
1 资料与方法
1.1 一般资料
观察病例共480例,均为我院内科门诊病例。随机分为中药组(240例)和西药组(240例)。中药组平均年龄(51.40±4.48)岁,西药组平均年龄(51.53±5.07)岁。中药组平均病程为(12.70±8.81)个月,西药组平均病程为(12.47±8.35)个月。病情程度上以Kupperman评分标准评分[4]判断病情程度,轻度:症状总积分≤20分;中度:症状总积分21~39分;重度:症状总积分≥40分。中药组轻度64例,中度120例,重度56例;西药组轻度72例,中度104例,重度64例。两组年龄、病程及病情程度上比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
以《实用妇产科学》(第2版)、《妇产科学》(八年制统编教材制定)为西医诊断依据。临床表现为:潮热汗出、或伴烦躁、易激动、焦虑、记忆力减退、心悸、胸闷、失眠、头痛、月经紊乱、性交疼痛、尿频、腰背四肢疼痛。实验室检查:卵泡刺激素(FSH)≥20 mIU/mL,雌二醇(E2)<30 ng/L。中医诊断辨证标准采用国家中医药管理局《中医病证诊断疗效标准》及1997年中华人民共和国卫生部制订颁发的《中药新药治疗女性更年期综合征的临床研究指导原则》及《中医妇科学》(第七版)有关内容拟定。肝肾阴虚证标准,主症:烘热汗出、失眠;次症:腰膝酸软、烦躁易怒、头晕耳鸣、胁痛、健忘、皮肤瘙痒、阴道干涩、舌红少苔。主症必备,次症两项或两项以上。
1.3 病例纳入标准
①符合更年期综合征标准;②符合中医肝肾阴虚证辨证标准者;③年龄45~59岁;④自愿签署知情同意书。
1.4 排除标准
①由结核、真菌、肿瘤、矽肺、刺激性气体、过敏等因素引起的咳嗽喘息患者;②并发心肺功能不全者;③合并心脑血管、肾、肺、血液学系统等严重原发性疾病;④妊娠或哺乳期妇女;⑤过敏体质或对本药过敏者;⑥精神病患者;⑦因其他疾病需服用药物者;⑧受试者依从性差;⑨自行退出者。
1.5 方法
中药组:治疗服用滋肾生肝方(女贞子15 g、墨旱莲15 g、熟地 15 g、柴胡 12 g、郁金 12 g、茯苓 10 g、白芍 12 g、山茱萸10 g、山药 10 g、浮小麦 30 g、丹皮 10 g、莲子心 9 g)。每日 1 剂,水煎取200 mL,分早、晚两次温服,每次 100 mL,服用 3个月。西药组:谷维素10 mL,每日3次,复合维生素2片每日3次及雌孕激素对抗治疗,口服雌激素(倍美力)0.625 mg/d,服药第19~28天,加服孕激素安宫黄体酮片4 mg/d,第29天进入下一个周期,重复上述服药方法,共服药3个周期。
1.6 观察指标
1.6.1 临床症状变化 中医症状积分[5]和改良Kupperman积分治疗前后各评分1次。
1.6.2 观察治疗 前后血清内分泌激素指标变化[FSH、促黄体生成激素(LH)、E2]:两组均于服药前和服药3个疗程结束后空腹抽取肘静脉血5 mL,采用化学发光酶免法测定患者血清中 FSH、LH 及E2。
1.7 疗效评定标准
根据临床症状改良Kupperman评分标准判定临床疗效。疗效指数(n)=[(治疗前积分-治疗后积分)/治疗前积分]×100%。 痊愈:n≥90%;显效:75%≤n<90%;有效:30%≤n<75%;无效:n<30%。中医单项症状改善情况的疗效判定标准:痊愈:治疗后症状消失,分值为 0;显效:治疗后症状明显减轻,分值降低 2个等级;有效:治疗后症状有所减轻,则分值降低 1个等级;无效:治疗后症状无减轻或加重,则分值等级无变化或略升高。总有效=痊愈+显效+有效。
1.8 统计学方法
采用SPSS 11.0统计软件对数据进行分析,计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料采用百分率表示,组间对比采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
中药组痊愈0例,显效48例,有效176例,无效16例,总有效率为93.33%;西药组痊愈0例,显效0例,有效216例,无效24例,总有效率为90.00%。两组总有效率比较差异无统计学意义(P>0.05),提示两组疗效相当。见表1。
课堂引入、语言表达和课件设计,构成了学习者对授课教师课堂呈现效果的第一印象,属教学基本功范畴,是决定课堂精彩与否的基本标尺。对于授课教师尤其是青年教师而言,课堂引入的巧妙、语言表达的幽默和课件设计的精美会在较短的时间内吸引学生注意力、激发求知欲,顺利地开展教学。但过分地追求于此,则会使授课在深度上略显不足和欠缺,教师还应挖掘授课内容在字里行间的深意,洞悉各专业培养目标和成才标准,站在抚今追昔和继往开来的历史高度,带给学生发自心灵深处的思索与感悟。

表1 两组患者临床疗效比较[n(%)]
2.2 两组患者治疗前后Kupperman积分比较
两组治疗前Kupperman总积分比较差异无统计学意义(P>0.05)。两组Kupperman积分治疗后与治疗前组内比较差异有高度统计学意义(P<0.01),治疗后两组组间比较差异有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后Kupperman积分比较(±s,分)

表2 两组患者治疗前后Kupperman积分比较(±s,分)
注:与同组治疗前比较,*P<0.05;与西药组比较,△P<0.05
组别 例数 治疗前 治疗后中药组西药组240 240 27.50±6.94 27.47±6.95 12.55±5.22*△13.31±4.91*
2.3 两组患者治疗前后中医症状积分比较
两组患者治疗前中医症状积分比较差异无统计学意义(P>0.05)。两组中医症状积分治疗后与治疗前比较差异有高度统计学意义(P<0.01)。治疗后两组组间比较差异有统计学意义(P<0.05)。见表3。
表3 两组患者治疗前后中医症状积分比较(±s,分)

表3 两组患者治疗前后中医症状积分比较(±s,分)
注:与同组治疗前比较,*P<0.01;与西药组比较,△P<0.05
组别 例数 治疗前 治疗后中药组西药组240 240 15.51±2.32 15.50±2.96 6.36±2.14*△6.73±2.46*
2.4 两组患者治疗后中医单项症状改善情况比较
中药组在烘热汗出、烦躁易怒、头晕耳鸣、胁痛症状的总有效率优于西药组,组间比较差异有统计学意义(P<0.05),其余症状两组总有效率比较差异均无统计学意义(P>0.05)。见表4。

表4 两组患者治疗后中医单项症状改善情况比较(例)
2.5 两组患者治疗前后血清内分泌激素比较
两组患者治疗前激素水平比较差异无统计学意义(P>0.05)。治疗后两组FSH、LH、E2与治疗前比较差异有高度统计学意义(P < 0.01),两组 FSH、LH 比较差异无统计学意义(P > 0.05),两组E2比较差异有高度统计学意义(P<0.01),西药组优于中药组。见表5。
表5 两组患者治疗前后血清内分泌激素比较( ±s)
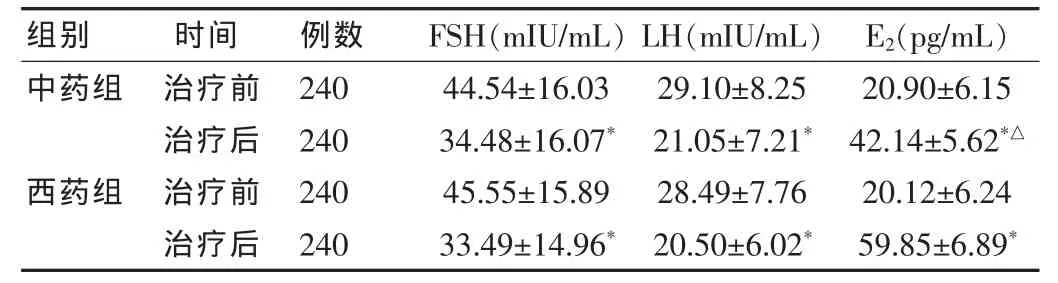
表5 两组患者治疗前后血清内分泌激素比较( ±s)
注:与同组治疗前比较,*P<0.01;与西药组比较,△P<0.01
组别 时间 例数 FSH(mIU/mL) LH(mIU/mL) E2(pg/mL)中药组西药组治疗前治疗后治疗前治疗后240 240 240 240 44.54±16.03 34.48±16.07*45.55±15.89 33.49±14.96*29.10±8.25 21.05±7.21*28.49±7.76 20.50±6.02*20.90±6.15 42.14±5.62*△20.12±6.24 59.85±6.89*
2.6 副作用
在服药期间中药组未发现有过敏反应,不良反应及任何副作用。西药组子宫异常出血5例,乳房胀痛12例。
3 讨论
更年期是指妇女卵巢功能逐渐衰退至完全消失、生育能力与性功能逐渐进入老年期的过渡时期,多发生于45~55岁[2]。更年期综合征是指由于更年期内分泌紊乱,代谢变化所引起的各种器官系统的症状和体征综合症候群。更年期妇女,由于卵巢功能减退,垂体功能亢进,分泌过多的促性腺激素,引起植物神经功能紊乱,其主要症状为:失眠多梦、烘热汗出、失眠多梦、五心烦热或者心悸心慌、腰膝酸痛、关节疼痛,甚至喜怒无常[6]。以上症状参差出现,因人而异,发作次数和时间无规律性,病程长短不一,短者数月,长者可迁延至数年或者数十年。
从西医角度来看,更年期综合征发病机制为卵巢、脑垂体、下丘脑和大脑皮层之间的相互作用失去了平衡。更为直接的原因是卵巢中没有成熟卵泡的排放,导致卵巢功能减退,垂体功能亢进,直接导致促性腺激素分泌过多,引起植物神经中枢的功能紊乱及各脏器功能减退[6]。中医认为,肾阴虚衰是致病之本;肾藏精,又为人体生长发育生殖之源,为生命活动之根,称为先天之本。正如《内经》所言:“女子七七,肾气衰,天癸竭,太冲脉衰少,地道不通,形坏而无子也。”心肝火旺为病变之标;心主血脉而藏神,肝主疏泄而藏魂,更年期肾阴不足,水不济火,心火偏旺,导致烘热出汗、失失眠多梦等症[7]。
MPS在中医古籍中没有独立的病名记载,依临床表现散见于“心悸”、“不寐”、“头痛”、“眩晕”、“郁证”、“百合病”等相关病症。中医各家多认为肾虚是MPS发病之根本,但其病机不止肾虚一端,随着研究不断深入,“女子以肝为先天”理论越来越受到重视,肾藏精,肝藏血,精血同源,肝肾同源,肝肾阴液相互滋生,盛则同盛,衰则同衰。肾阴亏虚常导致肝阴不足,造成肝肾阴虚证。肝藏血,主疏泄,具有调节血液的作用,主宰着妇女的月经。《临证指南医案》云:“凡女子以肝为先天,肝阴不足,相火上燔莫制,根本先方也,急养肝肾之阴,不失延久之计。”故在辨治更年期综合征时以肝肾阴虚为病机关键,确立了滋阴生肝之法。方中女贞子、墨旱莲、熟地、山茱萸、山药以补养肝肾为主药,白芍养血柔肝,佐以茯苓、丹皮调理心肝,莲子心清心安神除烦,柴胡、郁金疏肝解郁,浮小麦敛阴止汗,诸药合用共奏不养肾阴,涵养肝木,清心安神之功。现代药理研究女贞子提取物中睾丸酮和雌二醇样激素物质[8];墨旱莲具有调节内分泌的功能[9];芍药可刺激雌激素合成素的分泌,而促使雌二醇分泌[10];丹皮具有镇静、催眠作用[11]。
通过对480例患者的临床研究,表明滋阴生肝之法治疗肝肾阴虚型更年期综合征能有效缓解患者临床症状,且能改善患者内分泌激素水平,且无任何副作用,值得临床推广。
[1]刘晓伟,邓红珠.更年期综合征中医辩证研究进展[J].现代中西医结合杂志,2001,10(8):292-293.
[2] 陈仿.从肝肾论治妇女更年期综合症[J].内蒙古中医药,2010,29(11):53-54.
[3]陈国防,杨宝玲.补肾安神胶囊治疗更年期综合症338例体会[J].内蒙古中医药,2010,29(5):36-37.
[4]曹泽毅.中华妇产科学[M].北京:人民卫生出版社,1999:2281.
[5]国家中医药管理局.中医病证诊断疗效标准[S].1995.
[6]刘健锋.更年期综合症中西医研究动态与发展[J].中国现代药物应用,2010,4(14):244.
[7]曹素贤.中医药配合心理调适治疗更年期综合症[J].内蒙古中医药,2010,29(2):13-14.
[8]黄婉,杨耀芳.女贞子及其有效成分的药理及临床研究进展[J].现代中西医结合杂志,2003,12(7):772.
[9]张晓丽,伯洁,王爱萦.旱莲草缓解乳腺癌内分泌治疗不良反应52例[J].吉林中医药,2004,24(4):22.
[10]姜建萍.白芍的现代药理研究及临床应用概况[J].中医药信息,2000,17(3):6-8.
[11]江苏新医学院.中药大辞典[M].上海:上海科学技术出版社,1999:2535.
[12]邝文婷,陆启滨.中医药治疗更年期综合征的临床研究概况[J].甘肃中医,2009,22(8):74-76.
