中西医结合治疗急性痛风性关节炎疗效观察
2012-01-23匡素君
匡素君
(北京市丰台区丰台社区卫生服务中心,北京 100141)
急性痛风性关节炎是嘌呤代谢紊乱及(或)尿酸排泄减少所引起的疾病,临床特点是高尿酸血症、反复发作的急性单一关节炎、临床大多起病急骤,常在夜间突发,以第一跖趾关节多见,关节红、肿、热、痛,疼痛剧烈,局部甚至不能忍受棉被覆盖或周围震动。本病在中医学中属于“历节病”、“痹证”范畴。笔者近年来应用中西医结合方法治疗急性痛风性关节炎共48例,疗效显著。现报告如下。
1 资料与方法
1.1 临床资料 选取2008年8月至2012年8月在本中心就诊的96例患者,均符合文献[1]诊断标准,其中男性80例,女性16例;年龄33~71岁,平均49.60岁;病程4 d至5年;受累关节在跖拇关节者79例,跖趾关节者16例,掌指关节者1例;无其他合并症。随机分为观察组和对照组,每组48例,两组患者的一般情况、临床表现等差异无统计学意义(P>0.05)。
1.2 治疗方法 严格限制高嘌呤食物如动物内脏、沙丁鱼、蚝、蟹、蛤等摄取;禁酒;多饮水,保持每日尿量在2000 mL以上;避免劳累、精神紧张、受潮受凉、创伤等诱发因素;不使用抑制尿酸排泄的药物,如利尿剂、阿司匹林等。对照组口服秋水仙碱,首剂0.5~1 mg,其后每小时0.5 mg,直到下述3个标准中达到1个时停药:(1)疼痛和炎症明显改善;(2)严重的胃肠道反应,如腹泻;(3)正常肾功能和肝功能情况下秋水仙碱24 h总量达到6 mg。此后改为0.5 mg每日1~3次。对于秋水仙碱治疗禁忌、无效或不能耐受,或者已发作数日的痛风则选用吲哚美辛25~75 mg,每6~8小时1次,每日不超过200 mg,待症状减轻后,以每日25 mg,3~4次,连续2~3 d,然后逐渐减少剂量。观察组在对照组西医治疗的基础上,同时加服以四妙散为基本方的中药汤剂:萆薢30 g,黄柏 12 g,苍术 12 g,牛膝 30 g,薏苡仁 30 g,厚朴 12 g,滑石 30 g,甘草 5 g,淡竹叶 15 g,土茯苓 20 g,泽兰 12 g,丹参 20 g,鸡血藤、忍冬藤各30 g。热盛加龙胆草、紫草;湿重加虎杖;肿甚加车前子、益母草;湿热伤阴加用生地、玄参,疼痛剧烈加三七、全蝎或蜈蚣。病程长者加桃仁、地龙、红花各9 g。诸药混匀,以清水浸泡30 min,煎煮2次,两煎混匀后分2次饭后30 min口服,每日1剂,7 d为1个疗程,共用2个疗程。
1.3 疗效标准 参照 《临床疾病诊断依据治愈好转标准》[2]及《中医风湿病学》[3]中的标准拟定。治愈:症状完全消失,血尿酸恢复正常。显效:症状消失,血尿酸恢复正常或明显降低。有效:症状缓解,血尿酸有所下降。无效:症状无改善,血尿酸无变化。
1.4 统计学处理 所有数据均经SPSS15.0统计学软件打包处理完成,采用χ2检验、Ridit分析,P<0.05为差异有统计学意义。
2 结 果
见表1。结果示观察组疗效优于对照组(P<0.05)。
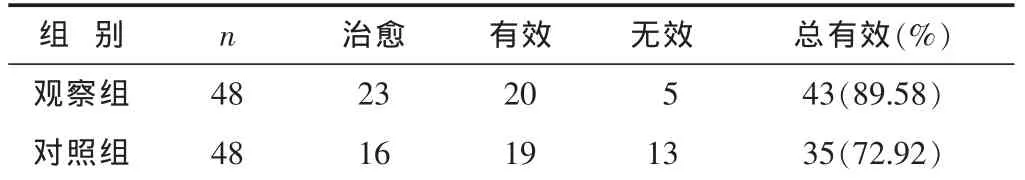
表1 两组经不同治疗后效果比较(n)
3 讨 论
急性痛风性关节炎关节肿胀和剧痛,约在24~48 h达到高峰,受累关节及周围软组织明显红肿、发热、剧痛,关节活动受限。西医多采用对症治疗,以缓解患者疼痛症状为主,首选秋水仙碱口服和(或)加用非甾体类抗炎药。中医学认为本病多因正气不足、阴阳失调或过食膏粱厚味,湿浊内生,运化失调,致湿热痰瘀等病理产物聚于体内经络,复因饮食劳倦、感受外邪,风邪外壅,里气不宣,郁而生热,流注肢体、筋脉、关节而发。《丹溪心法》中认为本病因于疾风、热风、湿邪、血虚而致。李东垣则认为痛风多属血虚,然后寒热得以侵之所致。在中医学各医籍中,称该病为“痛风”、“走注风”、“痛痹”、“风热痹”等。 治疗以祛风清热利湿,调理气血为原则。笔者在西医治疗的基础上,加用以四妙,方中苍术、黄柏、牛膝、薏苡仁、六一散、淡竹叶、土茯苓清热利湿健脾;重用鸡血藤、忍冬藤活血补血、祛风清热;丹参、泽兰活血化瘀;桃仁、地龙、红花活血通络。如此中西药合用有相得益彰之效。
笔者分别采用中西医结合和单纯运用西医方法治疗急性痛风性关节炎,发现采用中西医结合方法治疗急性痛风性关节炎有效率高于单纯西医治疗者。说明应用中西医结合治疗急性痛风性关节炎患者症状缓解快,效果更好。
[1]姚凤祥,麻世迹,陈阳.现代风湿病学[M].北京:人民军医出版社,1995:381.
[2]孙传兴.临床疾病诊断依据治愈好转标准[M].北京:人民军医出版社,1998:129.
[3]黄泰康,陈德济.中国风湿病学[M].北京:中国医药科技,2003:143.
