肝硬化患者腹腔镜胆囊切除术212例临床分析
2012-01-17余红琴王洪江李克军
董 擂,余红琴,王洪江,李克军,金 实,程 雷
(1.大连医科大学 附属第一医院 普外科,辽宁 大连 116011; 2.辽河油田中心医院(妇婴医院),辽宁 盘锦 124010)
20世纪90年代末期实施腹腔镜手术至今,腹腔镜胆囊切除术已被公认为胆囊切除的金标准。但肝硬化患者因为自身肝功能不全或者肝脏的储备能力水平较低而使得患者极易在术后出现肝功能衰竭。较早文献曾有报道合并肝硬化患者禁忌行胆囊切除术。随着围手术期管理水平日渐提高以及腹腔镜技术日趋成熟,目前国内外已有越来越多的文献报道合并肝硬化患者行腹腔镜胆囊切除术是安全可行的。但与肝功正常患者相比,合并肝硬化患者行LC仍具有手术风险高、难度大等特点。本文就大连医科大学附属第一医院17年来对合并肝硬化的症状性胆囊结石患者成功实施LC治疗的一些经验体会,总结报告如下。
1 资料与方法
1.1 一般资料
本治疗组1994年2月—2011年2月期间,为2 650例伴有临床症状的胆囊结石患者施行了LC。其中合并肝硬化者212例,男性71例,女性141例;年龄34~76岁,平均51岁。肝功正常患者2 438例,平均年龄48岁。合并肝硬化患者中慢性结石性胆囊炎195例,急性结石性胆囊炎17例,急诊LC手术7例。肝硬化诊断根据既往病史提供诊断或结合术前影像提示、病毒学检查及术中见肝脏质地硬或表面程度不同结节样改变判定。心肺检查无明显手术禁忌。
1.2 术前准备
所有患者入院常规检查包括:血尿常规、凝血像、肝肾功、病毒学、血型、上腹彩超或CT。根据Child-Pugh分级来评估肝硬化严重程度,Child A级180例,Child B级32例。98例患者行CT腹部增强影像学检查,评估腹壁曲张静脉情况及脐静脉交通支开放否和有无合并肝癌。所有患者均无上消化道出血史。围手术期均静点维生素K1,凝血像异常者静点新鲜冰冻血浆。合并腹水者严格控制输液量,适当口服利尿药。肝功能异常者使用保肝药物治疗,见表1。

表1 患者化验参数Tab 1 Patient laboratory data
1.3 手术要点
全身麻醉,CO2气腹,压力维持在12~14 mmHg。常规“四孔法”LC,合并肝硬化患者脐鞘卡最好放置在脐下,是为避开曲张开放的脐静脉,以防戳孔出血和腹壁皮下血肿。开放式建立气腹进入腹腔后,腹腔镜透视腹壁,避开曲张静脉,直视下置入其它鞘卡。剑突下鞘卡放置在中线右侧,是为避免刺破肝镰状韧带内可能扩张的静脉丛。如胆囊壁张力大可先行胆囊减压。在牵拉胆囊底时不要过度牵拉,以免撕扯剥离胆囊床,造成肝创面难以控制的出血。如果胆囊三角炎症重,可考虑逆行或顺逆结合切除胆囊,如条件允许,可考虑术中胆道造影,便于明确三管解剖关系,但不是必须。胆囊管和胆囊动脉通常采用双重夹闭、结扎。胆囊床止血可用氩气刀或电刀电凝。所有腹壁鞘卡切口均用0号可吸收线缝闭筋膜。皮肤用生物胶关闭。肝下均放置腹腔引流管。
1.4 统计学方法
使用SPSS 16.0 for windows 软件包进行统计学分析,计量资料用均数±标准差表示,两组样本均数比较用U检验,计数资料比较用卡方检验。以α=0.05为检验水准。
2 结 果
肝硬化组:患者LC平均手术时间明显长于肝功正常组。9例患者中转开腹(4.24%),其中7例因游离过程中胆囊三角周围曲张静脉破裂大出血,镜下无法控制出血;另2例因胆囊三角区粘连重且周围血管曲张,解剖不清,极易损伤胆管及大出血,故镜下探查后立即中转开腹。术后并发症包括腹水、胆管损伤、肺炎,经保守治疗后均治愈。术中胆管损伤为胆管壁电刀灼伤,镜下单纯缝合处置。无死亡及肝功能衰竭等严重并发症。见表2。肝功Child分级不同,手术时间、住院时间、术中出血、中转开腹率及并发症发生率亦不同。并发症中肝功Child A、B级均未见肝功衰竭、胆囊残端漏、尿路感染、切口感染、切口出血、腹腔出血及死亡等发生。胆管损伤、肺部感染、腹水发生率Child A组低于Child B组(表3)。
肝功正常组:10例中转开腹(0.41%),均为胆囊三角区瘢痕样改变,三管关系解剖不清。6例术中胆管损伤,其中4例胆管壁电刀灼伤,镜下单纯缝合处置;2例胆管壁切口伤,镜下给予胆总管切开T管置入。切口感染均为脐部切口。见表2。
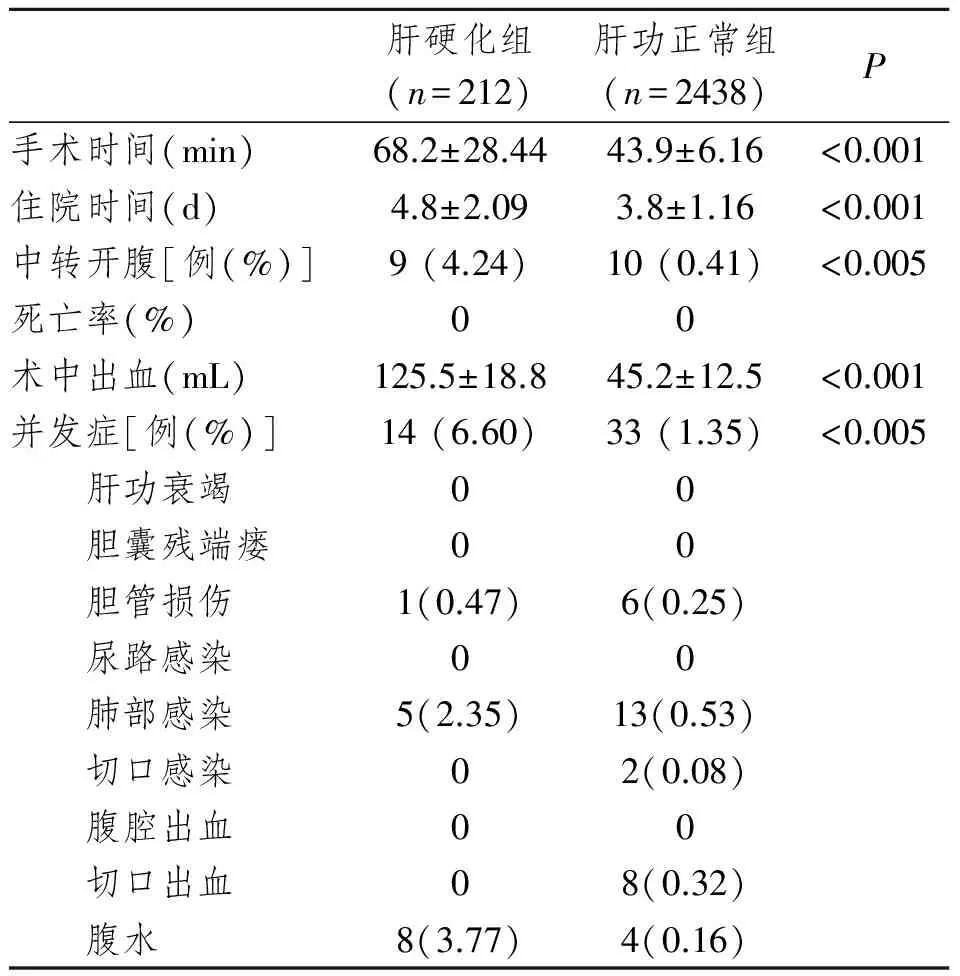
表2 肝硬化与肝功正常患者术后临床指标
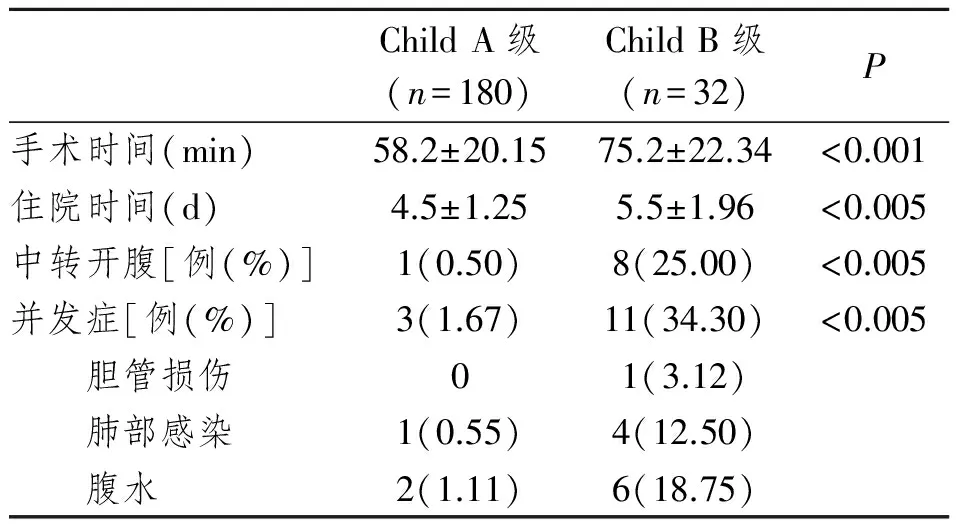
表3 肝功Child A,B级患者术后临床指标
3 讨 论
肝硬化患者胆囊结石的发生率较肝功正常患者高,前者胆囊结石发生率为29.4%,后者为12.8%[1]。其病理因素考虑可能与血管内溶血、脾功能亢进、胆汁酸度降低、雌激素水平升高、胆缩功能不良等因素有关。腹腔镜胆囊切除术已被公认是安全、可靠的术式,是胆囊切除术的金标准,但对于合并肝硬化患者来说,在这项技术开展之初,曾被认为是腹腔镜手术禁忌证,后来随着腹腔镜技术的日趋成熟,陆续有一些文献报道合并肝硬化患者行腹腔镜胆囊切除术与开腹手术相比同样是安全可行的[2-4]。但目前仍保留争议。本组患者没有死亡,较少有并发症发生,术后未出现急性肝功能衰竭。
3.1 预防出血
出血是肝硬化患者行腹腔镜胆囊切除术后主要的并发症。Hamad MA等[5]报道肝硬化患者与肝功正常患者相比,腹腔镜胆囊切除术中出血明显增多,但与肝硬化患者行开腹手术相比,术中术后出血要少于后者。肝硬化产生的门静脉高压使患者的胆囊三角区和肝门部位出现静脉血管丛[6],这些迂曲扩张的血管壁质地偏薄,容易在术中受损,造成难以控制的大出血,这也是中转开腹的主要原因,本组有2例就是因此原因中转开腹,因此在手术过程中要谨慎操作。另外,凝血机制异常也增大了手术的止血难度及术后创面的渗血量[7]。为纠正凝血像异常,可在围手术期输注新鲜冰冻血浆及补充维生素K治疗。本组肝功Child B级凝血象异常者术前均输注新鲜冰冻血浆及维生素K。另外本组患者多数术中使用止血胶或止血纱布,但个人体会是用电凝或氩气刀烧灼胆囊床止血至关重要,不可过于依赖止血材料。而且尽量不要在肝门附近使用电凝或氩气刀烧灼止血,以防热烧伤胆管可能。
3.2 术前保肝治疗
为了降低合并肝硬化胆囊结石患者的外科手术风险性,在手术前要进行合理的患者肝功能的评估[8]。Child-Pugh分级是较常用的肝功能评估方法。Child A级患者手术耐受性相对好些,可进行手术治疗,Child B级患者手术耐受性差些,而Child C级患者肝功能极差,术后极易出现肝功能衰竭,手术死亡率高。因此对于急性胆囊炎合并肝功能差(Child B、C级)的患者,应先缓解症状同时保肝治疗,提高肝储备能力,待肝功有所改善后择期行LC。如果保守治疗差,临床症状加重,可考虑行经皮肝穿刺胆囊造瘘术。本文肝硬化组急性胆囊炎患者中有4例患者肝功Child B级,经抗炎保肝治疗,肝功升至Child A级后,顺利实施LC。从本文看,正如预期那样,随着肝功Child分级增加,伴随着手术时间、术中出血量、中转开腹率及腹水量亦均增加。Child A级患者出现并发症的有3例,并发症发生率为1.67%,Child B级患者有11例,并发症发生率为34.3%,Child A级并发症发病率与肝功正常患者(1.35%)几乎相同,Child B级并发症发生率明显高于Child A级,所以对于Child B级患者,术前要重视提高肝功储备能力,尽量将肝功提升至Child A级。而对于肝功Child A级,Wu等[9]甚至认为行胆道手术可将Child A级患者等同于肝功正常患者对待。对肝功Child C患者,考虑到并发症发生率及死亡率偏高,故作者倾向保肝及介入治疗,未列入手术范围。国内有报道,23例Child C级肝硬化病人经充分的术前准备后均于肝功能改善至B级或以上后手术,术后2例出现并发症,1例为出血,1例为轻度肝性脑病,经对症处理后均痊愈,无死亡,无大出血、肝功能衰竭及胆道损伤等严重并发症[10]。可见,Child C级肝硬化病人行LC手术风险虽大,但正确充分的围手术处理可明显改善其预后。另外,本治疗组采用简单易行的Child—Pugh肝功能分级方法,但在临床中发现,该方法不能对肝功受损程度做出细致的划分,同为Child B级肝硬化患者,术后并发症发生率及严重程度却不同,有些患者术后未出现腹水,有些患者出现腹水,但腹水量亦不同。Spiros D等[11]通过对肝硬化患者行腹腔镜胆囊切除术来评估MELD评分系统和Child—Pugh分级对肝脏储备能力评测的价值,认为MELD评分系统较Child分级更能有效的预测术后并发症发生情况。MELD评分是一种数学模式,MELD评分=9.6×loge(肌苷mg/dL)+3.8×loge(胆红素mg/dL)+11.2×loge(INR)+ 6.4。该评分结合了肾功,是一个连续的评分系统,可对肝病的严重程度做出细致的划分。
3.3 气腹压设置
腹腔镜手术中CO2气腹引起的缺血-再灌注损伤会加重肝功能的损害,在术野暴露充分的情况下,适当降低气腹压力,可避免或减少此种影响。有研究表明LC中气腹压力8~12 mmHg时,对肝功能影响很小,而气腹压力≥14 mmHg则对肝功能有明显影响[7]。另外,术中低流量CO2缓慢建立气腹,术后缓慢解除气腹,及有意识的缩短术中气腹持续时间均有助于减少缺血-再灌注对肝功的损害。
肝硬化组并发症发生率为6.60%,主要是腹水、肺部感染、胆管损伤,经保守治疗后均缓解。平均住院日4.8 d,与肝功正常组相似。肝硬化组行LC与肝功正常组相比,前者较后者有较长的手术时间、住院时间、较多的术中出血、较高的中转开腹率和并发症发生率,而两者术后切口感染和死亡率没有明显不同。肝功正常组术后切口出血8例,均为剑突下切口处,而肝硬化组术后切口没有出血,考虑与术后肝硬化组所有患者腹壁切口筋膜均缝扎有关,另外肝硬化组术前CT检查,可提供非常重要的信息,帮助判断腹部有无曲张血管,及术中使用腹腔镜透视腹壁,均有助于判定放置鞘卡的最佳位置,减少腹壁血管损伤的几率。肝功正常组剑突下切口相对较大,且鞘卡拔出前,因鞘卡挤压作用破裂血管暂时不出血,拔除后及气腹解除后出现活动性出血,建议拔除剑突下鞘卡后,在拔除镜子前再次查看一下腹壁各切口有无出血。
尽管合并肝硬化患者行LC伴随较高的并发症发生率,但与开腹胆囊切除术相比,仍具有手术时间短、术中出血少、住院时间短及术后并发症少等优点,认为对肝硬化患者,腹腔镜手术为首选[5]。本研究结果显示,在具备丰富的腹腔镜手术经验外,如果有完善的围手术期处理及小心谨慎的术中操作,对于合并肝硬化(肝功Child A、B级)伴有症状性胆囊结石患者行LC同样是安全可行的。
[1] Morino M, Cavuoti G, Miglietta C,et al.Laparoscopic cholecystectomy in cirrhosis: contraindication or privileged indication? [J]. Surg Laparosc Endosc,2000,10:360-363.
[2] Lledó JB, Ibaez JC, Mayor LG, et al. Laparoscopic cholecystectomy and liver cirrhosis[J].Surg Laparosc Endosc Percutan Tech, 2011,21(6):391-395.
[3] Shaikh AR, Muneer A. Laparoscopic cholecystectomy in cirrhotic patients[J]. JSLS,2009,13(4):592-596.
[4] Bernardo WM, Aires FT. Is laparoscopic cholecystectomy safe in patients with liver cirrhosis? [J].Rev Assoc Med Bras,2011,57(4):360-361.
[5] Hamad MA, Thabet M, Badawy A, et al. Laparoscopic versus open cholecystectomy in patients with liver cirrhosis: a prospective, randomized study[J]. Laparoendosc Adv Surg Tech A,2010,20(5):405-409.
[6] 吴志勇,罗蒙.腹部外科疾病合并肝硬化门静脉高压症的处理[J].中国实用外科杂志,2008,28(3):165-167.
[7] 吴年贵,吴心闩.肝硬化门脉高压综合征并结石性胆囊炎109例腹腔镜胆囊切除术[J].临床误诊误治,2009,22(12):56-57.
[8] 李刚,杨光,刘君,等.腹部疾病合并肝硬化手术后并发症的影响因素及防治[J].中国现代普通外科进展,2010,13(4):274-276.
[9] Wu CG, Hwang CJ, Liu TJ. Definitive surgical treatment for cholelithiasis in selected patients with liver cirrhosis[J]. Int Surg,1993,78:127-130.
[10] 王旭,王翔,翔唐形,等.围手术期处理对Child C级肝硬化病人腹腔镜胆囊切除术预后的影响[J].中华肝胆外科杂志,2010,16(11):885-886.
[11] Spiros D, Andreas B,Juan M, et al.Laparoscopic cholecystectomy in cirrhotic patients: the value of MELD score and Child-Pugh classification in predicting outcome[J]. Surg Endosc,2010,24:407-412.
