老年2型糖尿病并发脑梗死患者的临床特点及疗效分析
2011-11-08梁秀珍霍云霞刘红
梁秀珍 霍云霞 刘红
随着社会的进步、人民生活水平的提高、人口老龄化的加速及生活方式的转变等,老年糖尿病患者的数量正在逐年增加。文献报道糖尿病合并脑梗死占糖尿病脑血管病发病率的89.1%[1,2],是糖尿病患者严重并发症之一,其致残、病死率较高。本文将近年来北京市老年病医院收治的老年2型糖尿病合并脑梗死的临床资料进行了回顾分析,报告如下。
1 资料与方法
1.1 一般资料 收集北京市老年病医院2008年1月至2010年10月收治的老年糖尿病合并脑梗死患者60例(A组),男29例,女31例;年龄60~91岁,平均年龄(76±9)岁;同期住院的非糖尿病脑梗死60例(B组),男28例,女32例;年龄62~90岁,平均年龄(79±10)岁。2组性别比、年龄比较差异无统计学意义(P>0.05)。糖尿病诊断采用1999年WHO诊断标准,均为2型糖尿病。脑梗死均经头颅CT或MRI检查确诊,诊断标准参考1995年全国第四届脑血管疾病会议脑梗死的标准。
1.2 方法 比较2组患者基本资料,临床表现,生化指标,根据脑CT检查结果将脑梗死进行分类,疗效及预后评价。2组入院后均给予扩血管、降压、调脂、降血粘度治疗,有脑水肿者应用脱水剂。凡血糖>8.0 mmol/L,给予胰岛素或其它降糖药物,2组患者各治疗4周为1个疗程。
1.3 脑梗死类型判定 根据脑CT表现对脑梗死分为三类:腔隙性梗死:梗死灶直径≤20 mm,大片梗死:梗死灶直径 >20 mm;多灶性梗死:脑CT同期出现有2个或2个以上梗死灶。
1.4 脑卒中临床疗效评价标准 按照全国第四次脑血管病学术会议通过的临床疗效评定标准分6级:基本痊愈,明显进步,进步,无变化,恶化,死亡。基本痊愈、显著进步、进步为有效,无变化或恶化、死亡为治疗无效。
1.5统计学分析应用SPSS 13.0统计软件,计量资料以¯x±s表示,采用t检验,计数资料采用χ2检验,P <0.05为差异有统计学意义。
2 结果
2.1 基本情况 A组患者较少饮酒、吸烟,但高血压、冠心病及家族史比例明显增高,与B组比较,差异有统计学意义(P<0.05)。见表 1。

表1 2组基本情况比较n=60,例(%)
2.2 2组脑梗死类型比较 A组以腔隙性脑梗死、多灶性梗死为主,与B组比较,差异有统计学意义(P<0.05)。见表2。

表2 2组头颅CT比较 n=60,例(%)
2.3 实验室检查 A组血脂、空腹血糖(FBG)、尿酸(UA)、纤维蛋白原(FIB)明显高于B组;高密度脂蛋白胆固醇(HDL-C)低于B组(P <0.05)。见表3。
2.4 2组疗效比较 经住院治疗4周后,A组好转43例,无效17例;B组好转51例,无效9例。A组治疗有效率低于B组(P <0.05)。见表4。
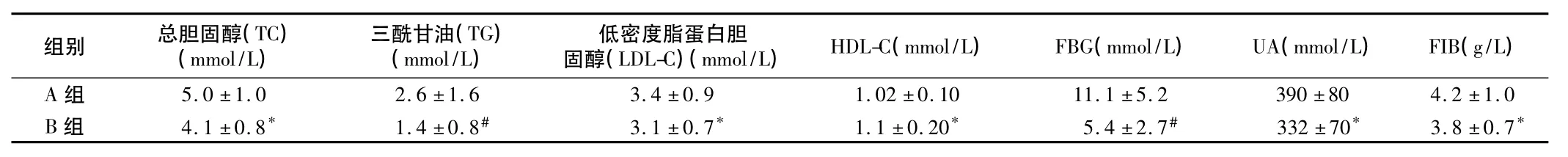
表3 2组血脂、血糖、UA、FIB比较n=60,x¯±s

表4 2组疗效及预后情况比较n=60,例(%)
3 讨论
糖尿病的发生与胰岛素合成分泌相对或绝对的不足以及胰岛素抵抗有关,胰岛素抵抗本身多与遗传因素相关。糖尿病患者血糖增高能间接增加钠的重吸收,增加血容量;高血糖还能使得血管壁增厚,循环阻力增加,增加血管平滑肌对交感神经的反应,使血管收缩,血压升高。本组资料表明,糖尿病合并脑梗死常伴有高血压,冠心病及家族或遗传史较非糖尿病脑梗死明显增高(P<0.05),A组中吸烟、饮酒者少于B组,说明糖尿病合并脑梗死常伴有高血脂、高UA等代谢紊乱,与贺秀毅[3]研究结果相似。提示糖尿病患者血脂代谢异常更为严重,这是因为患者β细胞分泌胰岛素相对缺乏,从而引起糖、脂肪、蛋白质代谢紊乱,使血TC、TG、LDL-C也增高,最终形成高脂血症,加速动脉硬化发生和发展。HDL-C对动脉具有保护作用,可防止动脉粥样硬化形成,其保护机制与胆固醇的逆转运作用有关,HDL-C水平降低易引起血管壁胆固醇沉积[4]。糖尿病可造成患者TC、TG、LDL-C水平增高及HDL-C降低,增加了患者发生脑梗死的危险性。本组资料还表明A组血UA较B组高(P <0.05),这与邢桂红[5]的研究一致。可能是由于糖尿病高胰岛素血症,胰岛素能刺激肾脏对尿酸的重吸收,使尿酸排泄减少,血尿酸升高,高尿酸血症的存在也加速了老年2型糖尿病患者动脉粥样硬化的发生和发展。研究显示糖尿病患者FIB水平较非糖尿病患者显著增加,使血液处于高凝状态[6]。糖尿病患者的红细胞变形能力下降,易聚集;高血糖导致的高渗状态,使血小板黏附性增强,血栓素B2增多,而前列环素水平下降,血管壁增厚,血管易发生痉挛。以上改变引起血液流变学异常及血液黏度增高,使微血管内血流不畅或形成血栓。此外,高血糖使红细胞膜和血红蛋白糖化,导致血管内皮细胞缺血、缺氧及损伤,脂质很容易在血管内皮下沉积,引起血管狭窄。高血糖还可促进氧化和炎症,直接引起神经毒性。脑组织对高血糖造成损害的最敏感部位是缺血半暗带,高血糖加重脑缺血损害的主要机制之一是组织酸中毒和乳酸增高,使低灌注的组织进展为脑梗死[7]。本研究提示,腔隙性脑梗死、多灶性脑梗死与糖尿病明显有关,与多数学者的研究[8]结果一致。糖尿病合并高脂血症后血液成分改变,可加重脑梗死病变后的神经损伤,故预后及疗效较差。老年糖尿病患者合并脑梗死具有以下特点:(1)较多合并高血压、冠心病及家族、遗传史;(2)梗死类型以腔隙性脑梗死、多灶性梗死为主;(3)同时合并血脂、UA、FIB等代谢紊乱;(4)预后及疗效较差。因此,糖尿病并发脑梗死的防治应采取综合措施,特别要注意早期有效控制高血糖,严格控制血压、调脂、降尿酸,适度抗凝治疗、减少血小板聚集,对糖尿病并发脑梗死的防治、改善预后、降低病死率都有着积极的意义。
1 黄如训,苏镇培主编.脑卒中.第1版.北京:人民卫生出版社,2002.230.
2 王永彬.2型糖尿病合并脑梗死75例临床分析.河北医药,2011,33:590.
3 贺秀毅.2糖尿病合并脑梗死患者血脂检测结果分析.实验与检验医学,2009,27:697-700.
4 杨清玲.糖尿病合并脑梗死50例临床分析.贵州医药,2008,32:790-791.
5 邢桂红.168例老年2型糖尿病合并高尿酸血症与脑卒中的观察.中国医师杂志,2006,11:11.
6 梁文龙,赵晓东,王淑娟.老年2型糖尿病合并脑梗死的病变特点及相关危险因素分析.山东大学学报医学版,2008,46:809-811,818.
7 马学毅主编.现代糖尿病诊断治疗学.第1版.北京:人民军医出版社,2007.385.
8 李中明,叙沙丽.老年糖尿病合并脑卒中的临床分析.内科急危重症,2009,15:587-743.
