脑出血术后高压氧治疗时机及并发应激性溃疡出血的临床研究
2011-09-06李晓卫孙昭胜陈建超李永谦张金荣赵金恋李光杰张明哲
李晓卫,孙昭胜,陈建超,李永谦,张金荣,相 毅,赵金恋,李光杰,张明哲
高血压基底核区脑出血是常见急症,血肿量大时常规治疗方法为手术和神经保护治疗。近年来,高压氧 (hyperbaric oxygen,HBO)已广泛用于脑出血的治疗,为神经功能的恢复提供了有效方法。2003年1月—2010年6月我院手术治疗高血压基底核区脑出血患者586例,将586例脑出血患者随机分为3组进行前瞻性研究,探讨高压氧治疗 (hyperbaric oxygen treatment,HBOT)并发应激性溃疡出血 (stress ulcerbleeding,SUB)的发生率及HBOT时机对预后的影响。
1 资料与方法
1.1 病例入选与排除标准 入选标准:(1)符合全国第四届脑血管病学术会议修订的高血压脑出血的诊断标准[1]; (2)经颅脑CT/MRI扫描证实,出血部位均为基底核区,且出血量大于50 ml;(3)生命体征稳定。排除标准:(1)呼吸、循环衰竭者;(2)曾患神经系统疾病并遗留神经功能障碍者;(3)严重心、肺、肝、肾等重要脏器功能障碍者;(4)有消化道溃疡病史及近期有手术、创伤史者;(5)伴有恶性肿瘤、全身出血性疾病和出血倾向者;(6)有明显智力障碍、精神异常或因其他疾病不能合作者; (7)有HBOT的其他禁忌证,如气胸、上呼吸道感染导致耳咽管阻塞、高度近视及视网膜脱离者等。
1.2 一般资料 2003年1月—2010年6月我院收治的高血压脑出血患者中符合上述入选标准的共有586例,均行开颅手术治疗,出血量最大为130 ml。患者有高血压病史1~21年,其中伴有糖尿病114例。患者按入院先后顺序编号,应用随机排列表法将586例患者随机分为3组:A组193例,B组195例,C组198例。3组患者的性别、年龄、格拉斯哥昏迷量表(GCS)评分、出血量及破入脑室情况间具有可比性 (P>0.05,见表1)。本研究中患者HBOT的指征:生命体征平稳后2 d以上、呼吸道通畅。经过手术及药物等治疗,术后7~14 d,3组中存活患者均符合HBOT的指征。
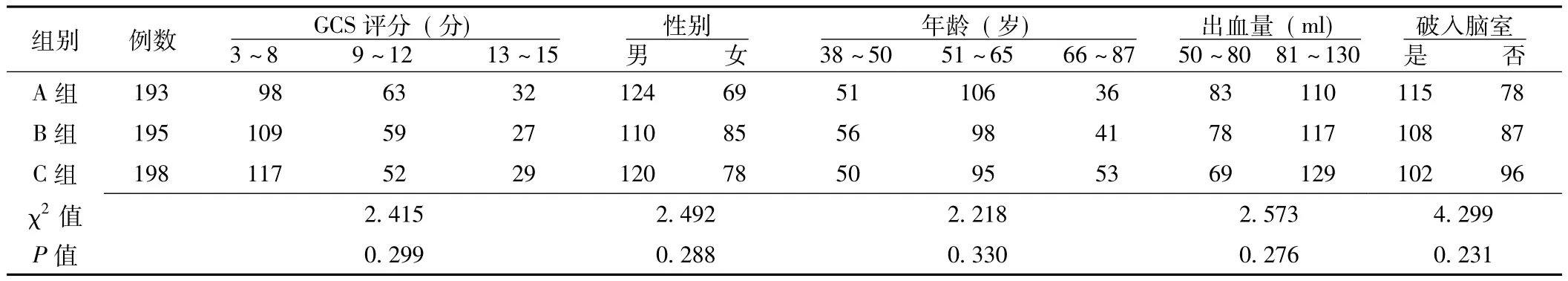
表1 3组患者的基本情况 (例)Table1 The basic situation of patients in three groups
1.3 治疗方法
1.3.1 A组治疗方法 A组为对照组,患者入院后均急诊手术治疗,小骨窗开颅减压,显微镜下分开外侧裂,于岛阈至岛短回处切开皮质,清除血肿,血肿残腔留置引流管外引流。术后给予止血、神经营养药、预防感染、H2-受体拮抗剂和(或)质子泵抑制剂、控制体温、维持电解质和酸碱平衡、控制血压及对症处理等治疗,呼吸道不通畅患者及时做气管切开术。积极进行康复治疗,防治并发症,尤其是应激性溃疡出血(SUB)。SUB的诊断标准:呕吐或胃管内抽出咖啡色胃内容物(隐血试验强阳性)或鲜血,排柏油样大便 (大便隐血试验强阳性)。SUB的治疗:补液及输血,留置胃管清除胃液和积血并了解出血情况,去甲肾上腺素冰盐水、凝血酶胃管内注入,同时给予质子泵抑制剂。SUB治愈标准:连续3 d胃液和大便隐血试验阴性。
1.3.2 B组治疗方法 B组患者在A组治疗的基础上,于术后7~14 d开始HBOT。采用烟台YC2200,14型高压氧舱,治疗压力0.2 mPa,吸纯氧90 min,包括加压及减压时间各20 min,平均分为3段,每段30 min,间隔10 min呼吸空气。每天1次,12次为1个疗程,间隔2~3 d进行下一个疗程,共治疗2~4个疗程。发生SUB后停止HBOT。SUB的诊断、治疗、治愈标准同A组。SUB治愈后继续HBOT。治疗过程中,有22例患者出现严重呼吸道感染、多器官功能衰竭等情况导致生命体征不稳定,此时已不适合HBOT,所以被排除。22例患者均死亡。
1.3.3 C组治疗方法 C组患者的治疗方法同B组,但HBOT开始时间在术后15~30 d。治疗过程中,14例患者因病情不稳定被排除,14例患者均死亡。
1.4 观察指标 按术后0~6 d、7~14 d、15~30 d 3个阶段,分别收集3组患者SUB发生例数、死亡例数。随访6个月时按日常生活活动能力量表 (ADL)评分分级,分为Ⅰ~Ⅴ级,收集每例患者的ADL评分及各级的例数。
1.5 统计学方法 用SPSS 17.0统计软件进行统计学分析,计数资料的比较采用χ2检验,计量资料的比较采用方差分析,等级资料的比较采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗结果 586例患者中术后7 d内死亡52例;术后7 d B组患者存活175例,除22例死亡患者外,另153例患者均于14 d内开始HBOT。术后15 d C组患者存活167例,除14例死亡患者外,另153例患者均于15~30 d内开始HBOT。术后0~6 d,3组患者SUB发生率间差异无统计学意义 (P>0.05);术后7~14 d,3组患者SUB发生率间差异有统计学意义 (P<0.01),A组与B组、B组与C组比较差异均有统计学意义 (χ2值分别为15.349和12.503,P<0.01),而A组和C组比较差异无统计学意义 (χ2=0.201,P>0.05);术后15~30 d,3组患者SUB发生率间差异亦有统计学意义 (P<0.01),A组与C组比较差异有统计学意义 (χ2=11.278,P<0.01),而A组与B组、B组与C组比较差异均无统计学意义 (χ2值分别为2.095和2.560,P>0.05)。不同治疗阶段3组患者的死亡率间差异均无统计学意义 (P>0.05,见表2)。
2.2 3组患者的预后情况比较 A、B、C 3组存活患者随访6个月时ADL评分分别为 (45.7±28.8)、 (78.7±22.8)和(62.8±28.9)分,差异有统计学意义 (F=52.885,P<0.05),A组与B组、B组与C组、C组与A组比较差异均有统计学意义 (q=-33.008,P<0.01;q=15.893,P<0.01;q=17.115,P<0.01)。3组患者随访6个月时ADL评分等级间差异有统计学意义 (H=69.064,P<0.05,见表3)。

表2 3组患者术后不同阶段SUB发生率及死亡率比较〔n(%)〕Table2 Comparison of SUB incidence and mortality in three groups at different periods after operation

表3 3组患者随访6个月时ADL评分分级情况〔n(%)〕Table3 ADL scores grades of patients followed up 6 months after the operation in three groups
3 讨论
脑出血后血肿的直接压迫和血管活性物质的释放引起周围脑组织的继发性缺血缺氧,是造成脑出血后组织水肿和坏死的关键因素[2]。脑出血后因脑血管痉挛、堵塞及血肿压迫周围脑组织致“缺血半暗带”形成,并导致“半暗带”区微循环动力学的变化[3]。“缺血半暗带”脑细胞处于结构正常但功能丧失的抑制状态,可持续7~8年甚至更长[4]。患者虽手术治疗清除血肿,消除了血肿对脑组织的压迫,但“缺血半暗带”的脑细胞缺血缺氧、水肿、变性仍未得到改善,使神经功能低下或处于抑制状态[5-6]。HBOT能促进觉醒,促进脑代谢功能及自动调节机制恢复,减轻脑出血后的原发、继发性脑损害。
脑器质性损害不仅严重影响中枢神经功能,而且影响全身器官功能,SUB是脑出血常见的并发症之一,发生率为14%~76%[7]。SUB可减少脑血流量,加重脑部损害,是病情凶险的标志[8]。
脑出血后脑水肿在24~48 h达到高峰,持续3~5 d后逐渐消退,可持续2~3周或更长[9];并且术后急性期由于躁动、血压不稳定或发病前应用阿司匹林等预防缺血性脑卒中的药物,部分患者可能发生术后再出血[10]。所以脑出血患者在术后7 d内为急性期,极易发生病情变化,需紧急处置。而高压氧舱内是一个高压、封闭的空间,患者一旦病情骤变,不能立即减压,否则将形成减压病,给患者带来更大的危险。所以脑出血患者在术后1周内不适合HBOT。但HBOT也不能太晚,因为HBOT仅对受到损害尚未死亡的神经组织有效,如时间过长,由于继发性脑损害持续存在,大部分受损的神经元已死亡,使高压氧的疗效降低。
应激性溃疡常发生在发病后数小时至数周,其中第1周为91.8%,多数在3~7 d内[11]。1周后脑水肿已开始减轻,但病情仍未稳定,应激性溃疡的危险因素虽有明显减轻但尚未完全缓解,上消化道黏膜的糜烂、溃疡等病变依然存在。在高压氧舱内的高气压作用下,胃肠道蠕动增强,消化道内气体及其他内容物对胃肠壁的刺激增强,由于机械性的作用,原有病变进一步加重,黏膜破裂出血。机械性作用可能是HBOT并发SUB的主要原因。HBOT可使血氧含量增加,血氧分压增高,使胃肠道黏膜的血液循环改善,纠正了其缺血缺氧,黏膜细胞更新加快,促进溃疡愈合,对未出血的糜烂及溃疡也有促进愈合的作用。
本研究结果证实:术后7~14 d开始HBOT的患者预后明显优于15~30 d开始者,且明显优于对照组。虽然增加SUB的发生,但并不影响其对神经功能恢复的疗效。HBOT组的死亡率有增多趋势,但无统计学意义,需以后增加病例数进一步研究。
综上所述,高血压基底核区脑出血术后患者的HBOT应尽早进行,术后7~14 d开始治疗疗效较好,虽增加SUB发生率,但并未影响高压氧的疗效,可明显降低致残率。
1 中华神经外科学会.脑血管疾病分类及诊断[J].中华神经外科杂志,1997,13(1):2-3.
2 王新荣.急性脑出血患者两周内死亡的危险因素分析[J].实用心脑肺血管病杂志,2010,18(4):486.
3 程晋成,王水平,吴杨,等.高压氧与微创钻颅治疗脑出血后微循环动力学的变化[J].重庆医学,2004,33(10):1459-1460.
4 Schaller B,Graf R.Cerebral ischemia and reperfusion:the pathophysiologic concept as a basis for clinical therapy[J].J Cereb Blood Flow Metab,2004,24(4):351-371.
5 严肖锋.钻颅血肿抽吸术治疗高血压脑出血的效果评价[J].中国基层医药,2009,16(12):2133.
6 孙本强,严娜,王晓峰,等.重型高血压脑出血患者血肿穿刺吸除与内科保守治疗的疗效比较[J].中国全科医学,2009,12(1):56.
7 中华医学杂志编辑委员会.应激性溃疡预防在临床中的重要性专家研讨会议纪要[J].中华医学杂志,2002,82(14):939-940.
8 张静.应激性胃肠黏膜病变对急性脑卒中预后的影响[J].中国实用内科杂志,2000,20(6):358-359.
9 李长清,胡长林.原发性脑出血[M] //王维治.神经病学.北京:人民卫生出版社,2006:765-773.
10 李晓卫,孙昭胜,叶艳巧,等.阿司匹林与脑出血术后再出血相关性和不同血小板制剂治疗的临床研究[J].中华神经外科杂志,2010,26(4):347-349.
11 吴莉.洛赛克预防高血压脑出血后急性应激性溃疡疗效观察[J].蚌埠医学院学报,2006,31(5):547-547.
