优化的欧洲心脏手术风险评分系统应用于经皮冠状动脉成形术手术风险的临床评价
2011-09-06吕树铮宋宪涛刘欣
田 锐,吕树铮,柳 弘,陈 新,宋宪涛,李 红,刘欣
在过去的20年里,经皮冠状动脉成形术 (PCI)发展迅猛。但是,作为一项高风险的心脏手术,至今没有一个成熟的手术风险和病死率的预测体系。在1995年,心脏手术风险评价欧洲评分系统开始应用于开胸的心脏手术[1],并且得到多项研究的肯定[2-5]。近年来,一些小型的或特定患者群应用欧洲评分系统评价PCI手术风险的试验相继完成[6-8],基本确立了欧洲评分系统对于PCI手术风险评价具有的参考价值。本研究尝试通过对此体系的验证和发展,找到比较合理的在非选择性患者群体中PCI手术风险的评价、预测体系。
1 资料与方法
1.1 一般资料 选择2008年12月—2009年12月在我院心内科所有施行PCI手术的1 392例患者为研究对象,包括择期和急诊的具有PCI指征的患者,其中男913例 (65.6%),女479例 (34.4%);年龄38~81岁,平均66.1岁。
1.2 PCI手术 常规术前准备,穿刺股动脉或桡动脉,手术方式和支架类型由术者选择,患者在行PCI前均给予阿司匹林100 mg/d,氯吡格雷300 mg(术前>6 h)或600 mg(术前<6 h),继以75 mg/d维持。术中动脉内应用普通肝素100 U/kg,依据指南选择性在术中或术后应用低分子肝素和血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂。
1.3 PCI手术风险评价 心脏手术风险评价采用欧洲评分系统对每一个行PCI手术的患者计算附加的欧洲评分 (Additive EuroSCORE)和预期病死率,具体计算采用从欧洲评分系统网站下载的计算软件。但是上述评价体系缺乏对手术患者靶血管、靶病变的特点分析评价,可能导致对PCI这一特定手术风险的评价出现偏差;因此笔者第一次依据PCI手术特点、血管内病变解剖特点、病变病理特点,结合新太斯评分系统 (Syntax SCORE)评分原则,提出优化的欧洲评分系统,即左主干病变、C型病变、三支血管病变的附加的欧洲评分系统分别加1分,并代入公式得出预期病死率。比较两种评分系统的预期病死率与实际病死率有无差异。
1.4 危重状态 欧洲评分系统定义的危重状态包括快速室性心律失常、猝死、电解质紊乱、已经施行的主动脉气囊反搏或急性肾衰竭。
1.5 统计学方法 采用SPSS 13.0软件包进行数据分析。计数资料用相对数表示,组间比较采用χ2检验;危险因子与围术期病死率的关系采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 PCI围术期患者死亡的影响因素 患者术前危重状态、急性心肌梗死、心肌梗死恢复期、稳定性心绞痛、正常左室射血分数 (LVEF)、LVEF<30%、肺动脉高压、单支血管病变、多支血管病变、C型病变、支架内血栓、急诊手术、多支血管PCI、左主干PCI、复杂PCI、失败PCI与患者的病死率均有关(P <0.05,见表1)。
2.2 PCI患者病死率的多因素分析 左主干病变、C型病变、术前危重状态、急诊PCI、LVEF<30%、手术失败和欧洲评分进入回归模型,是患者PCI手术病死率的独立预测因子 (见图1)。

图1 PCI患者死亡的多因素分析Figure1 Multivariate logistic analysis of factors of mortality in PCI cases
2.3 欧洲评分系统、优化的欧洲评分系统预期病死率与实际病死率比较 欧洲评分为7~9分者欧洲评分系统预期病死率与实际病死率比较,差异有统计学意义 (u=1.99,P<0.05);其余评分两个评分系统的预期病死率与实际病死率比较,差异均无统计学意义 (P>0.05,见表2)。
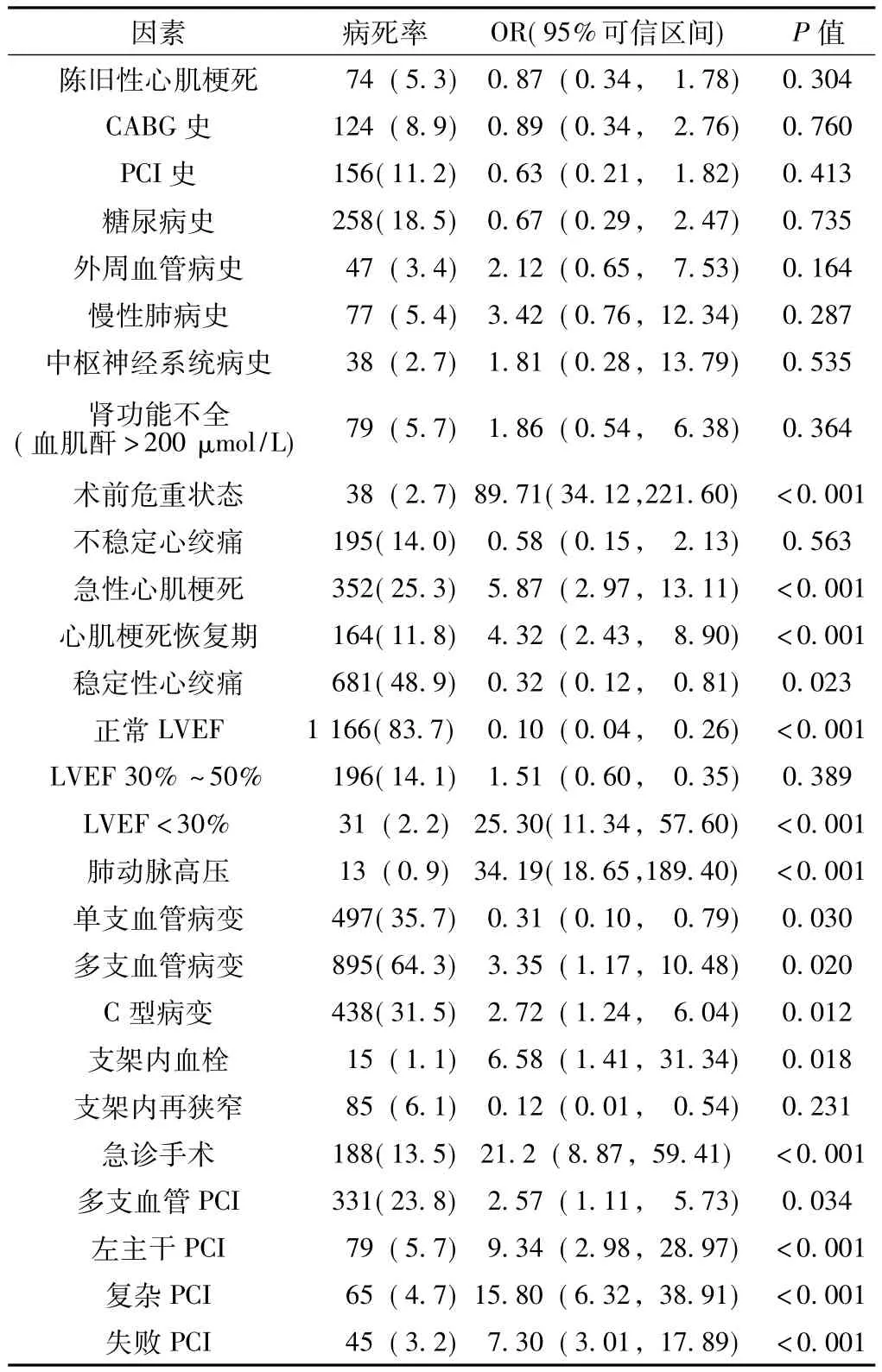
表1 PCI围术期患者死亡影响因素的单变量Logistis回归分析[n(%)]Table1 Univariate logistic regression analysis of influencing factors of perioperative mortality in PCI patients
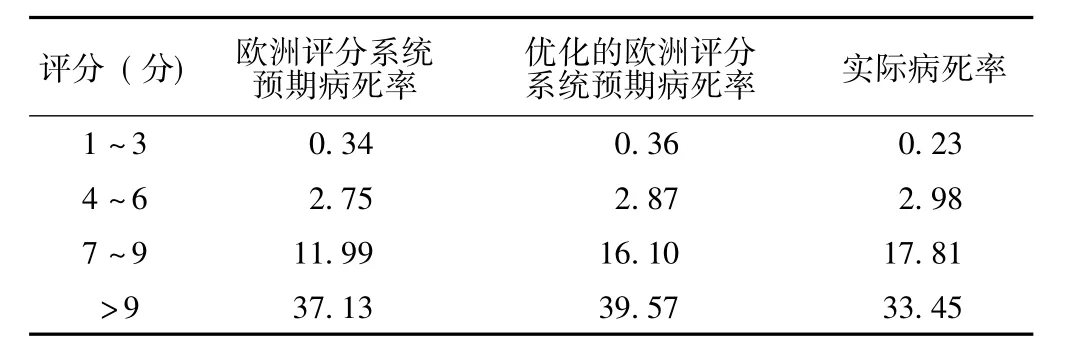
表2 欧洲评分系统和优化的欧洲评分系统与实际病死率的比较 (%)Table2 Comparison among actual mortality rate and mortality rates predicted by the EuroSCORE and the optimized EuroSCORE systems
3 讨论
随着冠状动脉介入手术技术和器械的发展,介入手术适应证的不断放宽,接受手术的高危患者比例在增加,手术难度随之逐渐提高,手术风险逐年升高。无论是从医生还是患者角度出发,都需要风险评估模型来定量地预测手术风险,优化治疗策略。但时至今日,无论是冠状动脉旁路移植术 (CABG),还是PCI还没有一个成熟而准确的手术风险评价模型。
本研究入选患者的平均年龄66.1岁,女性占34.4%,本研究结果显示术前危重状态、急性心肌梗死、心肌梗死恢复期、稳定性心绞痛、正常LVEF、LVEF<30%、肺动脉高压、血管病变、C型病变、急诊手术、左主干PCI、复杂PCI和失败PCI,都是欧洲评分系统的预测因子,均与患者的病死率相关,即上述各因素均是临床常见的高危手术的预测因子,与住院患者病死率相关的独立预测因子是:左主干病变、C型病变、术前高危状态、急诊PCI、LVEF严重减低、手术失败和欧洲评分,前两个预测因子没有包括在欧洲评分系统之中,而这两个因子无论是从独立预测因子的角度还是从临床实践的评价角度看,都应该纳入评分系统,这是优化的欧洲评分系统新加入的用于运算的因子,是一个有益的补充。
由于欧洲评分系统建立的初衷是评估开胸心外科手术的风险,介入手术内科没有考虑的特点,比如血管解剖、病变病理情况、手术方式等,所以一些针对PCI手术的评分不断涌现,如Syntax SCORE侧重于冠状动脉解剖特点;占希尼评分系统(Gensinni SCORE)侧重于血管斑块负荷;但是二者没有结合临床实际情况加入患者的临床状态[9],然而决定手术成败的关键因素应该包括:患者的临床状态、冠状动脉解剖特点、血管斑块负荷病理特点和术者的技术水平。所以全面的手术评价体系需要加入上述的评价因子以适合冠状动脉介入手术的评价。笔者依据本试验得出的与手术病死率相关的独立预测因子(包括前人的试验结果[10]),并且结合PCI手术特点、血管内病变解剖特点、病变病理特点、Syntax SCORE评分原则,提出对欧洲评分系统的校正和优化,即左主干病变、C型病变、三支病变的欧洲评分系统分别加1分,并代入公式得出预期病死率。然后比较两种评分系统的预期病死率与实际病死率有无差异。所谓优化即增加了几个实践证明很重要的预测因子以提高预测的准确性,而加入这三项预测因子的理由是依据Syntax SCORE系统和PCI术后病死率的多个独立预测因子分析。每一项新加入的预测因子加1分的理由是:在PCI手术风险预测中贡献与之相当的既有因子,分值是1分。以上校正是笔者的一个尝试,还需要大量的循证医学证据,所以希望本研究是一个探索性研究的开始。
欧洲评分系统以及优化的欧洲评分系统的预期病死率与实际病死率的研究结果显示,欧洲评分7~9分者欧洲评分系统的预期病死率与实际病死率有差异,其余评分两个评分系统比较是无差异的。提示欧洲评分为7~9分的中高危患者采用校正的欧洲评分系统预测手术风险可能更准确。SuKiennik等[11]的研究也表明,欧洲评分系统可能对于PCI患者中评分危险为低到中等的预测手术风险可能存在局限性。其原因可能是这一人群欧洲评分系统没有考虑病变本身的高危因素,而校正后更接近真实情况。换言之,欧洲评分系统可能因为缺少一些与PCI手术相关的预测因子而低估了手术风险。
欧洲评分系统已经证实对PCI、CABG,还包括心脏瓣膜外科、大血管外科等都具有良好的预测作用;同时推广到不同人种的心脏手术也依然成立,甚至对于心脏手术的远期预后也有良好的预测价值[12]。但是,还有一些影响因素是很难量化的,比如患者的个体差异、术者的经验、医院的手术例数和硬件设施,这些因素应该在风险评价中考虑进去。
本研究只是单中心小规模的临床观察,提出的新观点有赖于时间和实践的检验;期待有更大规模的多中心、随访时间更长的临床试验出现,以具备充分的循证医学证据来验证这一体系。
总之,欧洲评分系统和经过优化的欧洲评分系统尽管还不够完善,但仍是一种目前可以应用的PCI手术风险评估的手段。
1 Nashef SA,Roques F,Michel P,et al.European system for cardiac operative risk evaluation(EuroSCORE) [J].Eur J Cardiothorac Surg,1999,16(1):9-13.
2 Biancari F,Kangasniemi OP,Luukkonen J,et al.EuroSCORE predicts immediate and late outcome after coronary artery bypass surgery[J].Ann Thorac Surg,2006,82(1):57-61.
3 Toumpoulis IK,Anagnostopoulos CE,Toumpoulis SK,et al.EuroSCORE predicts long-term mortality after heart valve surgery [J].Ann Thorac Surg,2005,79(6):1902-1908.
4 Toumpoulis IK,Anagnostopoulos CE,DeRose JJ,et al.European system for cardiac operative risk evaluation predicts long-term survival in patients with coronary artery bypass grafting[J].Eur JCardiothorac Surg,2004,25(1):51-58.
5 Bridgewater B,Grayson AD,Brooks N,et al.North west quality improvement programme in cardiac interventions.Has the publication of cardiac surgery outcome data been associated with changes in practice in northwest england:an analysis of 25730 patients undergoing CABG surgery under 30 surgeons over eight yers[J].Heart,2007,93:744-748.
6 Chieffo A,Ssankovic G,Bonizzoni E,et al.Early and mid-term results of drug-eluting stent implantation in unprotected left main [J].Circulation,2005,111(5):791-795.
7 Valgimigli M,Mieghem CA,Ong AT,et al.Short-and long-term clinical outcome after drug-eluting stent implantation for the percutaneous treatment of left main coronary artery disease:insights from the Rapamycin-Eluting and Taxus Stent Evaluated At Rotterdam Cardiology Hospital registries(RESEARCH and T-SEARCH) [J].Circultion,2005,111(11):1383-1389.
8 Kim YH,Ahn JM,Park DW,et al.EuroSCORE as a predictor of death and myocardial infarction after unprotected left main coronary stenting [J].Am J Cardiol,2006,98(12):1567-1570.
9 William J.The Syntax score predicts peri-procedural myocardial necrosis during percutaneous coronary interventiong.International[J],Journal of Cardiology,2009,135(1):60-65.
10 Romagnoli E,Burzotta E.EuroSCORE as predictor of in-hospital mortality after percutaneous coronary intervention [J].Heart,2009,95(1):43-48.
11 Sukiennik A,Ostrowska-Nowak J,Wis′niewska-Szmyt J,et al.Predicted and observed in-hospital mortality after left main coronary artery stenting in 204 patients [J].Cardiology Journal,2008,15(3):268-276.
12 崔虎军,肖峰.心脏手术风险评估欧洲系统 (EuroSCORE)的初步临床应用[J].中国心血管病研究杂志,2006,l4(1):24-27.
