初诊儿童牙科不合作行为分析
2011-07-17阳婵邹红梅邹静
阳婵 邹红梅 邹静
(1.口腔疾病研究国家重点实验室,四川大学;2.四川大学华西口腔医院 儿童口腔科,成都 610041)
牙科不合作行为是儿童口腔临床的常见现象,不仅延长儿童牙医进行口腔治疗的操作时间,还可导致口腔保健服务质量的下降和牙医工作压力的增加,同时儿童不良牙科经历可顽固性延续至成年期的牙科恐惧。目前多数学者[1-3]通过同时评价牙科恐惧及焦虑(dental fear and anxiety,DFA)和牙科行为管理问题(dental behavior management problem,DBMP)进行儿童牙科不合作行为的相关研究。在儿童牙科不合作行为的相关因素中,疼痛和不良就诊经历[1]已得到认可,但儿童自身因素对其牙科不合作的影响因研究的文化背景、研究对象及DFA、DBMP评定方法等的不同而存在差异。本研究对195名牙科初诊儿童的气质特点与其临床不合作行为的相关性进行分析,希望有针对性地为预防和应对儿童牙科不合作行为提供依据。
1 材料和方法
1.1 研究对象
随机抽取2007年12月—2008年12月初次到四川大学华西口腔医院儿童口腔科就诊的195名3~7岁儿童为研究对象,其中男103名,女92名;平均年龄5.12岁(详见表1)。

表1 3~7岁儿童的年龄、性别分布Tab 1 Ages and genders of children aged 3-7 years
纳入标准:第一次牙科就诊;有父(或母)陪同,并且陪同者为患儿的主要监护人;就诊原因包括要求做常规检查,补牙,患牙肿痛,双排牙,外伤,乳牙反及其他咬合不正;需要进行临床常规处置;无全身系统性疾病;父母知情同意,愿意填写并完成儿童气质问卷及家庭基本情况调查。
排除标准:陪同家长不是患儿的主要监护人;父母对气质问卷大部分条目不理解,不能完成问卷。
1.2 方法
1.2.1 口腔检查及治疗 儿童乳牙龋病的诊断及治疗按照四度分类法[4],依据龋蚀程度分为C1、C2、C3、C4度,检查诊断均由同一位有经验的专业医师在自然光线下用口镜和圆头探针完成。自身一致性检验采用随机数字表抽取24名受试儿童进行重复检验,2次检查时间间隔1周,同一位医师前后检查一致性的Kappa值为0.93。对龋齿诊断为C1的患牙行龋坏组织磨除;诊断为C2的患牙常规去净腐质,复合体修复;诊断为C3的患牙进行牙髓治疗;诊断为C4的患牙在无痛操作下拔除。除患龋儿童外,因其他原因就诊的儿童均归为无龋儿童。
1.2.2 儿童行为分级 采用Venham焦虑与合作行为临床分级法[5],将儿童的牙科行为评为0~5分,其中0分为自如(relaxed),1分为不自在(uneasy),2分为紧张(tense),3分为勉强(reluctant),4分为恐惧(anxious),5分为失控(out of contact)。大于等于1分者定为DFA[6],3~5分者定为DBMP[5]。在检查和治疗2个阶段由主治医生、助理及研究者3人进行评分,取平均值。3位评分者在研究之前进行培训,选取前20名儿童进行一致性测试,Kappa值为0.89。
1.2.3 问卷及儿童气质评定 研究者向家长讲解调查目的、意义及儿童气质量表的填写方法,由家长完成问卷填写,研究者检查问卷填写情况。儿童气质评定采用专家修订的标准化《NYLS 3~7岁儿童气质家长评定问卷》[7],其中包括9个气质维度,72个条目(每个维度8个条目),每个条目均在“从不”到“总是”7个等级上对儿童的日常行为表现进行评定[8]。9个气质维度分别是节律性、趋避性、适应性、反应强度、心境、活动水平、持久性、注意分散及反应阈;根据前5个维度的得分将儿童划分为4个类型:难养型、易养型、启动缓慢型及中间型。应用儿童气质量表分析软件,得出儿童气质维度得分及气质类型。
1.3 统计分析
采用SPSS 13.0软件进行统计分析,采用卡方检验和t检验分析DFA/DBMP儿童和无DFA/DBMP儿童各变量是否存在差异。
2 结果
195名3~7岁初诊儿童家长均完整填写了儿童气质问卷。按Venham焦虑与合作行为临床分级法,DFA儿童114名(58.46%),DBMP儿童66名(33.85%)。
2.1 不同性别、年龄、患龋程度儿童的DFA、DBMP分布
不同性别、年龄、患龋程度儿童的DFA、DBMP分布见表2、3。

表2 不同性别、年龄儿童的DFA、DBMP分布Tab 2 DFA and DBMP of different genders and ages children
统计分析表明,不同性别间儿童的DFA、DBMP差异均无统计学意义(DFA:χ2=0.2,P=0.655;DBMP:χ2=0.420,P=0.517);不同年龄间儿童的DFA、DBMP差异均具有统计学意义(DFA:χ2=12.727,P=0.013;DBMP:χ2=26.558,P=0.000),随着年龄的增加,儿童DBMP逐渐下降;不同患龋程度间儿童的DFA、DBMP差异均具有统计学意义(DFA:χ2=5.11,P=0.024;DBMP:χ2=4.831,P=0.028),龋病越严重的儿童越易发生DFA/DBMP。
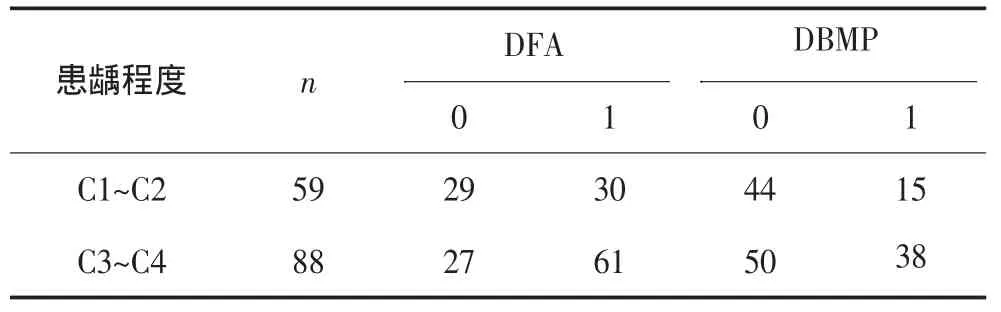
表3 不同患龋程度儿童的DFA、DBMP分布Tab 3 DFA and DBMP of different caries degree children
2.2 不同气质类型儿童的DFA、DBMP分布
195名儿童中,属于中间型气质的儿童有114名(58.5%),难养型气质的儿童64名(32.8%),启动缓慢型气质的儿童15名(7.7%),易养型气质的儿童2名(1.0%)。不同性别、年龄的初诊儿童气质类型分布见表4。统计分析表明:不同性别间儿童的气质类型分布差异无统计学意义(χ2=7.566,P=0.056),不同年龄间儿童的气质类型分布差异具有统计学意义(χ2=36.546,P=0.000)。

表4 不同性别、年龄儿童的气质类型分布Tab 4 Temperament profiles of different genders and ages children
不同气质类型儿童的DFA、DBMP分布见表5、6。统计分析表明:不同气质类型儿童的DFA、DBMP差异无统计学意义(DFA:χ2=2.996,P=0.392;DBMP:χ2=0.958,P=0.811);在儿童气质维度中,不同年龄间的节律性差异具有统计学意义(F=4.51,P=0.002);有无DFA儿童的反应阈差异有统计学意义(t=-2.148,P=0.030),DFA儿童高于非DFA儿童;有无DBMP儿童的节律性差异有统计学意义(t=2.181,P=0.031),DBMP儿童低于非DBMP儿童。

表5 不同气质类型儿童的DFA、DBMP分布Tab 5 DFA and DBMP of different temperaments children
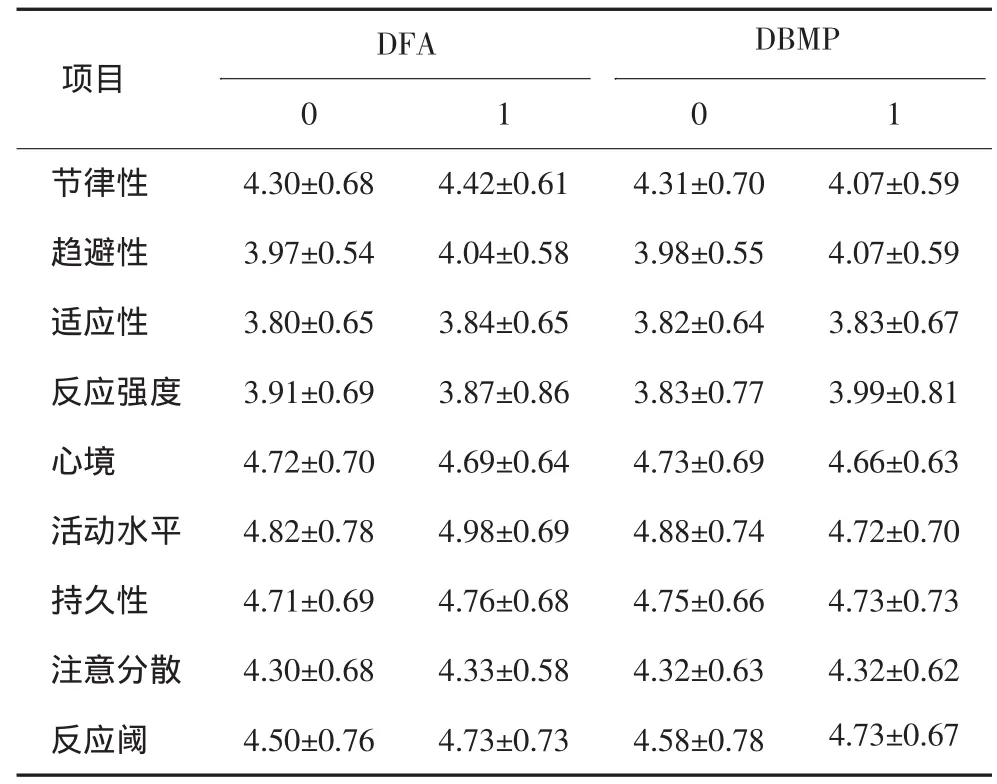
表6 不同气质维度儿童的DFA、DBMP分布Tab 6 DFA and DBMP of different temperaments dimension children
3 讨论
近年来针对儿童牙科不合作行为的影响因素研究[9]表明:影响儿童牙科不合作行为的相关因素主要包括儿童自身因素、父母因素及就诊环境因素。本研究主要针对儿童自身因素(包括儿童性别、年龄、龋坏程度、儿童气质等)进行探讨,研究结果显示:195名儿童中,58.46%的儿童患有DFA,33.85%的儿童患有DBMP,该结果与苏吉梅等[10]调查的4~6岁儿童59.06%的DFA发生率基本一致,但DBMP的发生率与国外(约9%)[11]相比较高,笔者推测,这可能与研究对象的年龄、调查时间、儿童父母的文化背景等因素有关。
DFA、DBMP的发生与年龄有关,随着年龄的增加DBMP的发生率逐渐降低,这种现象可能与儿童的心理发育逐渐成熟有关。本研究的结果也支持这一结论。儿童的行为管理问题的产生是由于儿童缺乏控制疼痛及对陌生人反应的能力,随着年龄增加,儿童的认知能力、控制能力及情绪调节能力逐渐成熟,DBMP发生逐渐减少。恐惧是儿童对新环境的正常反应,不同年龄儿童的恐惧对象不同,对牙科环境的恐惧刺激反应也有所差异。年幼儿童对牙科治疗的理解与年龄大一些的儿童不同,他们对许多新的、易引起恐惧的牙科环境缺乏应对经验,相比年长的儿童更容易产生对陌生环境的恐惧。目前对于缺乏合作能力、年龄较小的“尚不能合作型”儿童,因不能与其建立有效交流,在实施临床口腔治疗措施时可能需要药物镇静或全身麻醉。本研究结果还显示DFA/DBMP的发生率与儿童性别无关,这与苏吉梅等[10]、钱虹等[12]调查结果一致。
本次调查195名儿童中共有147名患龋(75.38%),其中诊断为C1、C2者59名,C3、C4者88名。在儿童口腔临床上经常会观察到龋病程度较严重、父母口腔卫生知识态度较差、具有消极气质的儿童更易发生不合作的行为,本研究也证实了儿童龋坏的严重程度与其牙科不合作行为具有相关性,这个结果与其他学者[13]的研究基本一致。这可能是由于家长对儿童口腔疾病不够重视,导致儿童龋逐渐加重,出现肿痛不适后才就诊,增加了儿童对疼痛的恐惧和牙科不合作行为的发生率。另一方面,龋坏越严重,则治疗时间也会相应的延长,这也造成了儿童更易发生不合作行为。这提示在临床工作中,应加强口腔保健宣传力度,提高父母的保健意识,争取儿童定期口腔检查,早发现、早治疗儿童龋齿,尽可能减少患儿牙痛经历的发生;另一方面,治疗时应尽量采用非创伤性修复治疗法及一些无噪音、无创伤的治疗方法,以减少环境及有创治疗对儿童的刺激及儿童临床牙科不合作行为的发生。
本研究195名儿童的气质类型由多到少依次是中间型、难养型、启动缓慢型、易养型,其中难养型、启动缓慢型儿童所占比例相对于同类研究结果偏高,一方面可能是由于难养型和启动缓慢型儿童患龋程度重于易养型儿童,而本研究样本中患龋儿童比例较高所致,另一方面可能与气质常模有关,地域的差异导致不同地区评分略有不同。在儿童的气质量表分析中,反应阈指引起儿童产生可分辨反应的外在刺激(如声、光、温度等)水平,反应阈得分高,说明儿童对声、光等外界刺激逐步适应。本研究结果发现:儿童气质类型与儿童DFA、DBMP无明显相关,进一步分析儿童气质维度发现反应阈在DFA组儿童得分高,与无DFA组儿童得分差异有统计学意义。气质维度中节律性与DBMP有关,DBMP儿童节律性得分较无DBMP儿童低,差异有统计学意义。节律性指儿童反复性生理功能(如睡眠、饮食、排便等)的规律性,规律性越高,说明儿童行为方式越有规律。节律性低可能是DBMP儿童的气质特点。这与其他学者[10]认为适应缓慢、心境消极是DFA儿童的气质特点不一致,推测可能原因是研究对象及使用的气质量表不同所致。
Arnrup等[14]将气质与恐惧结合研究,提出表面的、冲动的儿童合作率低。恐惧的、内向的儿童需使用镇静的方式增加其合作性。恐惧和气质维度特点可辅助诊断不合作儿童,需应用不同的方法对待不同恐惧程度和不同气质的儿童。
Gustafsson等[15]对7.5~19岁的大龄儿童和青少年自身因素与DBMP的关系进行了深入的探讨,认为DFA是DBMP的重要影响因素,儿童气质和儿童的行为模式也对DBMP有一定影响。这为今后研究DFA与DBMP之间的关系提供了重要的依据,但还需要更深入的研究。
儿童气质与DAF、DBMP有关已得到认可,但在具体是哪一种气质类型及气质维度对DFA、DBMP起关键作用上观点不一致,这可能与使用的儿童气质分类及其测量方法不同有关,今后还需要进一步规范儿童气质分类与其测量方法。
综上所述,3~7岁儿童的牙科不合作行为与儿童的年龄、气质、龋坏程度有一定的相关性。但由于儿童的牙科不合作行为本身受到多方面因素的影响,所以很难在一个研究中排除其他方面因素的影响。今后对儿童牙科不合作行为的相关因素的研究应在各个相关方面及各个年龄层次开展更多的研究,进一步明确造成儿童牙科焦虑及恐惧的原因。
[1]Jälevik B,Klingberg GA.Dental treatment,dental fear and behaviour management problems in children with severe enamel hypomineralization of their permanent first molars[J].Int J Paediatr Dent,2002,12(1):24-32.
[2]Klingberg G,Sillén R,Norén JG.Machine learning methods applied on dental fear and behavior management problems in children[J].Acta Odontol Scand,1999,57(4):207-215.
[3]Blomqvist M,Holmberg K,Fernell E,et al.Oral health,dental anxiety,and behavior management problems in children with attention deficit hyperactivity disorder[J].Eur J Oral Sci,2006,114(5):385-390.
[4]石四箴.儿童口腔医学[M].北京:人民卫生出版社,2000:76.Shi Sizhen.Pediatric dentistry[M].Beijing:People’s Medical Publishing House,2000:76.
[5]夏斌,王春丽,韩烨,等.口腔诊疗中低龄儿童行为表现分类标准的制定与信度检验[J].中华口腔医学杂志,2007,42(2):106-109.Xia Bin,Wang Chunli,Han Ye,et al.Establishment and evaluation of a scale method for rating children’s behavior in dental clinic in China[J].Chin J Stomatol,2007,42(2):106-109.
[6]吴友农.概述牙科畏惧症[J].牙体牙髓牙周病学杂志,1997,7(3):199-201.Wu Younong.Overview of dental fear[J].Chin J Conserv Dent,1997,7(3):199-201.
[7]张劲松.NYLS《3—7岁儿童气质量表》测试报告[J].中国心理卫生杂志,1995,9(5):203-206.Zhang Jinsong.The reliability of parent temperament questionnaire in 3-7 years old children[J].Chin Mental Health J,1995,9(5):203-206.
[8]汪向东.心理卫生评定量表手册[M].北京:中国心理卫生杂志社,2000:59-65.Wang Xiangdong.Rating scales formental health[M].Beijing:Deptartment of Chinese Mental Health Journal,2000:59-65.
[9]Koch G,Poulsen S.Pediatric dentistry:A clinical approach[M].Copenhagen,Denmrk:Munksgaard,2001:53-59.
[10]苏吉梅,阮文华,叶笑味,等.儿童牙科畏惧症的临床分析[J].华西口腔医学杂志,2007,25(4):362-364.Su Jimei,Ruan Wenhua,Ye Xiaowei,et al.Children’s temperament characteristics and dental fear[J].West China J Stomatol,2007,25(4):362-364.
[11]Klingberg G,Broberg AG.Dental fear/anxiety and dental behaviourmanagement problems in children and adolescents:A review of prevalence and concomitant psychological factors[J].Int J Paediatr Dent,2007,17(6):391-406.
[12]钱虹,黄群,骆明荷.240名牙病患儿牙科畏惧症的图片测试[J].中国行为医学科学,2000,9(4):284-285.Qian Hong,Huang Qun,Luo Minghe.Children’s dental fear picture test for 240 patients[J].Chin J Behavioral Medical Science,2000,9(4):284-285.
[13]Oliveira MM,Colares V.The relationship between dental anxiety and dental pain in children aged 18 to 59 months:A study in Recife,Pernambuco State,Brazil[J].Cad Saude Publica,2009,25(4):743-750.
[14]Arnrup K,Broberg AG,Berggren U,et al.Treatment outcome in subgroups of uncooperative child dental patients:An exploratory study[J].Int J Paediatr Dent,2003,13(5):304-319.
[15]Gustafsson A,Broberg A,Bodin L,et al.Dental behaviour management problems:The role of child personal characteristics[J].Int J Paediatr Dent,2010,20(4):242-253.
