老年2型糖尿病合并大血管病变患者血液流变学指标临床观察
2011-06-28樊华戎娟
樊华 戎娟
血管并发症是糖尿病(DM)致残和致死的主要原因,DM大血管病变十分突出,主要是动脉粥样硬化,其特点是发生早、程度重、分布广,从而加重了主要脏器的缺血性损伤。老年DM患者的死亡原因中有50% ~75%是心脑血管疾病[1]。DM患者血液流变学指标的异常改变,使其血液处于高黏、高凝状态,是导致DM患者发生慢性并发症,特别是血管性病变的重要原因。我们观察了60例老年2型糖尿病(T2DM)合并大血管病变患者的血液流变学指标,报道如下。
1 对象和方法
1.1 对象 60例T2DM合并大血管病变患者均为江苏省老年医院糖尿病中心的住院患者。入选病例均符合WHO的T2DM诊断标准,其中男37例,女23例,年龄60~82岁,平均(68.5±8.2)岁。根据是否合并大血管病变分为2组,未合并大血管病变者为A组(n=30),合并有大血管病变者为B组(n=30)。大血管病变确定依据:(1)冠状动脉病变:有心绞痛或心肌梗死史,或经冠脉造影诊断为冠心病,或行经皮冠状动脉腔内成形术(PTCA)及冠状动脉搭桥术者;(2)脑血管病变:有经头颅CT或MRI证实的缺血性脑梗死、脑血栓形成、腔隙性脑梗死及脑栓塞。(3)周围血管病(PAD)。A组男19例,女11例,平均年龄(68.20±9.16)岁;B组男18例,女12例,平均年龄(73.59±9.51)岁。另外,选取45例老年健康体检者做为对照组,其中男28例,女17例,年龄60~76岁,平均(65.68±8.40)岁。3组性别比例无显著性差异(P>0.05)。
1.2 检测指标
1.2.1 血压和生化指标:按血压测量要求测定收缩压(SBP)和舒张压(DBP)各3次,取其平均值。空腹血糖(FPG)、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)及低密度脂蛋白胆固醇(LDL-C)检测使用日立公司全自动生化分析仪。糖化血红蛋白(HbA1c)测定采用高效液相法,使用美国百乐公司试剂及仪器。
1.2.2 血黏度和红细胞压积:清晨空腹采血4 ml,置肝素抗凝管摇匀(每毫升血液含肝素15 U),测定全血黏度、血浆黏度和红细胞压积。采用北京普利生集团生产的LBY-N6型血液流变仪。
1.2.3 纤维蛋白原:采用散射比浊法。清晨空腹采血1.8 ml,与3.38%枸橼酸钠溶液 1∶9抗凝,离心 15 min,分离血浆。采用日本稀森美康医疗电子公司CA-500 SERIES血凝仪及配套试剂测定。
1.2.4 血小板聚集率:清晨空腹采血1.8 ml,血标本用3.8%枸橼酸盐抗凝(血:抗凝剂体积为1∶9),以二磷酸腺苷(ADP)为诱导剂(ADP最终浓度为0.5 mol/L)。使用北京普利生公司LBY-NJ4型血小板聚集仪比浊法测定血小板最大聚集率(PAgT)。
1.3 统计学处理 使用SPSS 13.0统计软件进行分析,所有数据以均数±标准差表示,组间比较采用方差分析和q检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3组年龄、血压及生化指标比较 A组和B组患者年龄、DBP、FPG、空腹胰岛素(FINS)、TC、TG 和LDL-C水平均高于对照组,差异有统计学意义(P<0.05或P<0.01),A组与B组间比较亦有显著性差异(P<0.05)。见表1。
表1 3组年龄、血压及生化指标比较(±s)
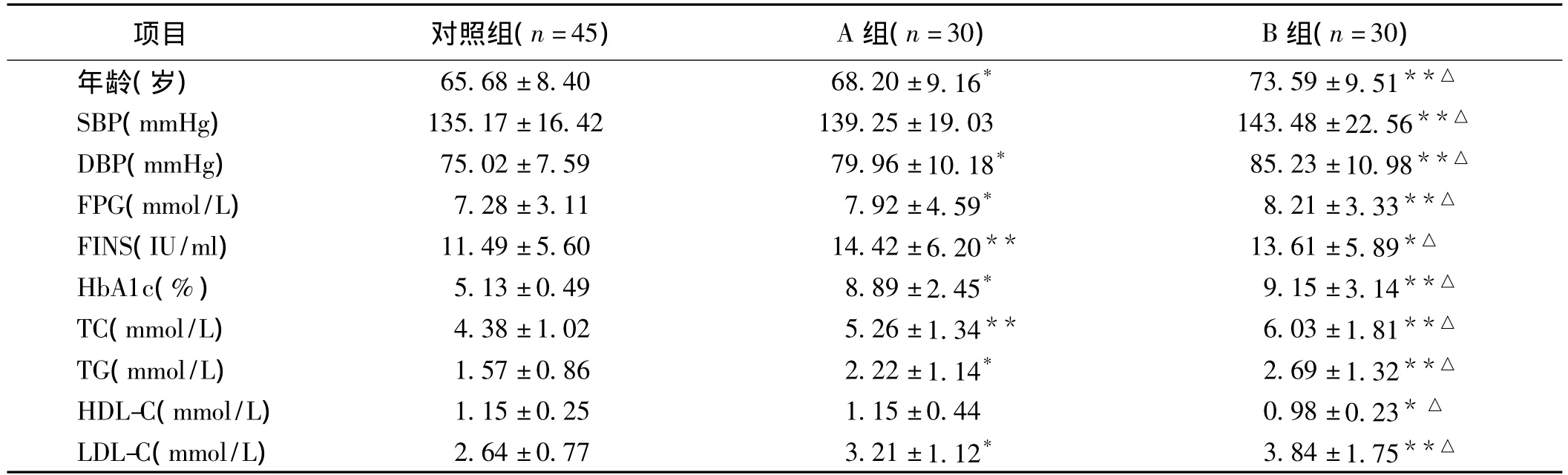
表1 3组年龄、血压及生化指标比较(±s)
注:与对照组比较,*P<0.05,**P<0.01;与A组比较,△P<0.05
项目 对照组(n=45) A组(n=30) B组(n=30)年龄(岁) 65.68±8.40 68.20±9.16* 73.59±9.51**△SBP(mmHg) 135.17±16.42 139.25±19.03 143.48±22.56**△DBP(mmHg) 75.02±7.59 79.96±10.18* 85.23±10.98**△FPG(mmol/L) 7.28±3.11 7.92±4.59* 8.21±3.33**△FINS(IU/ml) 11.49±5.60 14.42±6.20** 13.61±5.89*△HbA1c(%) 5.13±0.49 8.89±2.45* 9.15±3.14**△TC(mmol/L) 4.38±1.02 5.26±1.34** 6.03±1.81**△TG(mmol/L) 1.57±0.86 2.22±1.14* 2.69±1.32**△HDL-C(mmol/L) 1.15±0.25 1.15±0.44 0.98±0.23*△LDL-C(mmol/L) 2.64±0.77 3.21±1.12* 3.84±1.75**△
2.2 3组血液流变学相关指标比较 A组和B组患者血浆黏度、纤维蛋白原水平和PAgT均明显高于对照组,差异有统计学意义(P<0.05或P<0.01)。B组患者全血黏度(中切)、纤维蛋白原水平及PAgT与A组比较差异有显著性(P<0.05或P<0.01)。见表2。
表2 3组血液流变学相关指标比较(±s)

表2 3组血液流变学相关指标比较(±s)
注:与对照组比较,*P<0.05,**P<0.01;与A组比较,△P<0.05,△△P<0.01
指标 对照组(n=45) A组(n=30) B组(n=30)全血黏度 高切 3.64±0.27 3.82±0.56 4.01±0.51*(mPa·s) 中切 4.45±0.43 4.67±0.29 5.27±0.50*△低切 15.01±1.62 16.01±0.56 15.82±0.50血浆黏度(mPa·s) 1.15±0.16 1.32±0.23* 1.33±0.27*红细胞压积(%) 38.62±3.24 40.22±3.72 38.56±3.98纤维蛋白原(g/L) 2.70±0.56 3.18±1.08* 3.57±1.10**△PAgT(%) 27.50±14.1 32.89±11.32* 43.78±10.5**△△
3 讨论
DM大血管病变主要为大、中血管动脉粥样硬化,动脉壁中层钙化,内膜纤维增生,致使管腔狭窄,因而其本质上是动脉粥样硬化性闭塞[2]。流行病学中观察到DM患者大血管病变发病率高,约为非DM患者的11倍,发病年龄相对较小,病变进展快,要比非DM患者的大血管病变平均提前10年[3]。因此,如何早期发现、干预DM大血管病变值得临床高度重视。
T2DM患者多存在内分泌紊乱,一氧化氮活性降低,内皮素-1、血管紧张素Ⅱ、糖基化终末产物增多,进而导致内皮细胞损伤、前列腺素E2和具有舒张血管作用的细胞因子分泌减少,促凝物质、组织因子等分泌增多,血液呈高凝状态,导致血栓形成和微循环障碍[4-6]。本研究 B 组患者血压、FPG、FINS、TC、TG、LDL-C水平均高于对照组和A组,提示高血压、高血糖和脂质代谢紊乱均可导致血管内皮受损和血液高凝状态,可能是DM大血管病变形成的危险因素。
国内外文献报道,老年DM合并血管病变患者多伴有血液流变学的改变,其发生机制较复杂,主要有:(1)老年DM患者长时间的高血糖状态可使葡萄糖渗透到红细胞内,使其渗透压升高,改变红细胞的液态流动性,使红细胞在毛细血管中呈串钱样聚集,发生血管阻塞和管壁损伤,引起微循环障碍[7-8]。(2)长期高血糖状态致使蛋白质非酶糖基化反应加速,红细胞内的血红蛋白大量被糖基化,形成HbA1c,使红细胞的脆性增加,其变形能力下降,使红细胞在小血管中流动时黏度增高[9]。(3)在高血糖状态下,由于血液高渗和血黏度升高,使血液在流动过程中能耗增加;另一方面,DM时糖酵解过程中的关键限速酶的活性明显降低,致糖酵解异常,红细胞供能减少。能耗增加而供能减少,则使血液速度更加缓慢,红细胞易于聚集,导致严重的微循环功能障碍[10]。(4)血浆中纤维蛋白原和血小板聚集率增加,使凝血功能相对亢进,导致血液流动缓慢,组织缺氧、代谢性酸中毒,使红细胞聚集性增强,血浆黏度增加。因此,老年DM患者血液多处于高凝、高黏状态,易造成局部组织缺血、缺氧,从而引起糖尿病肾病、眼底病及心脑血管并发症的发生[11-12]。
本组资料显示,A组和B组患者血浆黏度、纤维蛋白原水平和PAgT均明显高于对照组,B组患者全血黏度、纤维蛋白原水平及PAgT与A组比较差异有统计学意义(P<0.05或P<0.01)。可见,T2DM合并大血管病变患者存在着明显的血液流变学改变,提示血液流变学改变可能参与了T2DM大血管病变的形成和发展。红细胞压积在2个T2DM组和对照组间比较差异均无统计学意义,这表明老年T2DM患者血浆黏度增加并非红细胞数目增多所致,可能与红细胞聚集性增加、变形能力降低及血糖、血脂水平升高和纤维蛋白原含量增高有关。与此同时,血黏度增高可增加作用于血管壁上的切应力,使管壁渗透性增高,利于细胞外基质堆积,加速血管病变进程。
综上所述,对T2DM患者的治疗不仅应将血糖控制好,还应尽早干预、降低血黏度,改善微循环,预防血管并发症的产生。临床上进行血液流变学及血压、血糖、血脂等相关指标的联合动态检测可反映DM大血管病变的发生和发展情况,为早期诊断和治疗提供依据。
[1]林世和.老年糖尿病与脑血管病[J].实用老年医学,2007,21(5):301-301.
[2]Jung KH,Chu K,Lee ST,et al.Risk of macrovascular complications in type 2 diabetes mellitus:endothelial microparticle profiles[J].Cerebrovasc Dis,2011,31(5):485-493.
[3]Nishimura H.Diabetes mellitus and atherosclerosis[J].Nippon Rinsho,2011,69(1):131-137.
[4]Otsuki M,Goya K,Kasayama S.Vascular endothelium as a target of beraprost sodium and fenofibrate for antiatherosclerotic therapy in type 2 diabetes mellitus[J].Vasc Health Risk Manag,2005,1(3):209-215.
[5]倪黎刚,戎娟.2型糖尿病及其合并动脉粥样硬化患者血浆脂联素检测与血液流变学分析[J].实用老年医学,2008,22(5):387-388.
[6]杨洪彩,王晓华.糖尿病患者血液流变学和血糖相关性分析[J].中华医学实践,2005,6(4):581-582.
[7]辛沈,林朝胜,贺顺川,等.老年2型糖尿病患者血液流变学检测的临床意义[J].心血管康复医学杂志,2005,3(14):260-261.
[8]王敏英,范爱英.糖尿病及其并发症患者血液流变学的临床研究[J].中国误诊学杂志,2009,9(33):8095-8096.
[9]黄萍.糖尿病微血管病变患者糖化血红蛋白与血液流变学研究[J].中国实用医药,2010,5(11):77-79.
[10]梁瑶梦,全雪珍,黄小英.运动疗法对2型糖尿病患者血液流变学的影响[J].临床医药实践,2009,18(7):534-536.
[11]胡毅,曾敏.糖尿病患者血液流变学与血管并发症的关系[J].临床和实验医学杂志,2007,6(6):122-123.
[12]Malecki MT,Osmenda G,Walus-Miarka M,et al.Retinopathy in type 2 diabetes mellitus is associated with increased intima-media thickness and endothelial dysfunction[J].Eur J Clin Invest,2008,38(12):925-930.
