31例中毒性肝炎临床分析*
2011-06-21胡国龄
李 萍,胡国龄
(1.天津市传染病医院,天津 300192; 2.中南大学湘雅医院,长沙 410008)
中毒性肝炎是临床常见病症,病因复杂,并发症多,值得认真讨论。现将本院收治的31例中毒性肝炎患者的情况分析报告如下。
1 临床资料
1.1一般资料 本组病例男13例,女18例,年龄6个月~63岁,临床诊断为中毒性肝炎,均除外病毒性肝炎、自身免疫性肝炎及其他遗传代谢性疾病引起的肝炎。感染因素导致6例,药物、毒物、化学物质等非感染因素引起25例。药物包括抗生素、抗真菌药、激素、降糖药等,其中抗生素类药物:氧氟沙星、林可霉素、丁胺卡那、氧哌嗪青霉素;抗真菌类药物:里素劳;抗甲亢类药物:丙基硫氧嘧啶;激素类药物:甲基睾丸酮;降糖药类药物:达美康、降糖灵、二甲双胍;抗结核类药物:雷米封、利福平、吡嗪酰胺、链霉素;抗癫痫类药物:苯妥英钠、卡马西平、阿普唑仑;皮肤类药物:密陀僧外用;心脏病用药:尼群地平、心得安;中药包括栀麦胶囊和湿毒消胶囊。化学物质包括特效生发剂、假项链接触。另有毒蕈中毒和酒精中毒。具体见表1。
1.2临床表现 临床表现以皮肤巩膜黄染、乏力、食欲下降为明显。严重并发症有意识障碍3例,中毒性脑病2例,肝昏迷1例,上消化道出血2例,中毒性心肌病2例,其他的并发症有支气管炎1例,浅表性胃炎1例。见表2。
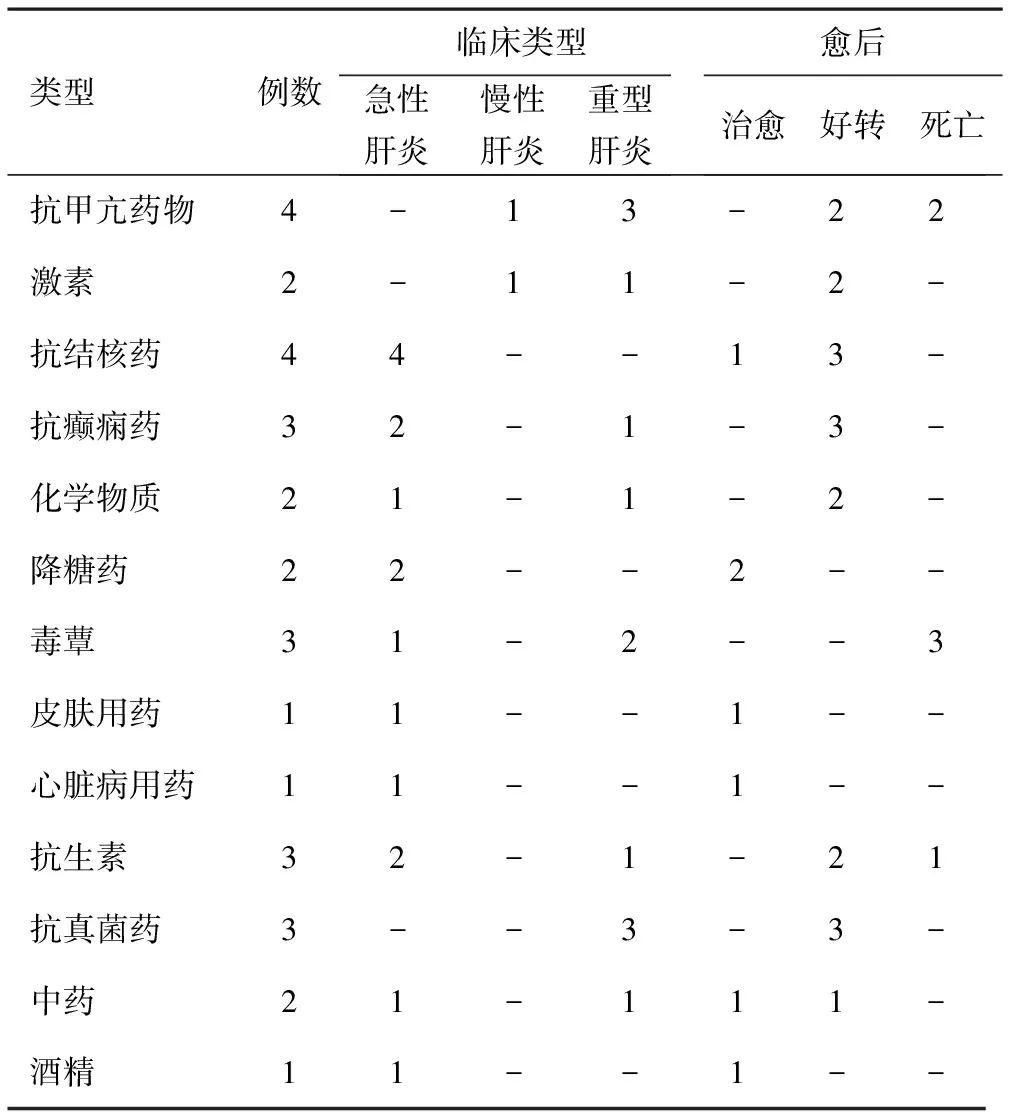
表1 中毒性肝炎临床情况和愈后列表
1.3实验室诊断 实验室诊断以肝功能的丙氨酸转氨酶(ALT)、γ-谷氨酰转肽酶(GGT)和胆红素(BIL)增高较为显著。见表3。
1.4中毒后到医院就诊时间 3例毒蕈中毒的病例3 d内起病。多数病人在1周至1个月就诊,1个月内就诊的有21例,占67.7%。见表4。
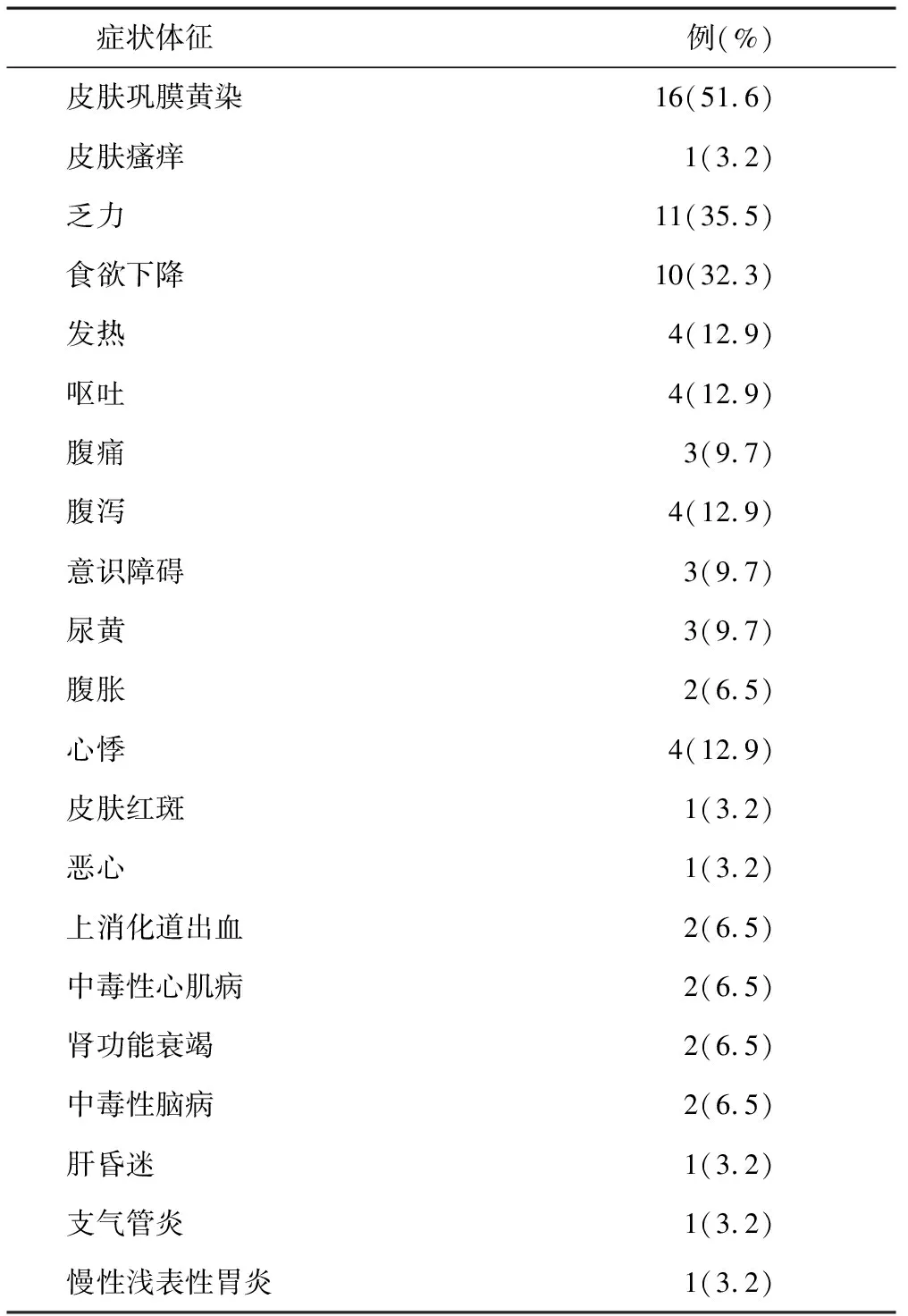
表2 中毒性肝炎症状体征分布
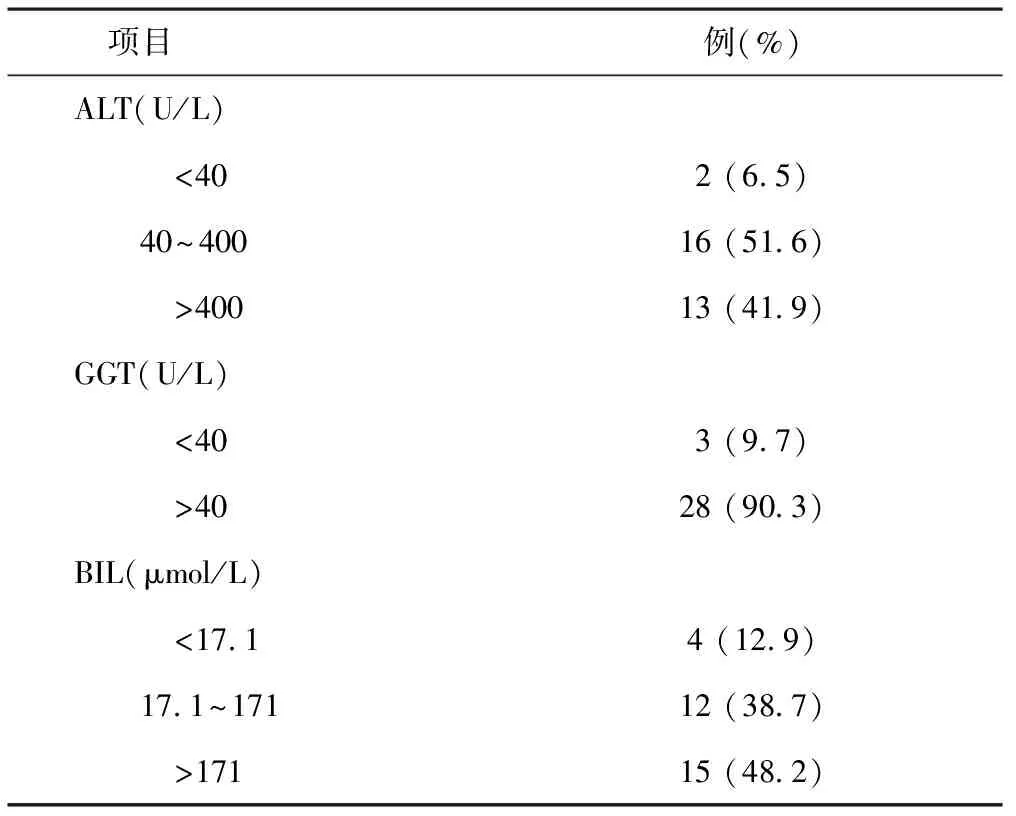
表3 中毒性肝炎肝功能情况
1.5肝损害与愈后的关系 中毒性肝炎治疗强调去除中毒源头。如因抗生素所致中毒性肝炎,应停用原来抗生素,改用青霉素、氨苄青霉素、头孢先锋一代、三代等对肝脏损害小的抗生素。非感染因素所致者,脱离毒源后,少数进行排除毒物处理,以催吐、导泻及适当输液利尿排毒处理。所有病例都予保肝疗法,病重者定期输白蛋白和血浆。经过一般的护肝和保肝治疗,多数中毒性肝炎可治愈与好转。 6例死亡中3例毒蕈中毒均死亡,2例抗甲状腺机能亢进药物引起,1例抗生素引起,为6个月儿童,伴有营养不良。3例毒蕈中毒均合并肝功能衰竭,其中2例合并上消化道出血,1例同时合并肾功能衰竭;2例抗甲状腺机能亢进药物合并中毒性脑病;1例抗生素合并肾功能衰竭。出院时7例治愈,占22.6%;好转 18例,占58.1%;死亡6例,占19.3%。

表4 中毒至出现肝损害的时间
2 讨论
本研究中毒性肝炎病例病因多种,但由于药物引起的中毒性肝炎占绝大多数,其中西药引起23例,占74.2%;中药引起2例,占6.45%;化学物质引起2例,占6.45%;酒精引起1例,占3.2%;毒蕈中毒3例,占9.7%。
本组资料由药物引起的肝损害占比例很大。药物性肝炎的诊断主要依靠有关用药史、临床表现、肝功能试验和除外其他病因,必要时可作肝脏活体组织检查。肝脏在药物代谢中起重要作用,在此过程中,药物及其代谢产物均可直接或通过免疫机制引起肝损害。本组资料提示:药物性肝炎临床表现、实验室检查与病毒性肝炎无明显的差异,需综合分析判断。除重型肝炎外,愈后较好。本资料有2例使用抗甲亢药物引起的重型肝炎,并发上消化道出血,导致死亡。本组资料显示,以抗结核药、抗甲状腺机能亢进药为主,尤其以联合用药引起的损害为著。可能与抗结核、抗甲状腺机能亢进药的毒性大、疗程长,且需联合用药有关。近年来研究表明,某一种药物在正常剂量时不会引起肝炎,但两种或两种以上药物合用时,常可出现肝脏病变,甚至引起严重的后果。因此,应用药物时,尤其是联合用药时,要掌握用药指征,并注意检测肝功能。
其他的化学物质、中药和酒精引起的中毒性肝炎,有明显的毒物接触和药物与酒精的摄入史,这些有害物质常在摄入后至少1 d后出现中毒性肝炎症状。
本资料3例食物引起的中毒性肝炎,均为毒蕈引起,导致死亡。毒蕈种类繁多,引起中毒的毒素有的还不十分楚,毒蕈所含毒素及量不一。根据中毒的临床表,大致可分为4型[1]:胃肠炎型、神经精神型、溶血型和中毒性肝炎型。其严重性取决于毒蕈的种类、毒素的性质及进食量,儿童及老人对中毒的耐受力差。中毒性肝炎型死亡率高达50%~90%。3例毒蕈中毒患者进食量较多,又未及时洗胃、导泻、灌肠及应用解毒药物,毒物吸收较多。3例患者起病时胃肠道症状较显著,但随后肝功能损害最为突出。并发症有神经精神症状和上消化道出血,随后出现中毒性脑病,并导致心、脑、肝、肾多脏器的功能衰竭,病情加重死亡。对人体有害的毒蕈百余种,其中剧毒可致人死亡的有10种,这些毒蕈所含毒性成分主要为毒伞毒素(Amatoxins)及鬼笔毒素(phallotoxins)。鬼笔毒素作用快,主要作用于肝脏。毒伞毒素作用较迟缓,但毒性较鬼笔毒素大20倍,能直接作用于细胞核,有可能抑制RNA聚合酶并能显著减少肝糖元而导致肝细胞迅速坏死[1]。毒蕈中毒致中毒性肝病的发生,其肝功能损害程度与摄入毒蕈的量和时间长短有关。急性中毒5 h后有轻至中度肝功能异常。本组2例患者在中毒后36 h出现较严重的肝脏损害,至中毒约60 h肝功能损害进一步加重。对于中毒性肝炎型毒蕈中毒的治疗,目前尚无确切有效的药物,主要采取综合治疗措施,包括即时彻底的洗胃排除尚未吸收的毒物;适当补充蛋白质,摄入充足的热量,补充多种足量的维生素,以利于肝细胞修复与再生,促进病情恢复;应用糖皮质激素及巯基解毒药等。有报告应用水飞蓟素治疗肝毒毒蕈中毒,可阻止毒物穿透细胞膜进入细胞内[2]。
本资料中毒性肝炎或者是全身中毒同时有肝损害,或者是肌体正患着某种病,治疗的药物又损害肝脏。本组病例还常可合并其它脏器的损害,如中毒性心肌炎、中毒性脑病、上消化道出血和肾脏损害等,所以中毒性肝炎是一种病情复杂的重症病。实验室检查丙氨酸转氨酶(ALT)、γ-谷氨酰转肽酶(GGT)和胆红素(BIL)增高较为显著,若出现胆红素和肝功酶分离现象(酶胆分离现象)提示大量肝细胞坏死、病情危重,可能进入肝功能衰竭阶段。
中毒性肝炎的治疗,在进行排除毒物处理的同时,使用特殊解毒、抗毒药物,阻止有害物继续危害肝脏,减轻肝脏损害程度,再配合保肝护肝及维生素的使用以及休息及合理饮食。甘利欣在临床上用于急、慢性肝炎,降低血清转氨酶,但其在中毒性肝病中有何作用尚不清楚。对黄疸明显者可应用门冬氨酸钾镁和熊去氧胆酸(UDCA)有助于黄疸消退。在治疗中应避免使用对肝、心、肾等器官有损害的药物。
1 陈灏珠主编.实用内科学.第10版.北京:人民卫生出版社,1998:711
2 叶维法,钟振义主编.当代肝胆疾病治疗学.成都:四川科学技术出版社,2000:176
