急性心肌梗死介入治疗后心脏破裂一例
2011-02-28刘迎午彭文近
刘迎午 彭文近
1 病例报告
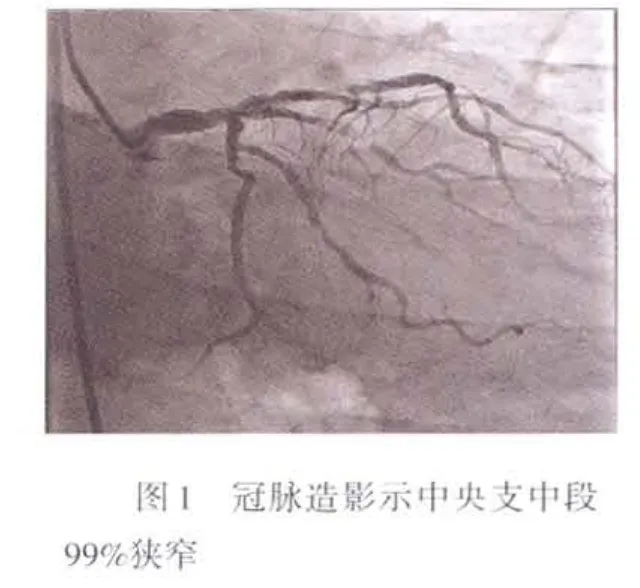
患者 男,71岁。主因间断发作胸痛4年,加重8 h,于2010年3月27日入院。患者于入院前4年,因胸痛持续不缓解,以冠心病、急性前壁心肌梗死入我院,急诊行冠状动脉造影(CAG)示左前降支(LAD)开口近端90%狭窄,中段100%闭塞,行急诊经皮冠脉成形术(PTCA),于LAD近中段植入支架2枚。术中第2枚支架置入时,支架覆盖了中央支开口。术后坚持服用氯吡格雷+阿司匹林双联抗血小板聚集类药物治疗1年,之后长期服用阿司匹林。患者于入院前8 h再发胸痛,压榨样,伴胸闷、出汗,应用硝酸甘油症状持续不缓解。于我院急诊查心电图V1~V3一过性ST抬高0.1 mV,对应导联无ST-T变化,查肌酸激酶同工酶(CK-MB)124 U/L,K+3.62 mmol/L,肌酐(Cr)96.5 μmol/L,以急性再发前壁心肌梗死收入院。患者既往高血压病史30年,收缩压最高可达180 mm Hg(1 mm Hg=0.133 kPa),舒张压最高可达140 mm Hg,未规律服药。有痛风史30年,否认吸烟史。体格检查:体温(T)35.8℃,心率(HR)78次/min,血压(Bp)122/76 mm Hg。神清,平卧,颈静脉无怒张,双肺呼吸音粗,未闻及干湿啰音,心音低,律齐,未闻及杂音及心包摩擦音。腹软,无压痛,肝脾未触及,双下肢不肿。
入院后给予阿司匹林300 mg、氯吡格雷300 mg口服,替罗非班(欣维宁)16 mL静脉注射,之后以15 mL/h静脉滴注。急诊行CAG检查提示:左主干(LM)及三支病变LM远端50%狭窄;LAD开口可见支架影,支架中段90%狭窄;中央支开口70%狭窄,中段99%狭窄,远端血流减慢,见图1;回旋支不规则,钝缘支中段75%狭窄;右冠脉不规则,远端90%狭窄。急诊干预中央支,行PTCA术,术后中央支血流明显好转,但患者胸痛仍持续,自诉与入院时一样,未见任何缓解。考虑这可能与局部残存的狭窄有关,遂植入支架。第1次植入支架时覆盖了中央支开口,因此,支架通过中央支开口时受阻,采用双导丝技术和锚定技术将支架送到位,术中患者血压下降,予以快速补液,去甲肾上腺素治疗。开始收缩压尚可维持在95~100 mm Hg,支架释放后血压明显下降。再次补液、应用去甲肾上腺素效果不佳。反复造影未见造影剂外渗影像,见图2。此时患者心率增快,逐渐出现意识丧失,透视可见心外缘透明带明显,考虑急性心包填塞。即刻床旁超声引导下行心包穿刺术,引出暗红色血性液约150 mL,患者血压升至110/52 mm Hg,意识恢复,但血压不能维持,于心包腔内反复抽出血性液体,血压维持在95/69 mm Hg,HR 84次/ min。急诊开胸探查,见心包腔内约300 mL积血,并有纤维素沉积。建立体外循环,心脏停跳后,吸净心包腔积血,探查左室侧壁中间支区域见纤维素覆盖,去除纤维素后见5 cm×2.5 cm不规则心肌坏死,心肌组织水肿、糜烂、破碎出血,见图3。以α-氰基丙烯酸(广州白云山制药厂,OB胶)喷涂坏死区域表面,切取7 cm×5 cm心包补片覆盖,连续缝合心包边缘。停体外循环后,探查心包补片周围持续渗血。再次取腹壁皮肤15 cm×8 cm补片扩大缝合,OB胶固定,逐渐撤除体外循环后,探查坏死组织周边持续渗血。患者血压无法维持,后关胸,输血补液,于发病后15 h心跳停止,死亡。


2 讨论
冠脉介入治疗中出现急性心包填塞最多见的原因是冠状动脉穿孔,多数是由于导丝、球囊、旋磨、支架等器械原因造成,也可能是高压扩张球囊或支架释放造成。本例手术操作比较复杂,因此最初发现心包填塞亦考虑冠脉穿孔所致,但通过心包引流、补液等内科治疗未能维持血流动力学稳定,需要紧急开胸手术止血。开胸后发现是心肌破碎出血,大面积的心肌渗血,属于心肌梗死后的心脏破裂,是心肌梗死的一种严重的并发症。
目前医生对急性心肌梗死(AMI)的治疗中出现的恶性心律失常和泵功能衰竭能够较好地识别和处理,但对于左室游离壁破裂(心脏破裂)还没有较高的识别和处理能力,且心室游离壁破裂通常会导致严重的后果,因此应当引起临床医生的重视。Morocutti等[1]分析了1969年1月—1993年12月住院治疗的4 987例AMI患者,共121例(2.4%)患者发生了心脏破裂,因其导致死亡患者占总的死亡患者的17.6%。
高龄(年龄>75岁)的女性,有高血压病史、首发心肌梗死的患者更易发生心脏破裂。患者在心脏发生透壁性坏死后易发生心脏破裂,其中60%发生在前壁心肌梗死之后。心脏破裂通常是一个早期现象,40%发生在症状出现的24 h之内,80%发生在5 d之内。近来随着紧急介入治疗和抗凝、抗血小板聚集治疗的进展,多数患者在介入治疗中接受双联、三联甚至已经有介入诊疗过程中出现心脏破裂的报道[2-3],因此心脏破裂这一并发症在介入治疗时代可能并不罕见。
结合此患者情况,笔者认为医生在救治过程中应注意以下情况:(1)术前完善心脏超声检查,早期发现心包积液。(2)若术中患者出现用血流状态不能解释的胸痛,应考虑心脏破裂。(3)急诊介入治疗不必力求完美,开通血流是首要目的,减少不必要的操作。(4)术中出现急性心包填塞后,应尽早抽取心包积液,稳定血流动力学相关指标,并积极查找原因。本例患者术前ST段改变提示可能出现急性心包炎,考虑可能与术前已有心脏破裂渗血,术中出现急性心包填塞与术前和术中应用了三联抗凝、抗血小板聚集治疗有关。因此,对于老年患者大剂量强化的抗凝、抗血小板聚集治疗还应谨慎。
[1]Morocutti G,Fontanelli A,Bernardi G,et al.Identification of pa⁃ tients at risk of post-infarction heart rupture.Clinical and therapeu⁃tic characteristics of 121 consecutive cases and review of the litera⁃ture[J].Minerva Cardioangiol.1995,43(4):117-126.
[2]胡越成,王林,丛洪良.心肌梗死超急期心脏破裂一例救治体会[J].天津医药,2006,34(3):215-216.
[3]Yuan SM,Shinfeld A,Raanani E.Left ventricular free wall rupture subsequent to early myocardial reinfarction after successful percuta⁃neous transluminal coronary angiography[J].J Card Surg,2009,24(1): 82-85.
