彩色多普勒超声对急性阑尾炎的诊断价值
2010-11-08陈苏宁熊清裕薛嵘
喻 蓉 陈苏宁 熊清裕 薛嵘
急性阑尾炎是临床外科最常见的急腹症之一, 以往诊断主观因素较多, 随着彩色超声的普及和高频探头在临床上的广泛应用, 对急性阑尾炎的诊断有了更确切的影像依据, 大大提高了急性阑尾炎的诊断符合率。本文回顾性分析2009年在我院就诊并经手术病理证实的66例急性阑尾炎超声声像表现,旨在探讨彩色超声对急性阑尾炎的诊断价值和临床意义。
1 资料和方法
1.1 一般资料
本组66例急性阑尾炎患者均为我院2009年7月-12月外科住院手术病人, 其中, 男性46例, 女性20例, 年龄17~56 岁, 平均年龄35 岁。急性发病时间为6 h~3d, 病史均有转移性右下腹疼痛或持续性右下腹及脐周疼痛,实验室检查白细胞总数及中性粒细胞均有不同程度的增高。
1.2 仪器和方法
仪器采用GE-LOGIQ 3、LOGIQ 5、Mylab 25彩色多普勒超声诊断仪, 探头频率为3.5MHz凸阵腹部探头、10MHz线阵高频探头。
检查前无需准备, 检查时病人取仰卧位, 首先用3.5MHz探头对腹部进行全面扫查, 排除其它脏器病变,后将探头置于右下腹作纵、横、斜等多方位、多切面扫查, 以阑尾部压痛点处为重点。检查时需适当加压以推移周围肠管内气体, 主要观察右下腹有无异常回声, 发现异常回声时, 改用高频探头扫查; 重点观察测量异常回声大小、形态、边界及血供情况, 其内有无无回声区及团状强回声, 腹腔有无积液 ( 肥胖者, 腹壁厚者显示较差, 可仅用低频探头), 所有右下腹异常回声均详细描述及存图。
2 结果
66例急性阑尾炎中, 单纯性阑尾炎18例、化脓性阑尾炎33例、坏疽性阑尾炎5例,阑尾周围脓肿2例, 慢性阑尾炎急性发作8例。超声明确诊断55例,占83.3%。漏诊8例(均为单纯性阑尾炎), 误诊3例(误诊为: 输卵管积液、盆腔炎性包块、输尿管结石各1例)。
急性阑尾炎的主要超声图像特征如下:
(1)急性单纯性阑尾炎(图1)
阑尾区可见一纵断面形态似腊肠, 横断面图像呈同心圆征, 内部呈均匀的弱回声, 其外径> 7 mm , 横断面示壁厚> 4 mm , 层次相对较清晰, 彩色多普勒可见管壁有较丰富的血流信号(见散在点状及棒状血流)。
(2)急性化脓性阑尾炎(图2)
阑尾区可见一纵断面呈长管状腊肠形, 横切面为圆形,回声呈均匀或不均匀低至无回声, 外径为8mm~20mm, 或者> 20mm, 横断面示阑尾壁明显增厚,回声增强, 彩色多普勒可见管壁有较丰富的血流信号(见散在点状及棒状血流), 部分患者腔内见团状强回声, 后方伴声影-粪石。
(3)坏疽性阑尾炎(图3)
阑尾区可见一不规则条索状低回声, 横断面呈不规则圆形, 壁增厚明显、结构部分消失, 中央腔内呈片状弱回声或无回声。部分阑尾穿孔后, 示黏膜下层部分回声延续中断或消失, 中断处可见不规则无回声, 阑尾与周围组织分界模糊不清。彩色多普勒显示阑尾管壁血流信号减少(偶见点状血流信号)。
(4)阑尾周围脓肿(图4)
阑尾区可见一团块状混合性回声, 形态不规则, 边界不清, 似与周围肠袢粘连, 其内部结构杂乱, 无回声区域透声极差, 彩色多普勒血流信号不明显, 部分混合性回声中央可见团状强回声, 后方伴有声影-粪石梗阻。

图1 急性单纯性阑尾炎
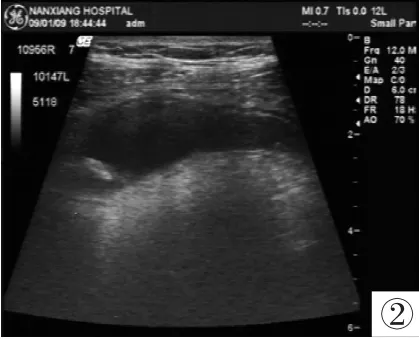
图2 急性化脓性阑尾炎伴粪石

图3 急性坏疽性阑尾炎

图4 阑尾周围脓肿
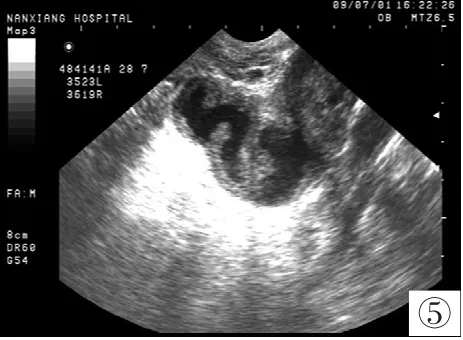
图5 输卵管积液
3 讨论
正常阑尾为一圆形管状器官, 长约50mm~70mm,外径为5mm, 腔管很细, 管径约2mm-3mm, 远侧为盲端, 近侧与盲肠肠腔相通(阑尾的位置决定于盲肠的部位[1]), 交界处常有一黏膜皱襞, 称为阑盲瓣, 正常情况下, 阑尾一般不易显示。
由于阑尾管腔狭小, 又是一条盲管, 很容易潴留来自肠腔的粪便, 且阑尾壁富于神经装置,阑尾根部并有类似括约肌的结构, 一旦肠功能紊乱, 其受刺激收缩使管腔更为狭窄阻塞, 继发细菌感染, 即导致阑尾炎发生[2-3]。单纯性阑尾炎病理可见:阑尾轻度肿胀, 外径>7 mm , 壁厚>4 mm , 浆膜面出血, 黏膜上皮可见一个或多个缺损, 并有中性粒细胞浸润和纤维素渗出, 黏膜下各层有炎性水肿, 横断面管壁层次清晰。此时声像图可见: 阑尾呈弱回声稍增大, 阑尾壁增厚, 层次清晰, CDFI 阑尾管壁血流较丰富; 化脓性阑尾炎病理可见: 阑尾显著水肿, 直径为 8mm~20mm, 或者>20mm,浆膜高度充血, 表面覆以纤维素性渗出物, 阑尾腔内积脓, 压力增高, 镜下可见炎性病变呈扇形由表浅层向深层扩延, 直达肌层及浆膜层, 阑尾壁各层皆为大量中性粒细胞弥漫浸润, 并有炎性水肿及纤维素渗出, 部分患者阑尾腔内可有粪石, 声像图可见: 阑尾明显增大呈均匀或不均匀低至无回声, 阑尾壁明显不均匀增厚, 回声增强, CDFI管壁有较丰富的血流信号, 伴粪石者阑尾腔内见团状强回声, 后方伴声影; 坏疽性阑尾炎时病理可见: 阑尾肿胀明显, 炎症累及全层, 阑尾腔内阻塞、积脓、腔内压力增高及阑尾系膜静脉受炎症波及均可引起血栓性静脉炎, 从而导致阑尾壁血液循环障碍, 以致阑尾壁坏死, 阑尾呈暗红色或黑色, 有时并发穿孔, 部分患者阑尾腔内可见粪石, 声像图可见: 阑尾管壁增厚,浆膜层连续性中断, 管腔增宽,腔内呈片状弱回声或无回声, 透声差, 伴粪石者可有团状强回声, 后方伴声影,CDFI 显示阑尾管壁血流信号减少, 穿孔时可见阑尾周围可有少许腹腔积液。阑尾周围脓肿为坏疽性阑尾炎穿孔后导致, 阑尾及脓液被周围肠管及大网膜所包绕粘连, 形成混合性团块, 声像图表现为不规则团块状混合性回声, 无回声区域透声极差, CDFI 血流信号不明显, 有时可见粪石强回声。由于大部分患者急性阑尾炎有典型声像图特征, 并结合临床症状、体征及实验室检查, 超声确诊率比较高。
但是, 患者肥胖程度、病程长短、阑尾周围肠管明显胀气、阑尾位置变化较大、彩超仪器性能及医师操作水平也是超声影响诊断阑尾炎的重要因素, 同时也是阑尾炎漏诊误诊的常见原因。所以超声的假阳性和假阴性结果都较多[4]。本文超声漏诊8例, 均为单纯性阑尾炎; 主要原因是患者腹痛轻、时间较短, 无明显转移性右下腹痛, 实验室检查白细胞升高不明显; 部分患者较肥胖, 超声检查显示肠腔气体较多, 阑尾区未见明显异常, 探头局部加压, 无明显压痛。本文中, 超声误诊3例, 1例急性化脓性阑尾炎误诊为右侧输卵管积液, 原因是: 该阑尾位置较低, 位于右侧盆腔, 声像图见右侧盆腔扭曲的无回声包块, 且患者曾有盆腔炎病史,实验室检查白细胞轻度增高。1例阑尾周围脓肿误诊为盆腔炎性包块, 原因是: 声像图见右下腹混合回声包块, 并有局部压痛, 实验室检查白细胞增高。1例急性单纯性阑尾炎误诊为右侧输尿管结石, 原因是: 该患者病变较轻, 疼痛时间较短, 无转移性右下腹痛, 实验室检查白细胞计数正常范围, 声像图表现不明显, 右下腹见团状强回声, 后方伴淡声影。因此, 超声在检查过程中, 对女性患者, 考虑为阑尾炎的同时一定要排除妇科疾病, 如盆腔炎性包块、输卵管积液、异位妊娠及黄体破裂等, 除应详细询问病史, 对已婚女性可结合阴超检查; 盆腔炎性包块及输卵管积液(图5)者常有慢性盆腔炎史, 无转移性右下腹痛; 异位妊娠常有停经史,阴道少量流血, 下腹痛, 无转移性右下腹痛, 白细胞正常范围, 尿妊娠试验阳性; 黄体破裂常发生于月经中后期性生活后, 尿妊娠试验阴性, 声像图可见一侧卵巢增大, 回声失常, 而无盆腔包块, 且盆腔积液较多。另外,急性阑尾炎还需与泌尿系结石相鉴别, 后者无转移性右下腹痛, 常有血尿; 声像图常可见肾积水, 输尿管扩张, 向下延伸可见输尿管结石强回声, 后方伴声影, 且常位于三个狭窄处。
彩色超声对急性阑尾炎有较高的诊断价值, 特别结合应用低频和高频探头, 作多方位、多切面扫查, 并逐步加压, 以推移周围肠管, 减少气体干扰, 使图像能更清晰。但影响阑尾炎诊断的因素较多, 故在检查过程中, 需密切结合临床体征, 特别当回盲部发现异常回声, 临床同时有明显压痛、反跳痛, 则可诊断为急性阑尾炎[5]; 但不可过度加压, 否则可能造成阑尾穿孔。
1.王纯正, 徐智章.超声诊断学[M].第2 版.北京: 人民卫生出版社, 2005.368-370
2.赖绮玲.超声检查对成人急性阑尾炎的诊断价值[J].海南医学,2009, 20(3): 233-234
3.李玉林.病理学[M].第6版北京: 人民卫生出版社, 2006.195-196
4.李建钢, 卢占兴, 陈新辉, 等.B型超声与MSCT诊断急性阑尾炎的价值[J].中国医学影像学杂志, 2009, 17(5): 381-382
5.张红丽, 陈 琛, 侯新毅, 等.急性阑尾炎的超声诊断及鉴别诊断[J].中华医学超声杂志(电子版), 2006, 3(6): 377-378
